Samenvatting
In dit artikel wordt gesproken over pavor nocturnus. Er wordt stilgestaan bij de definitie en differentiële diagnose van de stoornis. Aan de hand van de tot nu toe verschenen literatuur worden het voorkomen van de stoornis en de verschillende behandelmethoden besproken. Aan de hand van een eerder gepubliceerde gevalsbeschrijving wordt een behandelmethode beschreven, te weten provocatie van de pavors onder hypnose. De patiënt wordt hierbij in trance gebracht en doorleeft dan een pavor. Vervolgens wordt deze tot een goed einde gebracht. Voorts wordt melding gedaan van drie andere casussen die volgens deze methode zijn behandeld. In het eerste geval leidde dit tot het verdwijnen van de nachtelijke angsten. De tweede patiënt bleek veel baat te hebben bij een eerste algemene hypnoseoefening (gericht op ontspanning). De pavors bleken bij hem samen te hangen met een te grote belasting overdag. Er werd dan ook besloten verder te gaan met stressmanagement, hetgeen de pavors geheel deed verdwijnen. Bij de derde patiënt bleken de klachten bij de tweede zitting afwezig te zijn, zodat werd afgezien van verdere behandeling.
Inleiding
Pavor nocturnus, in het Engels sleep terror disorder, is in de dsm-iv (apa, 1994) geclassificeerd als slaapstoornis. De slaapstoornissen zijn onderverdeeld in dyssomniën en parasomnia’s. Centraal in de eerste groep stoornissen staan afwijkingen in de hoeveelheid, de kwaliteit of de timing van de slaap. Dit resulteert in moeilijkheden met in- of doorslapen, of ernstige slaperigheid. In dit artikel zal hier niet verder over worden gesproken. De groep van de parasomnia’s bevat vier stoornissen, waaronder de pavor nocturnus, en wordt gekenmerkt door aan de slaap gerelateerd abnormaal gedrag of fysiologische verschijnselen. Op ongepaste tijden tijdens de slaap-waakcyclus vindt activatie van het autonome zenuwstelsel, het motorische systeem en/of cognitieve processen plaats. De dsm-criteria voor pavor nocturnus luiden:
- perioden van abrupt ontwaken (soms met een angstschreeuw), gewoonlijk gedurende het eerste derde deel van de slaap;
- intense angst en autonome arousal, zoals een versnelde hartslag, een snelle ademhaling en transpireren;
- niet reageren op pogingen van anderen om de persoon op zijn gemak te stellen;
- amnesie voor de episode voorafgaand aan het ontwaken;
- problemen in het sociaal functioneren, of op andere belangrijke gebieden als werk en studie;
- de stoornis is geen gevolg van het gebruik van medicatie of drugs, of van een algemene medische toestand.
Differentiële diagnose
Alvorens over te gaan tot de bespreking van de verschillende stoornissen, beschrijven we eerst de ‘normale’ slaap (zie ook figuur 1). De slaap wordt onderverdeeld in Rapid Eye Movement-slaap (rem, tot 25% van de slaaptijd; Roeck & Van den Hoofdakker, 1994) en non rem-slaap (75% van de slaaptijd). De non rem-slaap wordt onderverdeeld in vier stadia: stadium 1 (overgang tussen waak en slaap), 2 (lichte slaap), 3 en 4 (diepe slaap). De diepe slaap vindt vooral plaats aan het begin van de slaap (in het eerste derde deel van de slaap). rem-slaap en slaapstadia 1 en 2 komen vooral voor aan het einde van de slaapperiode, in de overgang tussen slapen en waken en in de overgang van non rem-slaap naar rem-slaap. Tijdens de rem-slaap (of paradoxale slaap) vindt er veel activiteit plaats in hogere corticale functies. Fenomenen als snelle oogbewegingen, atonie van de skeletspieren, peniserectie, vochtigheid van de vagina en instabiliteit van de ademhalings- en polsfrequentie vindt men specifiek bij deze slaaptoestand (Roeck & Van den Hoofdakker, 1994). Ook dromen gebeurt vooral in de rem-slaap. Een nacht bestaat uit vier tot zes slaapcycli van negentig minuten, die beginnen met non rem en eindigen met rem-slaap. Tijdens de diepe slaap kan ‘partiële arousal’ optreden: de persoon gaat tijdelijk van diepe slaap naar lichte slaap om vervolgens weer over te gaan naar diepe slaap. Bij deze overgang is vaak ongewoon gedrag (zoals vreemde bewegingen, slaapwandelen en pavors
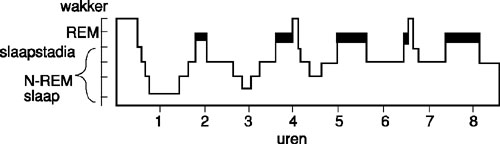
Pavor nocturnus kan gemakkelijk worden verward met de andere parasomnia’s (nachtmerries, slaapwandelen en parasomnia nao zoals de rem-slaap gedragsstoornis en de slaapparalyse).
De meeste overeenkomsten vertoont pavor nocturnus met nachtmerries. Bij beide is sprake van nachtelijke angst en dromen. In tegenstelling tot bij pavor nocturnus, zijn er bij nachtmerries echter gedetailleerde herinneringen aan de droom. Bovendien is de patiënt na het ontwaken uit een nachtmerrie snel alert. Ook het tijdstip van voorkomen is verschillend: nachtmerries komen voor tijdens de rem-slaap (meestal in de tweede helft van de slaap), pavor nocturnus tijdens de non rem-slaap. Van Linden-Van den Heuvel en Emmelkamp (1987) maken nog een onderscheid, namelijk tussen levenslange nachtmerries en nachtmerries in het kader van een posttraumatische stress-stoornis.
Slaapwandelen komt net als pavor nocturnus wel voor tijdens de diepe slaap (dus in het eerste derde deel van de slaap). Evenals de patiënt met pavor nocturnus is de slaapwandelaar haast niet wakker te krijgen. Daarnaast is er ook bij deze stoornis amnesie voor het nachtelijk wandelen. Een groot verschil met pavor nocturnus is het ontbreken van angst of arousal. Pavor nocturnus moet eveneens onderscheiden worden van de atypische parasomnia’s. Vooral de rem-slaap gedragsstoornis toont veel overeenkomsten met pavor nocturnus. Ook hier treedt, vaak agressieve, motorische activiteit op. Deze vindt echter plaats tijdens de rem-slaap (zonder de voor dat slaapstadium kenmerkende paralyse; Horne, 1992), vooral later in de slaap en er is een levendige herinnering aan de droominhoud.
Ook nachtelijke paniekaanvallen hebben veel weg van de angst die optreedt bij pavor nocturnus. Paniekaanvallen komen voor in het kader van een paniekstoornis en treden eveneens op tijdens de non rem-slaap. Paniekaanvallen vinden plaats in slaapstadium 2 en worden gekenmerkt door plotselinge arousal, waarbij de patiënt plotseling klaarwakker is (Llorente, Currier, Norman, & Mellman, 1992). Bovendien heeft de patiënt bij de nachtelijke paniekaanvallen angst voor de lichamelijke symptomen; een angst die bij de pavor nocturnus ontbreekt. Ten slotte kan temporale epilepsie eveneens vreemd nachtelijk gedrag veroorzaken. Wanneer de mogelijkheid van epilepsie bestaat, kan aanvullend eeg-onderzoek opheldering geven. Voor de differentiële diagnostiek van de diverse parasomnia’s is een slaaponderzoek in een gespecialiseerd (academisch) centrum aan te raden.
Voorkomen
We laten de overige parasomnia’s nu verder voor wat ze zijn en concentreren ons op pavor nocturnus. Exacte cijfers over het voorkomen van de stoornis ontbreken. Pavor nocturnus blijkt vaak samen voor te komen met slaapwandelen (Horne, 1991; Van Linden-Van den Heuvel & Emmelkamp, 1987). Beide stoornissen beginnen meestal voor het tiende jaar. Tijdens de adolescentie verminderen of verdwijnen de symptomen over het algemeen (Murray, 1992). Als de stoornis op latere leeftijd begint, zijn vooral psychische factoren van belang (Van Linden-Van den Heuvel & Emmelkamp, 1987). Volgens de dsm-iv (apa, 1994) heeft 1% tot 6% van alle kinderen kortere of langere tijd last van pavor nocturnus. Als de patiënt ouder dan tien jaar is bij aanvang van de stoornis, is de kans groter dat de stoornis een blijvend karakter heeft (Murray, 1991). De frequentie van de aanvallen kan erg wisselen, zowel bij één persoon als tussen verschillende personen. Vaak zijn er in de familie anderen die last hebben van pavors of slaapwandelen en heeft de patiënt een ‘parasomnia-verleden’. Bij deze mensen kunnen pavor nocturnus en slaapwandelen ook geprovoceerd worden door koorts, alcoholgebruik, emotionele stress en eerdere slaapdeprivatie (Mahowald, Schenck, Rosen, & Huwitz, 1992; Moldofsky, Gilbert, Lue, & MacLean, 1995). Ook medicatie zoals hypnotica, antipsychotica, stimulantia, tranquillizers en antihistaminen kunnen, vaak in combinatie met elkaar of met alcohol, een rol spelen (Scott, 1988).
Over het gelijktijdig voorkomen van nachtmerries en pavors verschillen de meningen. Thyer (1991) zegt dat er geen relatie tussen beide is. Hawkins en Williams (1992) vergeleken 22 kinderen met nachtmerries met een controlegroep en troffen significant meer pavor nocturnus aan in de eerste groep. Overigens kwamen zij tot de conclusie dat er niet meer gedragsproblemen en/of life events in de nachtmerriegroep optraden. De betreffende kinderen hadden echter een leeftijd van drie tot vijf jaar. Aangezien nachtmerries bij deze groep relatief vaak voorkomen is het de vraag of de resultaten van het onderzoek ook voor volwassenen gelden. Bovendien betrof het hier nachtmerries en geen pavors. Voorts zijn ook een hogere hypnotiseerbaarheid (Perreault & Montplaisir, 1984) en een hogere kwetsbaarheid voor externe invloeden (Rogozea & Florea-Ciocoiu, 1983) beide in vergelijking met een controlegroep in verband gebracht met pavor nocturnus. Kales et al. (1980a) vonden in een groep van veertig patiënten met pavor nocturnus relatief veel angst- en stemmingsstoornissen. Kavey, White, Resor et al. (1988) vonden echter geen comorbide psychopathologie in hun groep van tien patiënten met pavors. De gegevens omtrent verdere psychopathologie bij mensen met pavor nocturnus zijn te beperkt om uitspraken toe te staan.
Behandeling
Er worden verschillende behandelmethoden genoemd in de literatuur. Van Linden-Van den Heuvel en Emmelkamp gaven in hun overzicht uit 1987 al aan dat er geen gecontroleerd onderzoek beschikbaar was en ook na die tijd zijn er slechts gevalsbeschrijvingen verschenen. De behandelstrategieën bestaan grofweg uit twee benaderingen: farmacotherapie en hypnose.
De medicatie betreft meestal benzodiazepines of antidepressiva. Verschillende successen (n = 1) worden gerapporteerd met imipramine (Cooper, 1987; Garland & Smith, 1991) en ook met trazodone (Balon, 1994) en paroxetine (Lillywhite, Wilson, & Nutt, 1994) worden verbeteringen vermeld. Toch stemmen de conclusies wat betreft de effecten van farmaca niet optimistisch. Gecontroleerd onderzoek ontbreekt en de beschreven positieve effecten lijken bescheiden en vooral tijdelijk van aard te zijn. Benzodiazepines lijken effectief, hetgeen het gevolg kan zijn van de afname van de hoeveelheid diepe slaap – en dus ook van de in deze slaap voorkomende stoornissen – die deze medicijnen bewerkstelligen. Men moet benzodiazepines dan ook al na enkele weken staken (De Roeck & Van den Hoofdakker, 1994). Vaststaat dat voor het enkele weken onderdrukken van de symptomen bij een chronische aandoening (zoals pavor nocturnus) vrijwel nooit een indicatie bestaat. Het eventuele effect van benzodiazepines moet bovendien nog worden afgewogen tegen de bezwaren van langdurig benzodiazepinegebruik. Voor een overzicht van de verschillende farmacotherapeutische behandelingen wordt de geïnteresseerde lezer verwezen naar Cuisinier en Hoogduin (1991).
Ook wordt een aantal succesvolle behandelingen met hypnose gerapporteerd (Hurwitz, 1986; Hurwitz & Mahowald, 1988; Taboada, 1975). Kohen, Mahowald en Rosen (1992) behandelden elf kinderen (van twee tot zestien jaar) met succes. Het is echter de vraag of deze resultaten ook met volwassenen behaald zouden zijn, aangezien de stoornis bij kinderen vaak niet chronisch is. Hurwitz et al. (1991) doen verslag van een groep van 27 volwassenen met pavor nocturnus en/of slaapwandelen. Bij een follow-up van een half- tot twee jaar gaf 74% van deze patiënten op een zevenpuntsschaal (lopend van ‘zeer veel verbeterd’ tot ‘zeer veel verslechterd’) aan aanzienlijk verbeterd te zijn. De behandeling bestond uit een inductie door middel van oogfixatie, gevolgd door het zich voorstellen dat men zichzelf een hele nacht rustig zag slapen. Daarbij werden posthypnotische suggesties gegeven, zoals het suggereren van veiligheid en angstreductie. De oefening werd opgenomen en de opdracht was deze thuis drie keer te beluisteren. Cuisinier en Hoogduin (1991) behandelden een man die onder andere leed aan pavor nocturnus met het onder hypnose toepassen van exposure in fantasy (imaginaire exposure) met een goede afloop. De klachten verbeterden aanvankelijk zowel in frequentie als in intensiteit. Hieronder wordt de behandeling zoals deze door hen is uitgevoerd beschreven, evenals een drietal gevallen dat volgens dezelfde methode is behandeld.
Een poging tot een gesystematiseerde benadering
Cuisinier en Hoogduin (1991) rapporteren over een 34-jarige man bij wie met behulp van hypnose een relevante klachtenreductie kon worden verkregen. De man maakte, volgens zijn vrouw, bijna elke nacht één tot meer episodes door van verstoorde slaap. Deze episodes deden zich doorgaans in de eerste helft van de nacht voor. Ze begonnen vaak als de patiënt nog maar net sliep. Hij schreeuwde, maakte wilde bewegingen, verliet het bed en liep door het huis, terwijl hij alles wat op zijn weg kwam (zoals stoelen en kasten) opzij duwde. Zelf had de man geen herinneringen aan deze episodes. Hij was ook bijna niet wakker te maken als hij een dergelijke episode doormaakte. De motorische activiteit deed vermoeden dat de patiënt naast pavor nocturnus ook last had van slaapwandelen. Dezelfde slaapstoornis kwam bij enkele naaste familieleden van de patiënt voor. Een grootvader van moeders kant had er zijn leven lang last van gehad in zo’n mate, dat veiligheidsmaatregelen, zoals barricaderen van slaapkamerramen, moesten worden genomen om te voorkomen dat hij zichzelf zou verwonden. Twee neven van de patiënt hadden er in hun jeugd last van gehad. De patiënt zelf wist van de nachtelijke aanvallen doordat hij ontwaakte met stijve en pijnlijke spieren.
Het behandelplan bestond uit de volgende onderdelen:
Informatievergaring. De patiënt en zijn vrouw registreerden de inhoud van de pavors, dat wil zeggen fragmenten (met een naargeestig karakter) die de patiënt zich van vlak voor zijn ontwaken herinnerde en de uitroepen die zijn vrouw waarnam wanneer de patiënt een pavor doormaakte.
Registratie van de frequentie van de pavors. Omdat de patiënt amnesie had voor de gebeurtenissen, kon hij vaak zelf niet aangeven hoe vaak hij een pavor had gehad. Registratie moest door derden, eventueel met een bandrecorder geschieden.
In dit voorbeeld werd de vrouw van de patiënt door de motorische activiteit vrijwel altijd gewekt. Het was dus zinvol om haar te vragen de frequentie van de aanvallen te registreren. De patiënt vertelde dat hij zich na een nacht met veel pavors bijzonder vermoeid voelde en last had van pijnlijke spieren.
Provocatie van een pavor met beïnvloeding van de afloop. Door middel van oogfixatie werd een trance geïnduceerd. Tijdens deze trance werd de patiënt gevoed met de informatie over de pavors die door zijn vrouw ’s nachts waren verzameld, en met fragmenten van ochtenddromen die hijzelf zich had herinnerd.
Bij deze patiënt betrof het vooral de volgende beelden: van hoog uit de lucht naar beneden vallen of in een donker bos terechtkomen en geen uitweg zien.
Het lukte om de patiënt in trance een dergelijke bedreigende situatie te laten herbeleven. Aanvankelijk reageerde hij met angst op wat hij zag en meemaakte. Toen hij de suggestie kreeg dat het vallen misschien wel zweven werd en zelfs zweven was, ontspande hij zich. Hij beleefde vervolgens een zachte landing in het bos. Even later veranderden de bomen echter in takken die hem omsloten. Het werd donker en de patiënt werd opnieuw angstig. Hierop kreeg hij de suggestie goed rond te kijken en te zoeken naar een plek waar het licht was. Op het moment dat hij licht zag en erheen wilde vluchten, kreeg hij het advies terug te kijken naar de donkere bomen en daarheen te gaan. Terwijl hij dat deed, werd het ook daar licht en namen de bomen hun normale vorm weer aan. Hij kreeg bovendien de suggestie dat hij, waar hij ook was, kon zoeken naar een veilige, rustige plek waar niets is om bang voor te zijn.
In de volgende twee zittingen werd deze procedure herhaald. Steeds streefden wij ernaar hem ertoe te brengen niet langer te vluchten, maar de dingen onder ogen te zien. Angstaanjagende situaties bleken tijdens de trance hun bedreigende karakter te verliezen.Vervolgens kreeg de patiënt een audio-opname van een zitting mee naar huis om deze iedere avond voor het slapen gaan af te luisteren.
Stress-reductie. Er zijn aanwijzingen voor een relatie tussen stress, spanning en pavors (Dahl, 1992; Moldofsky et al., 1995). Een analyse van de oorzaak van stress en een poging deze te verminderen bieden mogelijk enige oplossingen.
Bij de patiënt ontstond vrij snel een verbetering van ongeveer 50%. Daarna ontwikkelde hij een ernstige depressieve episode met een toename van de pavors tot boven het beginniveau. Na herstel van de depressie en beëindiging van de medicatie (antidepressiva) werd opnieuw begonnen met de behandeling, die echter veel minder resultaat opleverde.
In het hierna volgende wordt de toepassing van deze benadering bij drie patiënten, die zich met dezelfde klacht aanmeldden, besproken.
Casussen
Mevrouw Dal
Een 35-jarige, sensitieve vrouw meldt zich aan vanwege beangstigende aanvallen. De nachtelijke aanvallen komen ten minste drie keer per week voor, altijd in de eerste paar uur van de nacht. Zolang deze toestand duurt is de patiënte niet wakker te krijgen en niets kan haar soms destructieve gedrag tijdens zo’n episode stoppen. Mevrouw Dal schrikt zeer angstig wakker uit zo’n toestand, waarna zij zich niet kan herinneren dat er iets is gebeurd, laat staan wát er is gebeurd. Tweemaal heeft zij zichzelf tijdens een dergelijke episode verwond. De eerste keer trapte ze met haar voet door een ruit en de tweede keer sloeg ze met haar hand door een ruit. Opvallend is dat de pavors vooral optreden in tijden van spanning. De diagnose luidt pavor nocturnus. Vanwege de aanwezigheid van hevige angst en arousal wordt niet gedacht aan slaapwandelen. De afwezigheid van herinneringen aan de inhoud van de episodes en desoriëntatie bij het wakker worden wijzen erop dat er geen sprake is van nachtmerries of remslaap gedragsstoornis.
Mevrouw Dal slaapwandelde al in haar kinderjaren en slaapt altijd onrustig. Sinds haar achttiende is dit verergerd. Ze is bang afgekeurd te worden en schikt zich voortdurend naar anderen om dit te voorkomen. Op haar twintigste is mevrouw Dal gaan samenwonen met haar huidige partner. Wegens relatieproblemen zijn zij zes jaar in relatietherapie geweest. Voorts moet worden vermeld dat de patiënte overdag last heeft van dissociatieve verschijnselen (met name depersonalisatie/derealisatie) die haar beangstigen. Deze momenten komen vooral voor in conflictsituaties.
Aan de partner van mevrouw Dal wordt gevraagd de frequentie van de pavors bij te houden. Daarnaast zal zijzelf al die fragmenten van de pavors opschrijven die zij zich toch nog herinnert. Deze fragmenten bestaan uit gevoelens zonder duidelijke beelden. Haar partner zal noteren hoe mevrouw Dal zich gedroeg tijdens een angstaanval. Vervolgens zal er hypnose plaatsvinden waarbij getracht wordt een pavor op te roepen en deze een andere, prettiger, afloop te geven.
In de eerste sessie worden de opzet van de behandeling en de registratieopdrachten uitgelegd. We maken een inventarisatie van de pavors en een eerste kennismaking met hypnose vindt plaats. Deze bestaat uit een inductie met behulp van oogfixatie en het opzoeken van een prettige plek. Mevrouw Dal krijgt een audio-opname van de oefening mee met de opdracht de band een paar keer per dag af te luisteren.
In de tweede sessie blijkt de zelfhypnose al enig effect te hebben gehad. Mevrouw Dal slaapt rustiger als ze de band ’s avonds heeft afgeluisterd. De frequentie van de pavors is enigszins afgenomen en de patiënte ervaart minder angst bij het wakker worden. Ze begint zich flarden van de inhoud van de aanvallen te herinneren. Steeds terugkerende thema’s zijn: bekeken worden, genegeerd worden en verlaten worden door haar partner. Een van de duidelijkste fragmenten kozen we uit voor de tweede hypnoseoefening. Na de inductie suggereren we slaap, waarna de patiënte in slaap lijkt te vallen. Vervolgens wordt het fragment via suggesties opgeroepen: de patiënte bevindt zich in haar slaapkamer en wordt begluurd door camera’s die zich in de muur van haar slaapkamer bevinden. Ze reageert hier zeer angstig op en probeert zich aanvankelijk steeds te verstoppen. Dit heeft een averechts effect: de camera’s veranderen van hoek en blijven haar volgen. Daarop leggen we mevrouw Dal een andere strategie voor: zij gaat uitzoeken wat zich achter de camera’s bevindt en gaat contact zoeken met haar gluurders. Na een aantal mislukte pogingen (de gluurders trekken zich terug of vervagen) lukt het haar in dezelfde ruimte te komen als de gluurders. Dit blijken ronde, grijze wezens te zijn die in een kamer achter haar slaapkamer vergaderen. Ze negeren haar volkomen, wat de patiënte angstig en machteloos maakt. We moedigen haar aan om door te gaan tot ze contact heeft met de wezens. Ook dit duurt weer even (omdat ze haar niet horen en hun ogen steeds verspringen, wat oogcontact moeilijk maakt). Als ze er een vastpakt en dwingt naar haar te luisteren, lukt het uiteindelijk contact te maken. De andere wezens worden minder bedreigend en haar angst vermindert. Na een uur wordt de oefening beëindigd.
Ook deze oefening wordt op audioband opgenomen en meegegeven aan mevrouw Dal om elke dag te beluisteren. Benadrukt wordt dat ze niets moet, dat ze alleen maar hoeft te luisteren en dat dat al voldoende is.
In de derde sessie evalueren we de voortgang. De dromen worden concreter, minder intens, minder frequent en de patiënte kan zich er meer van herinneren. De tweede hypnoseoefening blijkt moeilijk te gaan. Mevrouw Dal kan er niet goed inkomen en weet niet goed wat ze moet doen. We benadrukken opnieuw dat ze alleen maar hoeft te luisteren.
Tijdens de vierde sessie blijkt het beluisteren van de band wel gelukt te zijn. De dromen worden minder intensief en korter. De patiënte wordt langzaam meer deelnemer in haar dromen. Ze staat niet meer aan de zijlijn. Het probleem verschuift langzaam: nu de dromen bijna niet meer voorkomen, gaat ze zich meer bezighouden met problemen waar ze overdag tegenaan loopt. Dat blijken dezelfde dingen te zijn als in haar dromen. Ze heeft de neiging conflicten te vermijden, is bang dat haar partner haar gaat verlaten en maakt zich zorgen over de indruk die anderen van haar hebben. Op spanning reageert ze met dissociatieve verschijnselen.
Hieraan wordt in de vijfde sessie aandacht geschonken. We leerden mevrouw Dal de dissociatieve verschijnselen op te heffen. Een korte motorische activiteit (bijvoorbeeld even springen) bleek daartoe het effectiefst te zijn. Bovendien moet zij leren de verschijnselen te interpreteren als tekenen van spanning, waarvan ze de oorzaak moet achterhalen en oplossen. Hierdoor verandert haar houding in het dagelijkse leven. Ook de relatie met haar partner verbetert.
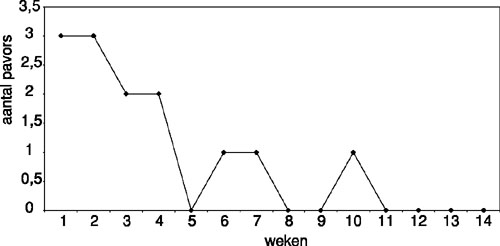
In de laatste sessie wordt op verzoek van de patiënte een hypnoseoefening gedaan, waarbij de nadruk wordt gelegd op de kracht die zij in zich heeft. Zij heeft geen dromen meer gehad en is vrij van spanning op haar werk en in haar relatie (zie figuur 2).
Meneer van Laar
De heer Van Laar is de 26-jarige eigenaar van een klein administratiekantoor. Hij is gehuwd en heeft een kind. Hij is verwezen voor de behandeling van pavor nocturnus. Van kinds af aan heeft hij hier last van. Tijdens zo’n episode schreeuwt hij en is hij lichamelijk actief. De aanvallen komen vooral in de voornacht voor. Uit zijn uitlatingen begrijpt zijn partner dat hij haar en hun kind probeert te redden uit een brandend huis en ook een keer uit een grote gehaktmolen. De pavors komen soms drie tot vier keer per nacht voor. Het echtpaar slaapt gescheiden, omdat het gered worden mevrouw ten slotte te veel werd.
Het is haar opgevallen dat, wanneer haar man lang doorwerkt en het te druk heeft, de kans op het optreden van dergelijke aanvallen groter is. Zij deelt ook mede dat ze van tevoren aan zijn gespannen gezicht al kan zien of het een rustige of een onrustige nacht wordt.
Mevrouw zal de frequentie van de aanvallen vastleggen. Daar zij niet op dezelfde kamer slaapt, zal er met behulp van een babyfoon contact zijn tussen de slaapruimten. Als zij iets waarneemt over de inhoud van de aanvallen, zal zij dit ook rapporteren. Dit levert voor de eerste veertien dagen de volgende gegevens op. De heer Van Laar blijkt gemiddeld een pavor per nacht door te maken. Tijdens een pavor is zijn kind zoek, hij is zijn gezin kwijt, het huis stort in, het huis zakt in het water of een grote boot vaart tegen het huis en iedereen verdrinkt. Hij schreeuwt daarbij, verplaatst bedden en is actief bezig met het redden van zijn gezin.
De patiënt krijgt tijdens de tweede zitting een eerste hypnose-inductie, bestaande uit oogfixatie en daarna een verdieping met suggesties van ontspanning en warmte. De zitting wordt op een audioband vastgelegd, die aan de patiënt wordt meegegeven met het verzoek deze zo veel mogelijk te oefenen liever driemaal per dag dan tweemaal. In dezelfde zitting wordt eveneens het behandelplan, provocatie en stressreductie, besproken.
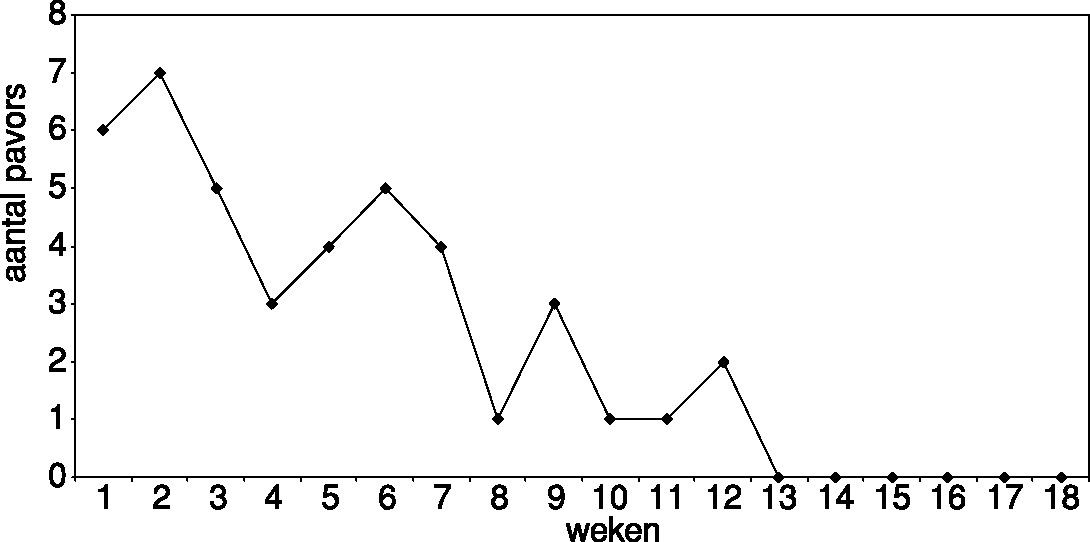
In de periode volgend op deze zitting neemt het aantal pavors af (zie figuur 3). Meneer Van Laar geeft aan baat te hebben bij de autohypnose. Hij is rustiger; zijn partner beaamt dit. Volgens haar observaties is er een relatie tussen het optreden van de pavors en te veel werken. Of eigenlijk omgekeerd: wanneer zijn vrouw hem ’s avonds rustig en op zijn gemak vindt, dan blijken er die nacht ook geen pavors plaats te vinden.
Besloten wordt de provocatie uit te stellen en eerst te proberen de spanning en vermoeidheid van patiënt te verminderen door een beperking van het aantal arbeidsuren. In de volgende zittingen vermindert de frequentie van de pavors geleidelijk. Bovendien verandert het karakter van de pavors: eerst ging het om reddingsacties met veel beleefde bedreiging, nu is het vaak het in bed zoeken naar dingen, zoals een kikker, iets dat is zoekgeraakt of zijn in duizend stukken gevallen vader.
Na tien weken, zes zittingen, gaat de heer Van Laar weer bij zijn partner slapen. De frequentie van de nachtelijke aanvallen is teruggelopen tot één à twee keer per week zonder motorische activiteiten. Hij heeft zijn werktijden teruggebracht tot een normale dagtaak.
De behandeling wordt vervolgens na een periode van vier weken zonder nachtelijke problemen afgesloten. Na een jaar stuurt de partner van ons een bericht hoe het hen is vergaan. Uit deze brief vernemen we dat de heer Van Laar geen last meer heeft van pavors, ondanks het feit dat – zoals ze schrijft – jullie neurologen en de eerste auteur hadden gezegd dat het nooit meer over zou gaan. Inderdaad hadden we bij aanvang van de behandeling een beperkte doelstelling geformuleerd. Mevrouw schrijft dat haar man zich aan normale werktijden houdt en ontspannen is.
Al met al een bijzonder voorspoedige afloop met eigenlijk maar twee interventies: een training in autohypnose en stress-reductie.
Dat het soms nog wat sneller kan, leert ons de derde patiënt.
De heer Klaas
De heer Klaas is een 37-jarige, vriendelijke man, die sinds zes jaar last heeft van nachtelijke angstaanvallen. Eén tot drie uur nadat hij is ingeslapen, wordt hij abrupt, vaak schreeuwend, en in paniek wakker. Duidelijke herinneringen aan de zeer angstige dromen, die voorafgaan aan het wakker schrikken, heeft hij niet. Wel weet de heer Klaas dat hij vaak achtervolgd wordt. Meestal praat of loopt hij tijdens de dromen. Pogingen van zijn partner om hem wakker te maken mislukken. Aangezien zij wordt aangezien voor de achtervolger, probeert de heer Klaas zich met alle kracht te verzetten. Om deze reden heeft hij haar een keer het bed uitgegooid. Gevolg is dat nu ook de partner van de heer Klaas niet goed meer slaapt en ’s nachts bang is. Aanvankelijk had de heer Klaas ongeveer drie pavors per week, later daalde de frequentie van de aanvallen tot, bij aanmelding, twee keer per maand. De aanvallen treden vooral op bij spanningen of ernstige vermoeidheid.
De aanleiding om hulp te zoeken was een incident dat plaatsvond een maand voor de aanmelding van de heer Klaas. Hij had de betreffende nacht een angstdroom en sloeg een ruit in om aan zijn achtervolger te ontkomen.
De diagnose luidt pavor nocturnus. Buiten de aanmeldingsklacht is er geen sprake van enige pathologie. Wel zijn er enkele stressoren: zo is de heer Klaas niet erg tevreden over zijn baan (hij is productiemedewerker en heeft onregelmatige diensten) en is er sprake van ongewenste kinderloosheid. De relatie met zijn partner, met wie hij in 1990 getrouwd is, is goed. Op de scl-90 scoort hij zeer laag (een totaalscore van 92). Slechts op ‘Een onrustige of gestoorde slaap’ scoort de patiënt drie, op de overige vragen wordt geen enkele klacht gescoord.
Nog in dezelfde sessie wordt een eerste hypnoseoefening gedaan. De heer Klaas wordt op zijn gemak gesteld en verschillende mythen over hypnose worden weerlegd. De oefening bestaat uit een inductie door middel van oogfixatie, suggesties van zwaarte en loomheid en een kort verblijf op het strand. De heer Klaas blijkt goed hypnotiseerbaar, een trance treedt spontaan op. De oefening wordt op een audioband opgenomen, die de heer Klaas mee naar huis krijgt met de opdracht deze elke dag te beluisteren. Daarnaast vragen we hem alle dromen te noteren, in ieder geval alles wat hij zich er nog van kan herinneren. Ditzelfde vroegen we aan zijn partner, die bij de behandeling aanwezig is.
Tijdens de volgende sessie, een week later, geeft de heer Klaas weifelend aan te willen stoppen met de behandeling. Hij heeft veel vertrouwen in de therapie, maar heeft sinds enkele maanden geen pavor meer gehad. Het lijkt hem overbodig om door te gaan terwijl de klachten verdwenen zijn. Er wordt afgesproken dat de behandeling hervat zal worden indien de pavors weer optreden. Tweeëntwintig maanden later heeft de patiënt zich nog steeds niet gemeld voor verder onderzoek.
Besluit
In totaal zijn de laatste jaren in ons instituut vier patiënten met pavor nocturnus (al dan niet in combinatie met slaapwandelen) aangemeld. De behandelresultaten die hier besproken werden zijn positief te noemen. Uit eerdere gevalsbeschrijvingen weten we dat relaxatie, stressreductie (Cuisinier & Hoogduin, 1991), hypnose (Hurwitz et al., 1991; Kohen et al., 1992), benzodiazepinengebruik en bijwerkingen van antidepressiva (Balon, 1994; Garland & Smith, 1991; Lillywhite et al., 1994) effect konden hebben. In de vier hier beschreven behandelingen werd in alle gevallen stressmanagement en hypnose gebruikt. In twee gevallen werd onder hypnose een pavor geprovoceerd. Of dit door ons toegevoegde ingrediënt, provocatie van de pavors, van enige betekenis is met betrekking tot het behandelresultaat, is vooralsnog onduidelijk. Wel is deze provocatie en het beleven van een pavor met herinnering van invloed op de opvattingen van de patiënten, die immers normaal gesproken amnesie hebben voor de nachtelijke gebeurtenissen. Het brengt dit geheimzinnige ziektebeeld mogelijk terug tot een wat ‘gewonere’ gebeurtenis. Pavor nocturnus lijkt in elk geval een aandoening waar iets aan te doen is. De patiënten weten dat echter niet en dokters en psychologen waarschijnlijk evenmin.
De patiënten die in dit artikel worden beschreven, lijden aan een relatief onschuldige vorm van pavor nocturnus. De verwondingen die zij als gevolg van deze aandoeningen opliepen waren niet levensbedreigend en betroffen steeds henzelf. Het is echter ook mogelijk dat het agressieve gedrag tijdens de pavor zich richt op een ander. In de literatuur wordt melding gemaakt van patiënten die anderen – veelal de partner van de patiënt – in hun slaap verwond hebben (Schenk & Mahowald, 1995), trachtten te doden (Scott, 1988) en zelfs gedood hebben (Luchins et al., 1978). De kans op geweld lijkt groter als de persoon last heeft van zowel pavor nocturnus als slaapwandelen (Kales et al., 1980) en als sprake is van drugsmisbruik en een hoog cafeïnegebruik bij mannen met relatief veel stressoren (Moldofsky et al., 1995). Banalere verklaringen, zoals relatieproblemen, liggen echter voor de hand als sprake is van geweld en deze worden helaas nog veel gebruikt. Pogingen om met behulp van relatietherapie te behandelen leidden tot niets; de patiënten onttrokken zich – begrijpelijk – snel aan de behandeling.
Ook de hier beschreven patiënten hadden kortere of langere tijd hulp van een psycholoog, het riagg of een neuroloog gekregen. Deze behandelaars wisten zich geen raad: in de meegezonden correspondentie stonden de volgende diagnoses: slaapwandelproblemen, nachtelijke dromen met motorische onrust en slaapwandelen met nachtmerries.
Interessant is de observatie dat de patiënten zich tijdens de behandeling meer gingen herinneren van de inhoud van de nachtelijke gebeurtenissen. Het is echter niet duidelijk of dit informatie betrof over de echte pavors. Het is niet uit te sluiten dat betrokkenen naast de nachtelijke pavors ook last hadden van nachtmerries (vergelijk: Hawkins & Williams, 1992). De bovenbeschreven herinneringen zouden dan kunnen berusten op informatie uit de nachtmerries, terwijl de echte pavors niet langer voorkwamen. Een ondersteuning voor deze gedachtegang biedt de informatie dat ook de inhoud van de nachtelijke gebeurtenissen zich aanmerkelijk wijzigde.
Er bestaat geen duidelijkheid over de incidentie van pavor nocturnus. Ook is er geen uitspraak te doen over welke behandeling de voorkeur heeft. Twee belangrijke onderzoeksvragen, die op beantwoording wachten.
Summary
This paper discusses some issues of sleep terror disorder. We treat the definition and the differential diagnosis of the disorder. Also, the incidence and treatment of the disorder – based on the present literature – will be discussed. A specific method of treatment is described, based on a case that was published earlier. The most important aspects of this method are: gathering information, monitoring, provocation of a sleep terror under hypnosis, and stress reduction. Subsequently, three more patients – who were treated by the same method – are discussed. In the first case a short imagination (to become acquainted with hypnosis) was followed by the provocation of a night terror under hypnosis. At the end of this provocation, the dream was given a happy ending. In the second case the number of sleep terror incidents was already reduced after one imagination training. In combination with stress-management techniques this lead to the disappearence of the terrors. In the third case the treatment was interrupted after one general imagination, because the patient ceised to suffer from terrors.
Referenties
American Psychiatric Association (1994). Diagnostic and statistical manual of mental disorders (4th ed.). Washington, DC: American Psychiatric Association.
Balon, R. (1994). Sleep terror disorder and insomnia treated with trazodone: a case report. Annals of Clinical Psychiatry, 6(3), 161-163.
Cooper, A.J. (1987). Treatment of coexistent night-terrors and somnabulism in adults with imipramine and diazepam. Journal of Clinical Psychiatry, 48, 209-210.
Cuisinier, M., & Hoogduin, K. (1991). Effect en terugval in de behandeling van een man met pavor nocturnus en slaapwandelen. Gedragstherapie, 24(1), 41-54.
Dahl, R.E. (1992). The pharmacologic treatment of sleep disorders. Pedriatric Psychopharmacology, 15(1), 161-178.
Garland, E.J., & Smith, D.H. (1991). Simultaneous prepubertal onset of panic disorder, night terrors and somnambulism. Journal of American Academic Child Adolescence Psychiatry, 30(4), 553-555.
Hawkins, C., & Williams, T.I. (1992). Nightmares, life events and behaviour problems in preschool children. Child: care health and development, 18, 117-128.
Horne, J.A. (1992). Sleep and its disorders in children. Journal of child psychology and psychiatry and allied disciplines, 33(3), 473-487.
Hurwitz, Th.D. (1986). Treatment of somnabulism and pavor nocturnus in adults with hypnosis. Sleep Research, 15, 131.
Hurwitz, Th.D., & Mahowald, M.W. (1988). Further experience with hypnosis in the treatment of somnabulism/pavor nocturnus in adults. Sleep Research, 17, 190.
Hurwitz, Th.D., Mahowald, M.W., & Schenck, C.H., et al. (1991). A retrospective outcome study and review of hypnosis as treatment of adults with sleepwalking and sleep terror. Journal of Nervous and Mental Disease, 179, 228-233.
Kales, J.D., Soldatos, C.R., & Bixler, E., et al. (1980b). Hereditary factors in sleepwalking and night terrors. British Journal of Psychiatry, 137, 111-118.
Kales, J.D., Kales, A., Soldatos, C.R., Caldwell, A.B., Charney, D.S., & Martin, E.D. (1980a). Night terrors: Clinical characteristics and personality patterns. Archives of General Psychiatry, 37, 1413-1417.
Kavey, N., White, J., & Resor, S., et al. (1988). Classification and treatment of somnambulism. Sleep Research, 17, 368.
Kohen, D.P., Mahowald, M.W., & Rosen, G.M. (1992). Sleep Terror disorder in children: The role of self-hypnosis in management. American Journal of Clinical Hypnosis, 34(4), 233-244.
Lillywhite, A.R., Wilson, S.J., & Nutt, D.J. (1994). Succesful treatment of night terrors and somnambulism with paroxetine. British Journal of Psychiatry, 164, 551-554.
Linden-van den Heuvel, C. van, & Emmelkamp, P. (1987). Nachtmerries en night terrors. Directieve Therapie & Hypnose, 7(4), 277-300.
Llorente, M.D., Currier, M.B., Norman, S.E., & Mellman, T.A. (1992). Night terrors in adults: Phenomenology and Relationship to Psychopathology. Journal of Clinical Psychiatry, 53(11), 392-394.
Luchins, D.J., Sherwood, P.M., Gillin, J.C., Mendelson, W.B., & Wyatt, R.J. (1978). Filicide during psychotropic-induced somnabulism: A case report. American Journal of Psychiatry, 135, 1404-1405.
Mahowald, M.W., Schenck, C.H., Rosen, G.M., & Huwitz, T.D. (1992). The role of a sleep disorder center in evaluating sleep violence. Archives of Neurology, 49, 604-607.
Moldofsky, H., Gilbert, R., Lue, F.A., & MacLean, A.W. (1995). Forensic sleep medicine: Violence, sleep, noctural wandering. Sleep-related violence. Sleep, 18(9), 731-739.
Murray, J.B. (1991). Psychophisiological aspects of nightmares, night terrors and sleepwalking. Journal of General Psychology, 118(2), 113-127.
Perreault, M., & Montplaisir, J. (1984). Sleepwalking and hypnotic susceptibility. Sleep Research, 111.
Roeck, J.M.J.A., & Hoofdakker, R.H. van den (1994). Slaap- en waakstoornissen. In W. Vandereycken, C.A.L. Hoogduin & P.M.G. Emmelkamp (red.), Handboek psychopathologie, deel 1. Houten/Antwerpen: Bohn Stafleu Van Loghum.
Rogozea, R., & Florea-Ciocoiu, V. (1983). Responsiveness disturbances in patients with nightterrors. Revue Roumaine de Neurologie Psychiatrie, 21(2), 83-96.
Ronen, T. (1993). Self-control training in the treatment of sleep terror disorder: A case study. Child & Family Behavior Therapy, 15(1), 53-63.
Schenk, C.H., & Mahowald, M.W. (1995). A polysomnographically documented case of adult somnabulism with long-distence automobile driving and frequent nocturnal violence: Parasomnia with continuing danger as a noninsane automatism? Sleep, 18(9), 765-772.
Scott, A.I.F. (1988). Ayyempted strangulation during phenothiazine-induced sleep-walking and night terrors. British Journal of Psychiatry, 153, 692-694.
Taboada, E.L. (1975). Night terrors in a child treated with hypnosis. American Journal of Clinical Hypnosis, 17(4), 270-271.
Taylor, A. (1993). Night terrors. Journal of Contemporary Psychotherapy, 23(2), 121-125.
Thyer, B.A. (1991). Diagnoses and treatment of child and adolescent anxiety disorders. Behavior Modification, 15(3), 310-325.
