DT-19-01-40.pdf 749.27 KB 756 downloads
‘Evidence based’ behandelingen voor paniekstoornis met agorafobie ...Samenvatting
De klinische effectiviteit van zogenaamde ‘evidence based’ behandelingen voor paniekstoornis met agorafobie werd onderzocht aan de hand van gegevens over het lange-termijneffect en aanvullende behandeling na deelname aan een gecontroleerde effectstudie. Twee jaar na afsluiting van de onderzoeksbehandeling werden de patiënten thuis ondervraagd over hun klachten en over de mate waarin zij aanvullende behandeling hadden ontvangen. De uitkomst onmiddellijk na de protocollaire onderzoeksbehandeling had uitgewezen dat alle behandelingen tot een afname van klachten hadden geleid. Verder bleek medicatie (fluvoxamine) gecombineerd met exposure in vivo effectiever dan placebo met exposure, ademtraining met exposure of alleen exposure. De lange-termijnresultaten lieten geen verschil meer zien in klachtniveau tussen de oorspronkelijke groepen: de afname van klachten in de fluvoxamine plus exposure patiënten was in stand gebleven en patiënten van de andere groepen waren verder vooruitgegaan. De verdere vooruitgang was te danken aan aanvullende behandeling, die vooral was gegeven aan patiënten van de laatste drie groepen. De hoeveelheid nabehandeling die nodig bleek oversteeg ruimschoots het aantal zittingen van de oorspronkelijke behandeling. Deze resultaten geven aan dat kortdurende protocollaire behandelingen weliswaar werkzaam zijn, in de zin dat ze klachten doen afnemen, maar ook dat ze bij lange na niet afdoende zijn. Maar weinig patiënten hebben geen aanvullende behandeling meer nodig, de meeste worden nog lang doorbehandeld. Ten slotte wordt de toevoegende waarde van medicatie aan gedragstherapie besproken. Medicatie bespoedigde het gunstige effect van gedragstherapie: patiënten hadden minder klachten onmiddellijk na de behandeling en kregen ook minder aanvullende therapie. Een deel van de patiënten gebruikte echter nog steeds medicatie bij de follow-up. Op de lange duur was de gedragstherapie, in de aanvullende behandeling vaak gecombineerd met cognitieve therapie, even effectief. Dat kostte wel een aanzienlijke extra inspanning in de vorm van aanvullende therapie.
Inleiding
Als men de onderzoeksliteratuur mag geloven is er de afgelopen jaren flink voortgang geboekt met de behandeling van angststoornissen. Dit geldt met name voor de behandeling van paniekstoornis met agorafobie. Van verschillende behandelingen voor deze aandoening is de werkzaamheid in empirisch onderzoek aangetoond. Zo zijn bij de medicamenteuze behandeling van paniekstoornis met agorafobie vooral antidepressiva (imipramine en meer recent de serotonine heropname remmers zoals fluvoxamine en paroxetine) effectief gebleken in gecontroleerde studies (van Balkom et al., 1997). Ten gevolge van werkzame medicatie nemen paniekaanvallen en agorafobische vermijding meer af dan na inname van placebomedicatie. Ook van psychotherapeutische behandelingen (met name gedragstherapie) is aangetoond dat ze effect hebben. In een recent nummer van het Journal of Consulting and
Clinical Psychology (1998; vol. 66, aflevering 1) werden psychologische behandelingen besproken, waarvan de werkzaamheid door empirisch onderzoek werd ondersteund. ‘Evidence based’ behandelingen voor paniekstoornis met agorafobie zijn cognitieve therapie (gericht op het verkrijgen van controle over paniek) en exposure therapie, gericht op agorafobische vermijding (DeRubeis & Crits-Christoph, 1998). In gecontroleerde studies bleken deze behandelingen effectiever dan wachtlijst controle groepen of effectiever dan andere behandelingen. Ze zijn te beschouwen als ‘state of the art’ behandelingen en verdienen het om opgenomen te worden in richtlijnen voor de hulpverlening in de GGZ.
Voor het samenstellen van de lijst met werkzame behandelingen in het Journal of
Consulting and Clinical Psychology werd uitsluitend gebruik gemaakt van resultaten van experimenteel onderzoek, waarin patiënten aselect werden toegewezen aan behandelingscondities. In dergelijke gecontroleerde studies worden met het oog op repliceerbaarheid van de bevindingen de behandelingen volgens een strak protocol uitgevoerd. De behandeling vindt plaats in een vooraf vastgesteld aantal zittingen, doorgaans beperkt tot zo’n tien tot vijftien wekelijks gehouden zittingen. Deze aantallen zijn zo gekozen, omdat is gebleken dat in drie tot vier maanden een positief behandelingseffect bereikt kan worden, zonder noemenswaardige voortijdige drop-out van patiënten uit het onderzoeksprotocol. Behandelingsprotocollen zijn inmiddels beschikbaar in boekvorm (Keijsers, van Minnen & Hoogduin, 1997) en het is de hoop en verwachting dat ‘evidence based’ behandelingen in toenemende mate zullen worden toegepast in de klinische praktijk.
Wat is nu eigenlijk het klinisch effect van de behandelingen die worden beschreven in deze protocollen? Kan een behandelaar in de klinische praktijk zijn of haar eigen effectiviteit spiegelen aan de resultaten van effect onderzoek? Zoals gezegd leiden de behandelingen voor paniekstoornis met agorafobie tot een afname van klachten. De werkzaamheid, in de Engelstalige literatuur aangeduid met de term ‘efficacy’, is daarmee aangetoond. Echter, de vraag in hoeverre dergelijke behandelingen ook afdoende zijn (een aspect van de klinische effectiviteit of ‘effectiveness’) is hiermee niet onderzocht en dit is eigenlijk ook grotendeels onbekend.
Er zijn twee manieren om zicht te krijgen op de klinische effectiviteit van onderzoeksbehandelingen voor paniekstoornis met agorafobie. Ten eerste kan nagegaan worden hoeveel patiënten onmiddellijk na de behandeling als hersteld of genezen kunnen worden beschouwd. Het is in therapie-onderzoek inmiddels niet ongebruikelijk deze uitkomst bij de resultaten te presenteren (vgl. Kendall & Grove, 1988). Voor een voorbeeld zie Lange, Schrieken, van de Ven, Emmelkamp en Bredeweg (aangeboden). Probleem bij deze methode is wel dat uiteenlopende criteria worden gebruikt om genezing te operationaliseren. Bij paniekstoornis met agorafobie kan dat zijn: vrij van paniek, geen beperkingen in het gedrag vanwege agorafobische angst, of statistische criteria zoals die van Jacobson en Truax (1991). Verschillende operationaliseringen kunnen leiden tot verschillende uitkomsten (de Beurs, van Balkom, Lange, Koele & van Dyck, 1994). Een tweede manier om de klinische effectiviteit van een behandeling vast te stellen is patiënten gedurende langere tijd na een studie te volgen in een naturalistische follow-up. Met naturalistisch wordt in dit verband bedoeld dat eventuele vervolgbehandeling van de klachten niet meer onder experimentele controle staat van de onderzoeker. Zo kan worden onderzocht hoe het met de patiënten is gegaan na afloop van de onderzoeksbehandeling en het natuurlijk verloop van de klachten kan gevolgd worden in samenhang met informatie over aanvullende behandeling die mogelijk ontvangen werd. Voor de klinische effectiviteit van de onderzoeksbehandeling is het vooral veelzeggend of patiënten aanvullende behandeling hebben ontvangen na het oorspronkelijke experiment en wat daarvoor de reden was (onvoldoende effect, terugval, andere klachten, etc.).
Dit artikel is een verslag van de resultaten van zo’n follow-up onderzoek. De nadruk zal liggen op gegevens die het klinisch effect van de oorspronkelijke behandelingen illustreren. Twee jaar na afsluiting van een gecontroleerde studie naar gedragstherapeutische en farmacologische interventies voor paniekstoornis met agorafobie werden patiënten benaderd voor een interview. In het oorspronkelijke onderzoek werd onderzocht of het effect van exposure in vivo vergroot kon worden door eerst te behandelen voor paniek. Er werden in die studie twee interventies voor paniek toegepast en onderling vergeleken: medicatie (fluvoxamine, placebo gecontroleerd) en een psychotherapeutische interventie (herhaalde hyperventilatieprovocaties en ademhalingstraining). De onderzoeksvragen leidden tot een onderzoeksdesign met vier behandelingen: (1) fluvoxamine + exposure, (2) placebo + exposure, (3) ademtraining + exposure en (4) alleen exposure. Onmiddellijk na 12 weken behandeling bleek dat alle behandelingen effect sorteerden en tot een afname van agorafobische vermijding en paniekaanvallen leidden (De Beurs, Van Balkom, Lange, Koele & Van Dyck, 1995). De medicatie in combinatie met exposure kwam als het meest effectief naar voren. De gemiddelde vooruitgang op de belangrijkste uitkomstmaat, agorafobische vermijding, was in de medicatie plus exposuregroep bijna twee keer zo groot als bij de andere behandelingen. Het groepsgemiddelde verschoof twee standaarddeviaties (effectgrootte van het voormetings-nametings verschil = 2.00). De andere drie behandelingen waren onderling ongeveer even effectief (voor placebo + exposure effectgrootte = 1.29; voor ademtraining + exposure effectgrootte = .99; voor alleen exposure effectgrootte = 1.32). De conclusie met betrekking tot de resultaten onmiddellijk na de studie was dat medicamenteus behandelen van paniek een toevoegende waarde had voor de exposure behandeling van paniekstoornis met agorafobie, een toevoegende waarde die niet voor placebo medicatie of ademtraining aangetoond werd (De Beurs et al, 1995).
Doel van de naturalistische follow-up was na te gaan wat het effect van de behandelingen was op de langere termijn, twee jaar later. Nieuwsgierigheid naar het lange-termijneffect van de behandelingen was onder meer ingegeven door de controverse tussen voorstanders van farmacotherapie en voorstanders van (cognitieve) gedragstherapie bij paniekstoornis met agorafobie. De voorstanders van medicatie wijzen op het duidelijke en snelle effect van medicatie op paniek (Klein, Ross & Cohen, 1987). Voorstanders van exposure therapie betogen dat medicatie slechts tijdelijk werkzaam is: bij stoppen met de medicatie zouden de klachten weer terugkeren, terwijl gedragstherapie een blijvende verandering zou bewerkstelligen (Clum, 1989; Gould, Otto & Pollack, 1995). Ook zou van gedragstherapie een voortgaande verbetering te verwachten zijn, omdat de patiënt een nieuwe manier van omgaan met de klachten heeft geleerd, die hij of zij in allerlei situaties kan toepassen (Marks et al., 1993). Recent werd in Dth nog een levendige discussie gevoerd over de waarde van psychofarmaca, onder andere bij angststoornissen (Van den Burg, 1998; Kahn, 1998; Cath, 1998). Lange-termijnresultaten en het verdere beloop van de klachten na de oorspronkelijke studie kunnen een belangrijke bijdrage leveren aan de discussie over dit controversiële onderwerp.
Methode
Patiënten
Zesenzeventig patiënten hadden de behandeling in de studie voltooid. Zij werden benaderd voor een follow-up interview. Voordat ze deelnamen aan de oorspronkelijke studie voldeden al deze patiënten aan DSM-III-R- criteria voor paniekstoornis met agorafobie. Bovendien waren ze gemiddeld tot ernstig vermijdend, blijkend uit een score 17 op de agorafobie subschaal van de Angstvragenlijst (FQ, Marks & Mathews, 1979). Nadere details over de patiëntengroep, inclusie- en exclusiecriteria en procedures rond rekrutering en behandeling zijn gegeven in De Beurs et al. (1995). Voor nu volstaat het te melden dat het ging om een groep met ernstige en chronische klachten die vooral geselecteerd waren vanwege hun agorafobische vermijding.
Procedure
De behandelingen van de oorspronkelijke studie hadden plaatsgevonden op de Angstpolikliniek van het Johan Weyer Instituut, een van de poliklinieken van het Psychiatrisch Centrum Amsterdam Zuid – Nieuw West. Enige tijd na afloop van de studie werden de deelnemers geïnformeerd over de globale uitkomst van de behandelstudie in een rondschrijven. Daarin werd ook het voornemen tot een follow-up aangekondigd. Vervolgens werden de patiënten gebeld en gevraagd aan een interview deel te nemen over hun klachten en over gebeurtenissen in de afgelopen twee jaar. Om patiënten tegemoet te komen werd aangeboden hen thuis te bezoeken. Desgewenst werden patiënten gezien op de kliniek. Indien iemand aan geen van beide mogelijkheden wilde meewerken werd een telefonisch interview voorgesteld.
Meetinstrumenten
Twee weken voor het interview ontvingen patiënten per post vragenlijsten en ander registratie materiaal ten behoeve van een gestandaardiseerde meting van de klachten, zoals dat ook in het eerdere onderzoek was gebeurd. Ingevuld werden de Angstvragenlijst (fq; Marks & Mathews, 1979), de Symptom Checklist (SCL-90; Arrindel en Ettema, 1986), de Mobility Inventory schalen (MI; Chambles Caputo, Jasin, Gracely, & Williams, 1985), de Agoraphobic Cognitions Questionnaire en de Body Sensations Questionnaire (acq en BSQ; Chambless, Caputo, Bright, & Gallager 1984), de Beck Depression Inventory (BDI; Beck, Ward, Mendelson, Mock, & Erbaugh, 1961). Om het aantal uitkomstmaten te beperken werd een factoranalyse uitgevoerd op (sub)schalen van deze meetinstrumenten en op grond van de resultaten werden de schalen gegroepeerd in drie samengestelde maten: agorafobie, depressie en angst voor somatische verschijnselen. De maat voor het vaststellen van agorafobische vermijding bestond uit de agorafobie subschalen van de Angstvragenlijst en de SCL-90 en de ‘vermijding alleen’- schaal van de MI. De meetschaal had een theoretisch bereik van 1 tot 10 en de standaarddeviatie van scores was ongeveer 1.5.
Ten slotte werd de patiënten gevraagd gedurende twee weken voorafgaande aan het interview alle paniekaanvallen te registreren in een paniekdagboek. Het was de bedoeling om onmiddellijk nadat de aanval had plaatsgevonden een formulier in te vullen met vragen over het tijdstip, de duur en de aanleiding voor de paniekaanval en de symptomen die waren ervaren. Met de paniekregistratie hadden de patiënten uitvoerig ervaring opgedaan ten tijde van de onderzoeksbehandeling.
Het interview
Het interview was semi-gestructureerd aan de hand van een lijst met vragen en onderwerpen. Het interview duurde zo’n 60 tot 90 minuten waarin de patiënten uitgebreid werden ondervraagd over hun klachten, hun huidig medicijngebruik en gebruik van geestelijke gezondheidszorg. Voorts werd aan de patiënten gevraagd hoe het de afgelopen twee jaar was gegaan met hun klachten, of nabehandeling (psychotherapie of medicatie) had plaatsgevonden, wat de reden voor eventuele nabehandeling was geweest (vanwege onvoldoende effect of vanwege terugval) en het gebruik van psychofarmaca werd besproken (fluctuaties, geslaagde afbouw, nieuwe medicatie). De betrouwbaarheid van de gegevens uit het interview met betrekking tot nabehandeling (aard en intensiteit) werd vastgesteld door vergelijking met gegevens van de kliniek; verreweg de meeste patiënten die waren voortbehandeld, hadden hun behandeling voortgezet aan het Johan Weyer Instituut. Ten slotte werd gevraagd of zich belangrijke gebeurtenissen (life-events) hadden voorgedaan, die een mogelijke verandering in de klachten zouden kunnen verklaren. Voor hun deelname werden patiënten beloond met een kleine attentie.
De interviews werden uitgevoerd door studenten klinische psychologie in de eindfase van hun opleiding. Ze werden uitgebreid getraind in de afname van het interview en hielden ter oefening een of twee interviews met patiënten die eerder aan een andere behandelstudie hadden deelgenomen. Alle interviews werden opgenomen op audiocassette om de kwaliteit van de gegevens te controleren en de interviewers te superviseren.
Resultaten
Slechts 5 van de 76 oorspronkelijke deelnemers aan de uitkomststudie konden niet geïnterviewd worden. Twee patiënten weigerden medewerking. Allebei verklaarden ze inmiddels volledig hersteld te zijn. Ze wilden niet herinnerd worden aan de nare periode waarin ze leden aan paniekstoornis met agorafobie. Eén patiënt was verhuisd naar het buitenland en kon niet getraceerd worden; een andere patiënt kon niet telefonisch bereikt worden en reageerde niet op herhaalde oproepen via de post. Ten slotte was er een patiënt die niet wilde meewerken aan het interview, maar wel bereid was vragenlijsten in te vullen en paniekaanvallen te registreren. Van deze patiënt waren er dus wel gegevens over haar functioneren bij follow-up, maar niet over wat er in de tussenliggende periode was gebeurd. De gegevens van de vragenlijsten en de paniekregistratie hebben dus betrekking op 72 personen (95% van de oorspronkelijke groep), de andere gegevens op 71 personen (93%). De patiënten van wie geen gegevens beschikbaar zijn waren evenredig verdeeld over de oorspronkelijke behandelgroepen.
Agorafobische vermijding en paniek bij follow-up
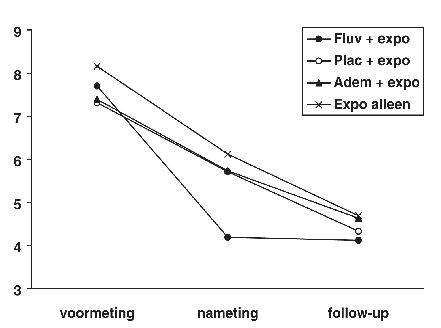
De vergelijking van de oorspronkelijke behandelgroepen met betrekking tot hun klachten bij de follow-up wees uit dat de superieure effectiviteit van fluvoxamine met exposure twee jaar later was verdwenen: de groepen verschilden onderling niet meer in klachtniveau bij follow-up. In figuur 1 is het scoreverloop weergeven op een samengestelde maat voor agorafobische vermijding van de vier behandelgroepen over de tijd. Uit het plaatje blijkt duidelijk dat het ontbreken van een verschil bij follow-up tussen de behandelingen niet wordt veroorzaakt door terugval in de fluvoxamine met exposure groep, maar omdat de klachten bij de drie andere behandelgroepen verder waren afgenomen in de twee jaar na de studie. Ook op de maat voor paniek, het aantal aanvallen in de twee weken registratie was geen verschil tussen de vier behandelingsgroepen. In de vier groepen was tussen de 61 en 67 procent van de patiënten paniekvrij in deze periode en deze percentages verschilden niet significant [χ 2 (3) = 0.13; p = .99]. Voor een meer gedetailleerde beschrijving van de resultaten op de gestandaardiseerde meetinstrumenten bij follow-up verwijzen we naar De Beurs, Van Balkom, Van Dyck & Lange (1999). Voor nu zullen we nader ingaan op wat de gegevens ons vertellen over de klinische effectiviteit van de oorspronkelijke behandelingen. We zullen dit vooral afmeten aan de nabehandeling in de twee jaar na de oorspronkelijke studie.
Hoeveelheid nabehandeling
In tabel 1
| Behandelingsconditie | |||||
| Fluv + expo | Plac + expo | Adem + expo | Expo alleen | Totaal | |
| *Een aof b geeft een significant verschil aan bij paarsgewijze vergelijking(p < .0.5) | |||||
| A. Aantal zittingen na trial | |||||
| x | 6.9 ab | 20.4 a | 14.8 | 20.6 b | 15.6 |
| sd | 10.5 | 27.0 | 15.9 | 13.0 | 18.5 |
| B. Hoeveelheid nabehandeling | |||||
| Aantal patiënten: | n = 18 | n = 19 | n = 18 | n = 16 | n = 71 |
| zonder nabehandeling | 7 | 4 | 4 | 1 | 16 |
| met 1–12 zittingen | 9 | 5 | 6 | 4 | 24 |
| met ≥ 13 zittingen | 2 | 10 | 8 | 11 | 31 |
| C. Aard nabehandeling | |||||
| Aantal patiënten: | n = 11 | n = 15 | n = 14 | n = 15 | n = 55 |
| met medicatie | 7 | 7 | 1 | 1 | 16 |
| met psychotherapie | 0 | 3 | 9 | 14 | 26 |
| met combinatiebehandeling | 4 | 5 | 4 | 0 | 13 |
zijn gegevens weergegeven met betrekking tot de nabehandeling van de oorspronkelijke groepen in het onderzoek. Er zijn verschillende vormen van nabehandeling mogelijk: voortzetting van de exposure behandeling, bezoek aan de kliniek voor een kort consult met de psychiater vanwege voortzetting van de fluvoxamine behandeling, start van fluvoxamine na onvoldoende effect in de placeboconditie, opstarten van cognitieve therapie voor paniekstoornis, opstarten van een therapie voor andere klachten, etc. Al deze mogelijkheden kwamen voor. Ook werden verschillende combinaties van deze behandelvormen toegepast, tegelijkertijd (bijvoorbeeld continuering van fluvoxamine in combinatie met cognitieve therapie) of opeenvolgend gedurende de follow-up periode. Voor een eerste analyse van nabehandelingsgegevens is geen onderscheid gemaakt naar behandelvorm, maar zijn alleen het aantal aanvullende zittingen geteld. Uit variantieanalyse (anova) bleek een marginaal significant verschil tussen de oorspronkelijke groepen F (3,67) = 2.27; p =.08. Paarsgewijze vergelijkingen wezen uit dat er na fluvoxamine met exposure minder zittingen waren dan na placebo met exposure of dan na alleen exposure. Opvallend is verder het hoge aantal extra zittingen: gemiddeld volgden 15,6 zittingen na de onderzoeksbehandeling. Daarmee was de nabehandeling gemiddeld omvangrijker dan de onderzoeksbehandeling, die immers bestond uit 12 zittingen.
Van de 71 patiënten waren en slechts 16 die geen verdere behandeling hadden ondergaan in de twee jaar na de studie. Vijfenvijftig patiënten kregen wel nabehandeling. De groep die werd nabehandeld is onderverdeeld in patiënten met een relatief kortdurende nabehandeling (tussen de 1 en 12 zittingen) en een groep met langdurige nabehandeling (13 of meer sessies, dus meer zittingen dan de oorspronkelijke studie omvatte). Hoe de aantallen patiënten zijn verdeeld over de oorspronkelijke behandelingsgroepen is weergegeven in tabel 1. De celfrequenties verschillen significant voor de vier condities [χ 2 (6) = 12.1, p < .05]: veel minder patiënten uit de fluvoxamine met exposure groep ontvingen een langdurige nabehandeling, de hoeveelheid nabehandeling in andere groepen is onderling ongeveer gelijk.
Reden en aard van de nabehandeling
Voortzetting van de onderzoeksbehandeling vanwege onvoldoende effect onmiddellijk na de studie was de meest voorkomende reden voor nabehandeling. Slechts vier patiënten gaven aan dat nabehandeling was gezocht vanwege terugval/terugkeer van klachten na een klachtenvrije periode (twee van de fluvoxamine + exposure groep, één van de placebo + exposure groep en één van de exposure alleen groep). Voor één fluvoxamine met exposure patiënt was een life-event (overlijden moeder) aanleiding geweest om opnieuw behandeling te zoeken, voor twee patiënten (één uit de fluvoxamine met exposure en één uit de exposure alleen groep) waren andere klachten, zoals huwelijksproblemen of traumatische jeugdervaringen, aanleiding voor extra psychotherapie.
Ten slotte is er nog een onderverdeling gemaakt naar de aard van de nabehandeling. Hierbij werd een vrij grove indeling gehanteerd: medicatie, psychotherapie of een combinatie van beide. De aard van de nabehandeling werd gevraagd aan de patiënt in het interview en de gegevens werden vergeleken met rapportage door de behandelaar. De aantallen patiënten onderverdeeld naar aard van de nabehandeling zijn ook weergegeven in tabel 1. De algemene tendens is dat patiënten de behandeling voortzetten waaraan ze aanvankelijk in de studie waren toegewezen. Nabehandeling in de groepen die werkzame medicatie of placebo medicatie en exposure hadden gekregen bestond voornamelijk uit medicatie al dan niet in combinatie met psychotherapie (doorgaans aanvullende exposure in vivo). Een uitzondering waren drie placebopatiënten die werden voortbehandeld met alleen psychotherapie. De nabehandeling bij de ademtraining met exposure en de exposure alleen groep bestond ook meestal uit meer van hetzelfde, eventueel aangevuld met cognitieve therapie, in een gering aantal gevallen gecombineerd met medicatie. Slechts een enkeling uit beide laatste groepen ging over op louter medicatie.
Effect van nabehandeling
Figuur 1 illustreert dat na de onderzoeksbehandeling de klachten in de fluvoxamine met exposure groep stabiel bleven in de follow-up periode, terwijl de andere drie groepen een verder afname van vermijding lieten zien. Deze afname van klachten in de drie andere groepen hing samen met aanvullende behandeling. Bijvoorbeeld de vooruitgang bij de placebo met exposure groep kwam vooral vanwege de patiënten die alsnog werkzame medicatie kregen. Er was een statistisch significant verschil in afname van vermijding tussen patiënten die veel nabehandeling (> 12 zittingen), weinig nabehandeling (tussen 1 en 12 zittingen) en geen nabehandeling ontvingen in de follow-up periode [F (2, 68) = 6.71, p = .002]. Vooral de intensief nabehandelden gingen erop vooruit. Hierbij moet wel aangetekend worden dat de gegevens verzameld ware in een naturalistisch onderzoek. Patiënten werden niet aselect toegewezen aan ‘wel of niet nabehandeling’. De patiënten die nabehandeling ontvingen waren er slechter aan toe bij de nameting en alleen al vanwege dat feit was er meer ruimte voor vooruitgang.
Medicatiegebruik bij follow-up
Er is nagegaan of patiënten twee jaar na de onderzoeksbehandeling nog steeds medicatie gebruikten voor hun angstklachten. Onmiddellijk na de experimentele behandeling waren patiënten geadviseerd voorlopig de medicatie te blijven gebruiken. Patiënten die aangaven te willen stoppen werden begeleid in een geleidelijke afbouw, maar medicatie werd opnieuw ingesteld als de klachten terugkeerden (Rosenbaum & Zajecka, 1997). Een aanzienlijke deel (44%) van de patiënten die in de oorspronkelijke studie fluvoxamine had gekregen, gebruikte de medicatie twee jaar later nog steeds. De dagelijkse dosis was bij de meeste gebruikers wel afgenomen van 150 mg in de studie tot een onderhoudsdosering van 50 mg of minder bij de follow-up. Bij drie patiënten was fluvoxamine vervangen door andere medicatie: alprazolam of clomipramine. Bij alle drie was dit vrijwel onmiddellijk na de onderzoeksbehandeling gebeurd vanwege het ontbreken van effect van fluvoxamine. Onder placebopatiënten was het medicijngebruik ten tijde van de follow-up aanzienlijk geringer. Onmiddelijk na de studie waren negen patiënten alsnog op medicatie ingesteld; nog eens drie kregen gedurende de follow-up periode medicatie. Het merendeel bleek in staat deze medicatie ook weer af te bouwen, zodat bij follow-up nog maar twee patiënten fluvoxamine gebruikten. Ter vergelijking geven we ook de gegevens van de patiënten die aanvankelijk een louter psychotherapeutische behandeling ontvingen: na de ademtraining met exposure werden vijf patiënten alsnog op medicatie ingesteld in de follow-up periode en ten tijde van het interview gebruikten vier nog steeds de medicatie. Na de exposure alleen behandeling kreeg één patiënte medicatie; ten tijde van het follow-up interview bleek zij de medicatie niet meer te gebruiken.
Levensgebeurtenissen
Vierenveertig patiënten (65%) gaven aan dat er in de follow-up periode een belangrijke gebeurtenis had plaatsgevonden, zoals een sterfgeval in de directe familie, een scheiding of een verhuizing. Volgens 23 patiënten had die gebeurtenis tot een verergering van hun klachten geleid, volgens twaalf personen echter had de gebeurtenis juist tot een verbetering geleid. Volgens negen patiënten ten slotte had de gebeurtenis geen invloed op hun klachten gehad. Vergelijken we toe- of afname van de klachten over de gehele follow-up periode bij deze groepen dan was het effect van levensgebeurtenissen op klachten hoogstens tijdelijk aanwezig: patiënten die verergering van klachten ten gevolge van een levensgebeurtenis rapporteerden, waren er gemiddeld net zo op vooruitgegaan als patiënten die juist een verlichting van klachten melden. Ten slotte bleek bij inspectie van de data dat de levensgebeurtenissen evenredig over de groepen waren verdeeld, zodat uitgesloten kon worden dat een ongelijke verdeling van patiënten met levensgebeurtenissen de resultaten hadden vertekend.
Beschouwing
Voor dit follow-up onderzoek waren de gegevens van 71 van de 76 patiënten beschikbaar om het lange-termijnverloop van de klachten en aanvullende therapie te onderzoeken. Deze hoge respons (93%) maakt het erg onwaarschijnlijk dat de resultaten vertekend zijn door selectieve uitval (Wortman, 1978). Dat zou bijvoorbeeld het geval zijn geweest als alleen patiënten succesvol benaderd waren waar nog contact mee was, juist vanwege de voortgezette behandeling. Na twee jaar follow-up blijkt dat het met de meeste patiënten goed ging. De meerderheid was verder vooruitgegaan in de twee jaar na de studie. Een aanzienlijk deel van de patiënten was in staat geweest de medicatie te staken zonder opnieuw klachten te krijgen en terugval kwam slechts incidenteel voor. De verbetering was ook robuust, gezien het ontbreken van aantoonbaar effect van ingrijpende levensgebeurtenissen op de klachten. Voor deze gunstige resultaten werd echter wel een aanzienlijke inspanning geleverd in de vorm van aanvullende behandeling voor de meeste patiënten.
In de gegevens met betrekking tot de nabehandeling vallen twee dingen op: de resultaten bevestigen het verschil in effectiviteit van de oorspronkelijke behandelingen. Fluvoxamine met exposure leidde gemiddeld tot de grootste afname van klachten onmiddellijk na de studie en de aldus behandelde patiënten ondergingen ook aanzienlijk minder aanvullende behandeling. Ten tweede valt op hoe omvangrijk de nabehandeling uiteindelijk was. De overgrote meerderheid van de patiënten was niet klachtenvrij na twaalf sessies en de gemiddelde omvang van de nabehandeling oversteeg de duur van de oorspronkelijke studie. Gemiddeld werden patiënten in totaal zo’n 25 keer gezien gedurende de ruim twee jaar die zij voor dit onderzoek gevolgd waren, dus inclusief de behandeling in de oospronkelijke studie. De meeste patiënten hadden ook baat bij de aanvullende behandeling, getuige de verdere afname van klachten gedurende de follow-up periode.
De protocollaire behandelingen in de studie van De Beurs et al. (1995) waren maar in beperkte mate klinisch effectief. De overgrote meerderheid van de patiënten kreeg aanvullende therapie. Alleen de fluvoxamine plus exposure behandeling was voor een aanzienlijk aantal patiënten afdoende, als zij tenminste de medicatie bleven gebruiken na de twaalf weken behandeling in de studie. De vraag dringt zich dan op: geldt de beperkte klinische effectiviteit in zijn algemeenheid voor kortdurende protocollaire behandelingen of is dit een eigenaardigheid van de therapie-effectstudie van De Beurs et al. (1995)? Werden misschien de behandelingen in de oorspronkelijke studie niet goed uitgevoerd of deden vooral erg weerbarstige patiënten met hardnekkige klachten mee aan de oorspronkelijke studie? De grootte van het therapie-effect in de studie van De Beurs et al. (1995) kwam goed overeen met wat doorgaans in de literatuur wordt gerapporteerd voor de behandeling van paniekstoornis in gecontroleerde uitkomststudies (Mattick, Andrews, Hadzi-Pavlovic en Christensen,1990; van Balkom et al., 1997). De hypothese dat de behandelingen in de oorspronkelijke studie onder de maat waren kunnen we dus verwerpen. Verder bleek uit voormetingsgegevens van onze patiënten dat zij qua ernst en duur van de klachten niet verschilden van patiëntengroepen met paniekstoornis en agorafobie in andere studies. Het heeft er derhalve alle schijn van dat de bevindingen representatief zijn voor wat betreft de beperkte klinische effectiviteit van korte protocollaire behandelingen.
Vergelijken we onze bevindingen met de onderzoeksliteratuur dan blijkt dat ook in andere studies een groot deel van de patiënten aanvullende behandeling krijgt, maar dat dit onderwerp over het algemeen onderbelicht blijft in de rapportage. Bakker, van Balkom, Spinhoven, Blaauw en Van Dyck (1998) voerden een meta-analyse uit van 68 follow-up studies en vonden dat bij slechts 16 procent van de behandelingscondities expliciet was vermeld dat geen behandeling werd ontvangen in de follow-up periode. Over het algemeen waren dit de studies met korte follow-ups, meestal drie maanden of zelfs korter. Veel langer kan men patiënten natuurlijk ook geen behandeling onthouden ten behoeve van onderzoek. Bij de andere 84 procent van de onderzochte behandelingen werd nabehandeling niet genoemd of werd nabehandeling in algemene termen besproken. Bijvoorbeeld Craske, Brown en Barlow (1991) en Nagy, Krystal, Charney, Merikangas en Woods (1993) melden dat zo’n 50 procent van hun patiënten aanvullende psychotherapie ondergingen gedurende de follow-up periode. Nadere informatie over de aard of de intensiteit van die aanvullende behandeling blijft echter doorgaans achterwege. Ten onrechte, gezien de bevinding in deze studie dat het verdwijnen van verschil tussen de oorspronkelijke behandelingsgroepen vooral te danken was aan aanvullende behandeling. Bovendien ontstaat door het onderbelicht blijven van aanvullende behandeling het beeld dat een korte behandeling van twaalf zittingen afdoende is voor veel patiënten. Onze gegevens laten duidelijk zien dat dat niet juist is.
In de inleiding werd aan de orde gesteld in hoeverre de clinicus in de praktijk zijn/haar eigen effectiviteit kon spiegelen aan resultaten van therapie-effectstudies. Het antwoord is: maar zeer ten dele. Gecontroleerde therapie-effectstudies tonen aan dat ‘evidence based’ behandelingen klachten doen afnemen, niet dat die behandelingen afdoende zijn. De resultaten van dit follow-up onderzoek suggereren dat voor veel patiënten minstens het dubbele aantal zittingen nodig is dan waar een protocollaire behandeling doorgaans uit bestaat.
Een verwante slotsom werd gevonden door Gortner, Gollan, Dobson en Jacobson (1998) bij de behandeling van een stemmingsstoornis met cognitieve gedragstherapie: ± 50 procent van de patiënten bleek twee jaar na de protocollaire behandeling ‘teruggevallen’ te zijn.
Wat zeggen ten slotte deze lange-termijnresultaten omtrent de controverse over de optimale behandeling van paniekstoornis met agorafobie die in de inleiding werd genoemd: farmacotherapie, gedragstherapie of een combinatie van beiden. Van massale terugval in de medicatieconditie was geen sprake, wat waarschijnlijk verband houdt met het klinisch verantwoorde beleid om medicatie langzaam te verminderen bij patiënten die dat wilden en herinstelling van medicatie bij terugkeer van klachten. Ook de exposure-behandeling die volgde na instellen van de medicatie kan terugval hebben voorkomen. Het onderzoeksdesign voorzag helaas niet in een behandelingsconditie met alleen maar medicatie, waarmee de toevoegende waarde van exposure-therapie vastgesteld had kunnen worden. Was er sprake van voorgaande verbetering bij de patiënten die gedragstherapie ontvingen? Ja, de resultaten op de lange termijn laten inderdaad een gunstiger effect zien in deze groep dan aanvankelijk was bereikt. Op de lange duur deed het resultaat van gedragstherapie niet onder voor het resultaat van medicatie in combinatie met exposure, al kostte dat wel een aanzienlijk aantal extra zittingen. Deze nabehandeling bestond overigens in veel gevallen uit meer dan alleen gedragstherapie, bijvoorbeeld gedragstherapie in combinatie met cognitieve therapie.
De psychologische behandeling voor paniek die in de oorspronkelijke studie was gekozen, herhaalde hyperventilatieprovocaties en ademtraining, bleek geen nuttige toevoeging aan exposure. Dat gold zowel op de korte termijn, waar de behandeling niet effectiever bleek dan exposure alleen, als in de lange-termijnresultaten, waaruit naar voren kwam dat patiënten na deze behandeling veel nabehandeling nodig hadden. Ten tijde van de opzet van de oorspronkelijk studie rond 1990, sloot deze behandeling goed aan bij het hyperventilatie model voor paniek. Dat model is inmiddels verlaten en er zijn andere psychologische behandelingen voor paniek ontwikkelt, zoals cognitieve therapie volgens Clark (Hawton, Salkovskis, Kirk & Clark, 1989) of paniekmanagementtraining volgens Barlow (Barlow & Cerny, 1989). Bij patiënten met paniekstoornis met weinig of geen vermijding is deze behandeling zeer effectief gebleken (Clark, Salkovskis, Hackmann, Middleton, Anastasias & Gelder,1994). De combinatie van cognitieve therapie met exposure in vivo zou wel eens veel effectiever kunnen zijn bij paniekstoornis met agorafobie dan de hyperventilatieprovocatie en ademtraining (zie ook Van den Hout, Arntz en Hoekstra, 1994).
Samenvattend kunnen we het volgende concluderen. Protocollaire onderzoeksbehandelingen hebben effect, maar leiden zelden tot volledig herstel. Daarvoor is de behandeling te kort. Bij behandeling voor paniekstoornis met agorafobie valt de vergelijking medicatie plus gedragstherapie versus gedragstherapie zonder medicatie niet zonder meer uit ten gunste van een van beide therapievormen. In onze studie leidde de combinatiebehandeling weliswaar tot een sneller resultaat in aanmerkelijk minder zittingen, maar voortgaande behandeling met medicatie bleek noodzakelijk bij een aanzienlijke groep patiënten. De patiënt met paniekstoornis die met medicatie behandeld wordt loopt dus een behoorlijke kans langdurig medicatie te moeten blijven gebruiken. Gedragstherapie, in combinatie met cognitieve therapie, bewerkstelligt op de lange duur hetzelfde therapie-effect als medicatie, maar er zijn gemiddeld wel twee tot drie keer meer zittingen voor nodig.
Dit onderzoek naar het lange-termijneffect van behandeling van paniekstoornis met agorafobie werd mogelijk gemaakt door subsidies van het Nationaal Fonds voor de Geestelijke Volksgezondheid en Solvay Pharma.
Dank is verschuldigd aan drs. Moniek Bosman, drs. Jeroen Bruyns, drs. Katja Grufi-Hummel, drs. Els van Kloppenburg en drs. Renee Schaap voor het uitvoeren van follow-up interviews in het kader van hun afstudeeropdracht.
Summary
The question of the clinical effectiveness of ‘evidence based’ treatments is addressed by investigating the long-term outcome of a controlled study in which various treatment for panic disorder with agoraphobia were compared. Two years after completion of the trial patients were interviewed about their complaints and the amount of additional treatment they had received after the trial was assessed. Initially, short-term outcome of the trial had revealed that all treatments had a significant positive impact on the complaints. Medication (fluvoxamine) plus exposure in vivo had been more effective than placebo medication plus exposure, breathing retraining plus exposure, or exposure alone. The long-term results revealed no longer any difference between the treatment groups: the gains of medication plus exposure were maintained and patients of the other three groups had experienced further improvement. Further improvement was due to the additional treatment that was provided to the patients of the latter three groups. Furthermore, the mean number of additional sessions was well in excess of the 12 sessions of the original treatment. These results suggest that the clinical effectiveness of evidence based treatments is limited, even when their efficacy has been demonstrated in a controlled trial. Few patients recover from a short course of treatment and the vast majority of patients needs prolonged additional treatment. Finally, the issue is addressed whether medication is a useful adjunct to exposure therapy. The long-term results of the study suggest that medication accelerates the improvement, resulting in less need for additional treatment. However, continued use of medication is required for a substantial number of patients. Exposure treatment does not have this drawback and, on the long run, this treatment is equally effective to medication combined with exposure. Exposure does, however, require a prolonged treatment investment.
Referenties
Arrindell, W. A., & Ettema, J. H. M. (1986). SCL-90: Handleiding bij een multidimensionele
psychopathologie-indicator. Lisse: Swets & Zeitlinger.
Bakker, A., Balkom, A. J. L. M. van, Spinhoven, P., Blaauw, B., & Dyck, R. van (1998). Follow-up on the treatment of panic disorder with or without agoraphobia: A quantitative review. Journal of Nervous and Mental Disease,
186, 414-419.
Balkom, A. J. L. M. van, Bakker, A., Spinhoven, P., Blaauw, B., Smeenk, S., & Ruesink, B. (1997). A meta-analysis of the treatment of panic disorder with or without agoraphobia: A comparison of psychopharmacological, cognitive-behavioral and combination treatments. Journal of Nervous and Mental Disease, 185, 510-516.
Barlow, D. H., & Cerny, J. A. (1988). Psychological treatment of panic. New York: Guilford.
Beck, A. T., Ward, C. H., Mendelson, M., Mock, J. E., & Erbaugh, J. (1961). An inventory for measuring depression. Archives of General Psychiatry, 4, 561-571.
Beurs, E., de, Balkom, A. J. L. M. van, Lange, A., Koele, P., & Dyck, R. van (1994). Assessing the clinical significance of outcome in agoraphobia research: A comparison of two approaches. Behavior Therapy, 25, 147-158.
Beurs, E. de, Balkom, A. J. L. van M., Lange, A., Koele, P., & van Dyck, R. (1999). Treatment of panic disorder with agoraphobia: Comparison of fluvoxamine, placebo, psychological panic management combined with exposure and of exposure in vivo alone. American Journal of Psychiatry, 152, 683-691.
Beurs, E. de, Balkom, A. J. L. M. van, Van Dyck, R., & Lange, A. (1999). Long-term outcome of pharmacological and psychological treatment for panic disorder with agoraphobia: A two year naturalistic follow-up. Acta Psychiatrica Scandinavica, 99, 59-67.
Burg, W. van den (1998). De (in)effectiviteit van psychofarmaca (1). Directieve therapie 18, 5-68.
Cath, D. (1998). Reactie op de (in)effectiviteit van psychofarmaca (2). Directieve therapie 18, 183-195.
Chambless, D. L., Caputo, G. C., Bright, P., & Gallager, R. (1984). Assessment of fear of fear in agoraphobics: The Body Sensations Questionnaire and the Agoraphobic Cognitions Questionnaire. Journal of Consulting and Clinical Psychology, 52, 1090-1097.
Chambless, D. L., Caputo, G. C., Jasin, S. E., Gracely, E. J., & Williams, C. (1985). The Mobility Inventory for agoraphobia. Behaviour Research and Therapy, 23, 35-44.
Clark, D. M., Salkovskis, P. M., Hackmann, A., Middleton, H., Anastasiades, P., & Gelder, M. (1994). A comparison of cognitive therapy, applied relaxation and imipramine in the treatment of panic disorder. British Journal of Psychiatry, 164, 759-769.
Clum, G. A. (1989). Psychological interventions vs. drugs in the treatment of panic. Behavior
Therapy, 20, 429-457.
Craske, M. G., Brown, T. A., & Barlow, D. H. (1991). Behavioral treatment of panic disorder: A two-year follow-up. Behavior Therapy, 22, 289-304.
DeRubeis, R., & Crits-Christoph, P. (1998). Empirically supported individual and group psychological treatments for adult mental disorders. Journal of Consulting & Clinical
Psychology, 66, 37-52.
Gortner, E.T., Gollan, J.K., Dobson K.S., & Jacobson N.S. (1998). Cognitive-behavioral treatment for depression: Relapse prevention. Journal of Consulting and Clinical
Psychology, 66, 377-384.
Gould, R. A., Otto, M. W., & Pollack, M. H. (1995). A meta-analysis of treatment outcome for panic disorder. Clinical Psychology Review, 15, 819-844.
Hawton, K., Salkovskis, P. M., Kirk, J., & Clark, D. M. (1989). Cognitive therapy for
psychiatric disorders: a practical guide. Oxford: Oxford University Press.
Hout, M. van den, Arntz, A., Hoekstra, R. (1994). Exposure reduced agoraphobia but not panic, and cognitive therapy reduced panic but not agoraphobia. Behaviour Research & Therapy, 32, 447-451.
Jacobson, N. S., & Truax, P. (1991). Clinical significance: A statistical approach to defining meaningful change in psychotherapy research. Journal of Consulting and Clinical
Psychology, 59, 12-19.
Kahn, R. (1998). Reactie op de (in)effectiviteit van psychofarmaca (1). Directieve therapie, 18, 179 -182.
Keijsers, G. P. J., van Minnen, A., & Hoogduin, C. A. L. (red.). (1997). Protocollaire
behandelingen in de ambulante GGZ. Houten/Diegem: Bohn Stafleu Van Loghum.
Kendall, P. C., & Grove, W. (1988). Normative comparisons in therapy outcome. Behavioral Assessment, 10, 147-158.
Klein, D. F., Ross, C. R., & Cohen, P. (1987). Panic and avoidance in agoraphobia. Archives
of General Psychiatry, 44, 377-385.
Lange, A., Schrieken, B., Ven, J.-P. van de, Emmelkamp, P., & Bredeweg, B. (aangeboden). INTERAPY: The effects of a short protocolled treatment of PTSD through the Internet.
Marks, I. M., & Mathews, A. M. (1979). Brief standard self-rating for phobic patients. Behaviour Research and Therapy, 17, 263-267.
Marks, I. M., Swinson, R. P., Basoglu, M., Kuch, K., Noshivani, H., O’Sullivan, G., Lelliot, P. T., Kirby, M., McNamee, G., Sengun, S., & Wickwire, K. (1993). Alprazolam and exposure alone and combined in panic disorder with agoraphobia: A controlled study in London and Toronto. British Journal of Psychiatry, 162, 776-787.
Mattick, R. P., Andrews, G., Hadzi-Pavlovic, D., & Christensen, H. (1990). Treatment of panic and agoraphobia: An integrative review. Journal of Nervous and Mental Disease,
178, 567-576.
Nagy, L. M., Krystal, J. H., Charney, D. S., Merikangas, K. R., & Woods, S. W. (1993). Long-term outcome of panic disorder after short-term imipramine and behavioral group treatment: 2.9-year naturalistic follow-up study. Journal of Clinical
Psychopharmacology, 13, 16-24.
Rosenbaum, J. F. & Zajecka, J. (1997). Clinical management of antidepressant discontinuation. Journal of Clinical Psychiatry, 58 (Suppl 7), 37-40.
Wortman, P.M. (1978). Differential attrition: another hazard of follow-up research. American Psychologist, 33, 1145-1146.
