DT-15-4-328.pdf 674.30 KB 952 downloads
Paniekmanagement en exposure in vivo bij paniekstoornis met agorafobie ...Samenvatting
89 Patiënten met de diagnose paniekstoornis met agorafobie, die zich hadden aangemeld op vier verschillende behandelinstituten, werden at random toegewezen aan twee behandelcondities. De ene conditie bestond uit elf zittingen door de patiënt zelf uitgevoerde exposure in vivo (EV), in de andere conditie werden acht zittingen zelf uitgevoerde EV vooraf gegaan door drie zittingen paniekmanagement (PM). Aan de hand van drie verschillende uitkomstvariabelen werd vervolgens nagegaan of PM+EV meerwaarde had ten opzichte van EV. Dat bleek niet overtuigend het geval te zijn, al waren er wel tendensen in de verwachte richting.
Inleiding
Exposure in vivo (EV) geldt als een effectieve behandeling voor paniekstoornis met agorafobie. Toch zijn de resultaten die ermee worden bereikt niet zo goed dat het niet de moeite zou lonen om te kijken of er iets te verbeteren valt. Jacobson analyseerde de resultaten van elf eerder gepubliceerde onderzoeken naar de effectiviteit van EV opnieuw. Slechts 27 procent van alle patiënten bleek min of meer krachtenvrij te zijn ontslagen. Een ‘klinisch relevante’ verbetering werd bij 58 procent van de patiënten geconstateerd (Jacobson et al., 1988).
Men tracht de behandelresultaten van EV onder andere te verbeteren door nieuwe elementen toe te voegen. Toevoeging van paniekmanagement (PM) aan EV heeft daarbij bijzondere aandacht gehad. Naast biologisch/medicamenteuze interventies zijn de laatste tien jaar ook psychotherapeutische strategieën ontwikkeld om paniek te verminderen. Diverse vormen van psychologische PM zijn inmiddels bekend (Hoogduin, 1977; Barlow & Cerny, 1988; Clark 1989). Meestal zijn in PM drie afzonderlijke elementen te herkennen: (a) de patiënt krijgt een geruststellende verklaring voor paniek (‘uitleg’); (b) de patiënt leert technieken om panieksensaties beter te hanteren (‘coping’); en (c) de patiënt wordt doelbewust blootgesteld aan panieksensaties om zo te kunnen oefenen met de geleerde technieken (‘exposure’).
PM bleek inmiddels effectief te zijn bij de behandeling van paniekstoornis (Barlow et al., 1989; Klosko et al., 1990; Beck et al., 1992). Volgens de opvatting dat paniekstoornis met agorafobie in feite een gecompliceerde paniekstoornis is, werd vermoed dat toevoeging van PM de effectiviteit van EV voor agorafobici zou verhogen. Er werden enkele methoden beschreven (Lange, 1987; Andrews & Moran, 1988; Craske & Barlow, 1993).
De resultaten van gecontroleerd onderzoek naar de extra waarde van de combinatie PM+EV zijn niet eensluidend. In een kleine steekproef (N = 12) bleek PM+EV bij follow–up effectiever te zijn dan EV. Het verschil moest vooral worden toegeschreven aan terugval bij EV (Bonn et al., 1984). Hibbert vond slechts een bescheiden extra resultaat van PM bovenop EV (Hibbert & Chan, 1989). De Ruiter (1989) en De Beurs (1993) vonden geen enkel verschil tussen PM+EV en EV, zomin als Van den Hout (Van den Hout et al., 1994).
Ook in het hieronder beschreven onderzoek wordt de vraag onderzocht of PM iets toevoegt aan EV bij patiënten met paniekstoornis met agorafobie.
Methode
Behandelcondities
Er waren twee behandelcondities, die beide bestonden uit elf wekelijkse zittingen.
In de ene kregen patiënten uitsluitend EV. Zij moesten deze zelf uitvoeren. Bij aanvang van de behandeling werd voor iedere patiënt een hiërarchie opgesteld van angstwekkende situaties. In de therapie werden afspraken gemaakt over het niveau waarop thuis zou moeten worden geoefend. Telkens werd gekozen voor situaties die een ‘gemiddeld’ angstniveau zouden oproepen. Dit hield in dat de patiënt weliswaar angst moest ervaren in de betreffende situatie, maar niet in paniek mocht raken. De patiënt werd aangemoedigd om de angst te doorstaan. Door te ervaren dat angst vanzelf afneemt wanneer de gevreesde situatie niet wordt ontvlucht, zou het angstwekkend karakter van die situatie verminderen, zo werd hen verteld.
De patiënten hielden hun vorderingen bij in een dagboek. Tijdens de therapiezittingen werden deze dagboeken besproken. Wanneer een bepaald niveau in de hiërarchie eenmaal zonder angst kon worden doorstaan, werden afspraken gemaakt om op een moeilijker niveau te oefenen. Expliciet werd de patiënt steeds verteld dat hijzelf uiteindelijk de voortgang in de hand had: ‘U bent hier gekomen om de controle te herkrijgen over uw bewegingsvrijheid en uw paniekgevoelens. U bepaalt daarom ook hoever u zult gaan in de oefeningen. Wanneer u, eenmaal thuisgekomen, vaststelt dat u te ambitieus bent geweest in de afspraken die wij hier maakten, bent u dus vrij om een stapje terug te doen en op een lager niveau te oefenen. De ervaring leert echter dat van deze behandeling weinig succes valt te verwachten, wanneer u niet bereid bent zekere risico’s te nemen.’
In de andere behandelconditie kregen patiënten drie zittingen PM, gevolgd door acht zittingen EV. Ook zij moesten PM en EV steeds als huiswerkopdrachten uitvoeren. Ook zij hielden hun vorderingen bij in een dagboek. De inhoud van EV in deze conditie was grotendeels identiek aan die van de andere groep. Slechts de toelichting verschilde enigszins. Na de PM–fase werd de patiënt immers verteld dat de nieuw verworven vaardigheden ‘nu in de praktijk moesten worden geoefend’. Daartoe dienden situaties te worden betreden waarin gemakkelijk een ‘lichte paniekaanval’ zou kunnen ontstaan. Ook hier werd echter benadrukt dat niet mocht worden doorgeschoten naar een ‘echte oncontroleerbare paniekaanval’. Dit zou strijdig zijn met het uitgangspunt van de behandeling, volgens hetwelk patiënten controle moesten krijgen over hun bewegingsvrijheid en hun paniekgevoelens.
Er werden twee, sterk op elkaar gelijkende, methoden van PM toegepast. Bij patiënten met het hyperventilatiesyndroom (HVS) was PM gebaseerd op het vrijwillig provoceren en met ademhalingstechnieken afbreken van hyperventilatieaanvallen (Hoogduin, 1977; Lange, 1987). Bij patiënten die niet aan dit syndroom leden, vormden imaginair provoceren en met ontspanningsoefeningen afbreken van paniekgevoelens de basis van PM. In beide gevallen waren de drie elementen die al in de inleiding werden genoemd goed te herkennen: uitleg, coping en exposure aan interoceptieve stimuli. ‘Uitleg’ bestond uit een geruststellende verklaring van de panieksensaties. Bij HVS–patiënten werd daarbij nadruk gelegd op het ‘angstwekkende maar overigens ongevaarlijke’ karakter van hyperventilatie. Bij de overige patiënten werd vooral de vicieuze cirkel van paniek benadrukt: ‘Wanneer door een spanningsvolle gebeurtenis lichamelijke angstreacties zijn ontstaan, schrikken sommige mensen daar zozeer van, dat de angstreacties toenemen. Daarbij kunnen deze het karakter van paniek aannemen’. ‘Coping’ bestond bij HVS–patiënten uit ‘in een zakje blazen’, het aanleren van ademhalingsregulatie en ontspanning. De andere patiënten in PM+EV leerden uitsluitend ontspanningsoefeningen. ‘Exposure aan interoceptieve stimuli’, ten slotte, werd bewerkstelligd door HVS–patiënten dagelijks hyperventilatieaanvallen te laten provoceren, terwijl de overige patiënten ‘lichte panieksensaties’ moesten creëren met behulp van imaginatie: ‘Stelt u zich voor dat u in de rij staat voor de kassa. Het is warm en het schiet maar niet op. Let u op het bonzen van uw hart. Misschien denkt u wel: “Dit houd ik niet langer vol.”’ Wanneer de ‘lichte’ paniekgevoelens eenmaal waren ontstaan, moesten deze door beide groepen patiënten worden afgebroken met behulp van de inmiddels aangeleerde ‘coping’–vaardigheden. Zodra de gevoelens waren geweken moest de oefening worden herhaald.
Patiënten
Aan het onderzoek deden 89 patiënten (55 vrouwen en 34 mannen) mee bij wie de diagnose paniekstoornis met agorafobie (APA, 1987) kon worden vastgesteld. Zij waren ingeschreven bij vier verschillende instellingen. Bij de meeste was de diagnose bepaald met behulp van de Nederlandse vertaling van de ADIS–R (DiNardo et al., 1985; De Ruiter et al., 1987). Bij de patiënten van twee instellingen werd de diagnose zonder ADIS–R bepaald. In totaal ging het hierbij om tien patiënten. Hierna ondergingen alle patiënten (met uitzondering van de tien eerder genoemden) een medisch onderzoek. Er werd onder andere nagegaan of er sprake was van het HVS. Deze diagnose werd door een longarts vastgesteld, wanneer de patiënt 70 procent van de symptomen herkende bij hyperventilatieprovocatie (Garssen & Hornsveld, 1990). De gemiddelde leeftijd van de patiënten bedroeg 33,4 jaar; 56 procent was gehuwd of woonde samen; 26 procent was eerder in behandeling geweest, al dan niet vanwege agorafobie.
Therapeuten
Aan het onderzoek werkten, verspreid over de verschillende instituten, acht therapeuten mee. Allen hadden minimaal enkele jaren ervaring met gedragstherapie bij agorafobische patiënten. Allen waren door de onderzoekers getraind in de toepassing van het behandelprotocol. Tijdens het onderzoek werden zij regelmatig verder gesuperviseerd.
Meetinstrumenten
Om de effecten van de behandelingen vast te stellen werden drie vragenlijsten gebruikt.
Vermijding werd vastgesteld aan de hand van een Nederlandse vertaling van de Mobility Inventory (MI: Chambless et al., 1985). Eerst moest op een vijfpunts Likert–schaal worden ingevuld in hoeverre 25 specifieke situaties werden vermeden wanneer de patiënt alleen was (MI–alleen). Daarna moest worden aangegeven in hoeverre deze situaties werden vermeden wanneer de patiënt samen was met een vertrouwd persoon (MI–samen). Een 26e ‘open item’ werd bij de berekeningen buiten beschouwing gelaten. Om problemen met de interpretatie te voorkomen, werd de score berekend door te delen door het aantal ingevulde items. De range van scores kon daardoor variëren tussen 1 en 5. Een lage score was gunstig. De MI kan doorgaan voor een betrouwbaar en valide instrument. De test/hertest–betrouwbaarheid is 0,67. De samenhang met de Fear Questionnaire Agoraphobia (Marks & Mathews, 1979) bedraagt 0,68 (Chambless et al., 1985).
Catastrofale, aan paniek en agorafobie gerelateerde cognities werden bepaald met behulp van een Nederlandse versie van de Agoraphobic Cognition Questionnaire (ACV: Chambless et al., 1984). Op een vijfpunts Likert–schaal moest van 14 gedachten worden aangegeven in hoeverre zij van toepassing waren. Scores konden variëren tussen 14 en 70. Een lage score was gunstig.
De ACV is betrouwbaar (test/hertest: 0,86). De constructvaliditeit van een verkorte vorm van de ACV was 0,79 (Chambless et al., 1984).
Gepercipieerde symptomen van hyperventilatie werden bepaald aan de hand van de Nijmeegse Hyperventilatie Vragenlijst (NHV: Garssen et al., 1984). Op een vijfpunts Likert–schaal werd gevraagd naar 16 symptomen van hyperventilatie. De range van scores kon variëren tussen 0 en 64. Een lage score was gunstig.
De validiteit van de NHV lijkt behoorlijk te zijn (Garssen et al., 1984). De lijst kan als evaluatiemaat worden gebruikt (Garssen et al., 1984; Emmelkamp et al., 1989).
Design
Nadat de diagnose was gesteld en patiënten toestemming hadden verleend voor deelname aan het onderzoek, vond een algemeen lichamelijk onderzoek plaats. Wanneer daarbij geen somatische redenen werden gevonden om de patiënt alsnog van deelname uit te sluiten, werd deze at random toegewezen aan één van beide behandelcondities. Metingen vonden plaats twee weken voor het begin van de behandeling (M1), drie weken na het begin (na beëindiging van de PM–fase) (M2), en aan het eind van de therapie, na elf weken (M3). Uiteindelijk kwamen 37 patiënten terecht in de EV– en 52 in de PM+EV–conditie.
Statistische methode
Alle maten voor het effect konden worden beschouwd als continue variabelen. Omdat eveneens sprake was van meerdere afhankelijke variabelen en van herhaalde metingen, zijn de mogelijke verschillen tussen beide behandelmethoden getoetst met multivariate variantieanalyse voor herhaalde metingen (‘ MANOVA voor herhaalde metingen’).
Resultaten
De behandeling werd door 62 patiënten afgemaakt: 26 in EV en 36 in PM+EV. Vijftien patiënten verdwenen tussen M1 en M2 uit de therapie, twaalf tussen M2 en M3.
In de berekeningen zijn alleen de gegevens opgenomen van de 62 patiënten die de therapie voltooiden. Omdat niet mocht worden verwacht dat de klachten van patiënten zouden toenemen als gevolg van de behandelingen, werd telkens eenzijdig getoetst met å = 0,05.
In de figuren 1 tot en met 4 zijn de gemiddelde scores uitgezet voor de verschillende uitkomstvariabelen.
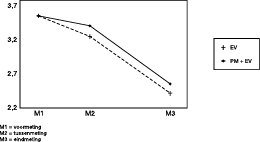
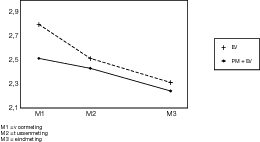
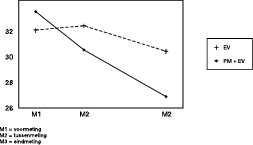
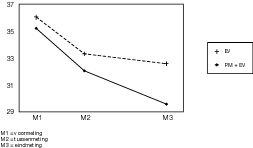
Op alle uitkomstvariabelen werd een lineaire trend gevonden voor de herhaalde metingen. Dat wil zeggen dat de beide behandelmethoden bij elkaar genomen effectief waren. Alle patiënten tezamen waren na afloop van de therapie dus minder agorafobisch dan daarvoor het geval was. Op alle uitkomstvariabelen bleek deze vooruitgang gelijkmatig plaats te vinden gedurende de behandeling.
Op MI–alleen werd bovendien een significant kromlijnig verband gevonden voor herhaalde metingen. Op deze uitkomstvariabele trad na M2 dus een zekere versnelling op in de verbetering van de groep als geheel. De lineaire trend was echter ook hier overheersend, zoals blijkt uit een vergelijking van de F–waarden (resp. 182,22 en 12,36).
Slechts op de ACV werd een significant interactie–effect vastgesteld. Patiënten in de PM+EV–conditie bleken na afloop van de behandeling minder last te hebben van aan agorafobie en paniek gerelateerde cognities, dan patiënten in de EV –conditie. Het ging om een lineaire trend: het verschil tussen beide behandelmethoden nam per meetmoment gelijkmatig toe.
Discussie
Tegen de verwachting in had PM+EV geen duidelijke extra waarde ten opzichte van EV. Slechts op één van de drie uitkomstvariabelen was PM+EV superieur. Dat lijkt te gering om te concluderen dat PM iets belangrijks aan de behandeling toevoegt.
Deze resultaten staan niet op zichzelf. Ook andere onderzoekers vonden, dikwijls tegen hun eigen verwachtingen in, geen extra waarde van PM ten opzichte van EV (De Ruiter, 1989; De Beurs, 1993; Van den Hout et al., 1994). Waar wel een extra waarde werd gevonden, was deze dikwijls weinig overtuigend. Soms was de steekproef erg klein en trad het verschil pas aan het licht bij follow–up (Bonn et al., 1984); dan weer was de verwachte extra waarde er wel volgens het oordeel van ‘onafhankelijke beoordelaars’ maar niet volgens dat van de patiënten zelf (Hibbert & Chan, 1989).
Welke waarde moet aan deze bevindingen worden gehecht? Het is te vroeg om geheel en al de gedachte te verwerpen dat PM een toevoegde waarde kan hebben ten opzichte van EV. Hier (zie ook: Korrelboom, 1995) en ook elders werden immers wel enige aanwijzingen voor een mogelijk beter resultaat gevonden.
Wellicht moeten de resultaten gedeeltelijk worden toegeschreven aan de wijze waarop het onderzoek en de behandelingen zijn uitgevoerd. Het is, bijvoorbeeld, voorstelbaar dat de duur van PM te kort is geweest, om een mogelijk reëel bestaande meerwaarde te kunnen aantonen. In het protocol van, bijvoorbeeld, Craske beslaat PM al snel zeven sessies of meer in plaats van drie (Craske & Barlow, 1993). Daar staat tegenover dat PM bij De Beurs zes sessies duurde, zonder dat door hem extra waarde kon worden aangetoond (De Beurs, 1993).
Ook kan men veronderstellen dat vooruitgang bij agorafobici een zekere fasering kent. Verandering in gedrag volgt wellicht met enige vertraging een verandering in cognities. In dat geval had een langere EV–fase uiteindelijk wellicht tot meerwaarde van PM+EV boven EV kunnen leiden. Patiënten in PM+EV hadden dan immers door PM een steviger basis verkregen, zoals blijkt uit de resultaten op agorafobische cognities.
Een andere mogelijkheid is dat de inhoud van PM niet optimaal is geweest. Hoewel in dit onderzoek onderscheid werd gemaakt tussen patiënten die tevens het HVS hadden en patiënten bij wie dat niet het geval was, doorliepen alle patiënten in grote lijnen dezelfde oefeningen om te leren de paniekaanvallen te beheersen. Dat lijkt ook in de meeste andere onderzoeken het geval te zijn geweest. Dat is merkwaardig, te meer omdat bij EV wèl onderscheid wordt gemaakt tussen patiënten. Doorgaans werkt iedere patiënt een op de eigen situatie afgestemde hiërarchie van vermeden situaties af. Het is mogelijk dat de paniekbeleving van individuele patiënten evenzeer onderlinge verschillen vertoont als het soort situaties dat zij vermijden. Als dat inderdaad het geval is, moet hiermee wellicht rekening worden gehouden bij het ontwikkelen van behandelprotocollen.
Dat de ene paniekaanval de andere niet hoeft te zijn, kan blijken uit de wijze waarop patiënten paniek beschrijven. Waar de ene patiënt rapporteert dat hij tijdens paniek bang is krankzinnig te worden, is de ander vooral bang zich belachelijk te maken, terwijl een derde tijdens paniekaanvallen angstwekkende beelden ‘ziet’ waarin hij snel in de rondte tolt.
In het onderzoek naar effectiviteit van de behandeling van (paniekstoornis met) agorafobie, kan men twee strategieën onderscheiden. In de ene zoekt men naar behandelmethoden die het meest geschikt zijn voor agorafobici in het algemeen. Men gaat daarbij impliciet uit van de overeenkomsten tussen deze patiënten. In de andere strategie houdt men juist rekening met de verschillen die bestaan tussen patiënten. Men erkent dat er binnen de agorafobische populatie subgroepen zijn, die verschillende behandelmethoden behoeven. Dergelijk onderzoek is gericht op het optimaliseren van de toewijzing van patiënten aan specifieke behandelmethoden.
De eerste strategie is al jaren het meest prominent. Op dit moment moet echter worden vastgesteld, dat weinig vooruitgang meer wordt geboekt bij het verder verhogen van resultaten van behandelprotocollen die zich richten op agorafobici in het algemeen. Het huidige onderzoek is daarvan een illustratie. Wellicht is het zinvol om meer aandacht te geven aan protocollen die meer rekening houden met individuele verschillen.
Elders worden aanzetten gegeven om tot het ontwikkelen hiervan te komen (Korrelboom & Kernkamp, 1995a, 1995b).
Summary
Eighty–nine patients who had been diagnosed as having panic disorder with agoraphobia and had applied for outpatient treatment in four different therapeutic centers were randomly assigned to two different treatment conditions. One treatment condition consisted of eleven sessions of self–directed exposure in vivo (EV). In the other treatment condition, eight sessions of self–directed EV were preceded by three sessions of panic management (PM) . Then, on the basis of three different outcome variables, attempts were made to determine whether PM+EV was superior to EV alone. This did not appear to be the case, although there was a tendency in the predicted direction.
Referenties
American Psychiatric Association (1987). Diagnostic and statistical manual of mental disorders (third edition, revised). New York: APA.
Andrews, G., & Moran, C. (1988). Exposure treatment of agoraphobia with panic attacks: Are drugs essential? In: I. Hand & H.U. Wittchen (red.), Panic and phobias 2. Treatment and variables affecting course and outcome. Berlijn: Springer Verlag.
Barlow, D.H., & Cerny, J.A. (1988). Psychological treatment of panic. New York: The Guilford Press.
Barlow, D.H., Craske, M., Cerny, J., & Klosko, J. (1989). Behavioral treatment of panic disorder. Behaviour Therapy, 20, 261–282.
Beck, A.T., Sokol, L., Clark, D.A., Berchick, R., & Wright, F. (1992). A crossover study of focused cognitive therapy for panic disorder. American Journal of Psychiatry, 149, 778–784.
Beurs, E. de (1993). The assessment and treatment of panic disorder and agoraphobia (dissertatie). Amsterdam: Thesis Publishers.
Bonn, J.A., Readhead, C.P.A., & Timmons, B.A. (1984). Enhanced adaptive behavioural response in agoraphobic patients pretreated with breathing retraining. Lancet, 2, 665–669.
Chambless, D.L., Caputo, G.C., Bright, P. & Gallagher, R. (1984). Assessment of fear of fear in agoraphobics: the Body Sensations Questionnaire and the Agoraphobic Cognitions Questionnaire. Journal of Consulting & Clinical Psychology, 52, 1090–1098.
Chambless, D.L., Caputo, G.C., Jasin, S.E., Gracely, E.J. & Williams, C. (1985). The mobility inventory for agoraphobia. Behaviour Research & Therapy, 23, 35–44.
Clark, D.M. (1989). Anxiety states: Panic and generalized anxiety. In: K. Hawton, P.M. Salkovskis, J. Kirk & D.M. Clark (red.). Cognitive behaviour therapy for psychiatric problems. A practical guide. Oxford: Oxford University Press.
Craske, M.G., & Barlow, D.H. (1993). Panic disorder and agoraphobia. In: D.H. Barlow (red.), Clinical handbook of psychological disorders. A step–by–step treatment manual. 2nd Edition. New York: The Guilford Press.
DiNardo, P.A., Barlow, D.H., Cerny, J., Vermilyea, B.B., Vermilyea, J.A., Himadi, W., & Waddell, M. (1985). Anxiety disorders interview scale–revised (ADIS–R
. Albany, NY: Phobia and Anxiety Disorders Clinic, State University of New York at Albany.
Emmelkamp, P.M.G., Bouman, T.K., & Scholing, H.A. (1989). Angst, fobieën en dwang. Diagnostiek en behandeling. Deventer: Van Loghum Slaterus.
Garssen, B., Colla, P., Dixhoorn, J. van, Doorn, P. van, Folgering, H.T.M., Stoop, A.P., & Swart, J.C.G. de (1984). Het herkennen van het hyperventilatiesyndroom. Medisch Contact, 35, 1122–1125.
Garssen, B., & Hornsveld, H. (1990). Het hyperventilatiesyndroom is niet meer wat het geweest is. Gedragstherapie, 23, 41–46.
Hibbert, G.A., & Chan, M. (1989). Respiratory control: Its contribution to the treatment of panic attacks. A controlled study. British Journal of Psychiatry, 154, 232–236.
Hoogduin, C.A.L. (1977). De behandeling van cliënten met hyperventilatie–aanvallen. In: K. van der Velden (red.), Directieve therapie 1. Deventer: Van Loghum Slaterus.
Hout, M. van den, Arntz, A., & Hoekstra, R. (1994). Exposure reduced agoraphobia but not panic, and cognitive therapy reduced panic but not agoraphobia. Behaviour Research & Therapy, 32, 447–451.
Jacobson, N.S., Wilson, L., & Tupper, C. (1988). The clinical significance of treatment gains resulting from exposure–based interventions for agoraphobia: A reanalysis of outcome data. Behaviour Therapy, 19, 539–554.
Klosko, J.S., Barlow, D.H., Tassinari, R.B., & Cerny, J.A. (1990). A comparison of Alprazolam and behavior therapy in the treatment of panic disorder. Journal of Consulting and Clinical Psychology, 58, 77–84.
Korrelboom, C.W. (1995). De gedragstherapeutische protocollaire behandeling van paniekstoornis met agorafobie. In: F.H.M. Eurelings–Bontekoe (red.), Protocollen: Keurslijf of maatpak?. Amsterdam: NIP.
Korrelboom, C.W., & Kernkamp, J.H.B. (1995a). Over gedragstherapeutische protocollen bij paniekstoornis met agorafobie. In: L. Eurelings–Bontekoe (red.), Protocollen: keurslijf of maatpak. (In druk.) Lisse: Swets & Zeitlinger.
Korrelboom, C.W., & Kernkamp, J.H.B. (1995b). Gedragstherapie bij moeilijke patiënten. Tijdschrift voor Psychotherapie (in druk).
Lange, A. (1987). Een multidimensionaal behandelingsmodel voor agorafobie. In: A. Lange (red.), Strategieën in directieve therapie. Deventer: Van Loghum Slaterus.
Marks, I.M. & Mathews, A.M. (1979). Brief standard self–rating for phobic patients. Behaviour Research & Therapy, 17, 59–68.
Ruiter, C. de (1989). Psychological investigations into panic and agoraphobia (dissertatie). Utrecht: Universiteit Utrecht.
Ruiter, C. de, Garssen, B., Rijken, H., & Kraaimaat, F. (1987). Anxiety Disorders Interview Schedule–Revised. Nederlandse vertaling . Utrecht: Universiteit Utrecht.
