DT-12-3-242.pdf 759.70 KB 933 downloads
Hyperventilatieprovocatie en ademhalingsoefeningen ...Samenvatting
Achtenveertig patiënten met paniekstoornis met agorafobie onderging een behandeling die bestond uit herhaalde hyperventilatieprovocaties en ademhalingsoefeningen voorafgaande aan exposure in vivo. De effectiviteit van de behandeling werd onderzocht en de uitkomst werd vergeleken met wat in de onderzoeksliteratuur is gerapporteerd naar aanleiding van eerdere behandelstudies. Uit de resultaten kwam naar voren dat de meerderheid van de patiënten baat vond bij de behandeling: de paniekaanvallen namen in frequentie af en de bewegingsvrijheid van de patiënten nam toe. Er kon echter niet worden aangetoond dat het effect van de gecombineerde behandeling groter was vergeleken met wat gerapporteerd wordt over exposure in vivo alleen. Mogelijke verklaringen voor deze bevinding en voor de werkzaamheid van verschillende elementen van de behandeling worden besproken.
Mevrouw M. is 31 jaar. Drie jaar geleden heeft zij voor het eerst klachten gekregen. In die periode maakte zij een aantal nare gebeurtenissen mee. Haar vader overleed plotseling aan een hartaanval en haar eerste zwangerschap eindigde in een miskraam. De klachten begonnen met een paniekaanval op de roltrap van een groot warenhuis. Ze voelde zich beroerd worden; alles om haar heen ging draaien. Met veel moeite wist ze de uitgang van het warenhuis te halen. Eenmaal buiten namen de duizeligheid en de hartkloppingen snel af. Na de eerste paniekaanval volgden er nog verscheidene in winkels en ook op de markt. Nadat ze een aantal malen in de bus een paniekaanval had gekregen, ging ze niet meer met het openbaar vervoer, maar bereisde alles op de fiets of grotere afstanden met de door haar man bestuurde auto. Na een aantal weken consulteerde mevrouw M. haar huisarts. Deze vertelde haar dat zij vermoedelijk aan hyperventilatie leed. Hij legde kort uit wat hyperventilatie inhield en raadde haar aan om in een plastic zakje te ademen als ze weer last kreeg van symptomen en angstig werd. Aanvankelijk was mevrouw M. gerustgesteld door deze diagnose. De paniekaanvallen bleven er echter niet door uit en op momenten dat ze zich helemaal in paniek voelde, was ze niet in staat het plastic zakje te gebruiken. Uit angst dat ze weer ‘naar’ zou worden ging mevrouw M. meer en meer situaties vermijden. Daarom meldde zij zich aan bij een psychiatrische polikliniek. Inmiddels durfde ze niet meer alleen haar huis te verlaten. Samen met haar partner of met een vriendin kwam ze nog wel op straat, maar het betreden van winkels en het openbaar vervoer werden volkomen vermeden, ook in gezelschap van anderen. Dientengevolge had mevrouw M. ook nog maar zelden een paniekaanval, wel bleef ze bang een aanval te krijgen als zij zich in de gevreesde situatie zou begeven.
Mevrouw M. vertoont de diagnostische kenmerken van een paniekstoornis met agorafobie. De ontwikkeling van haar problemen is illustratief. Paniekaanvallen vormen meestal het startpunt van de agorafobisch angst en vermijding (Goldstein & Chambless, 1978; Thyer & Himmle, 1985). Aan de eerste aanval gaat vaak een stressvolle periode vooraf, soms veroorzaakt door belangrijke ‘life–events’ (Faravelli & Pallanti, 1989; Pollard et al., 1989). Aansluitend gaan patiënten situaties mijden waarin zij het optreden van paniek vrezen, of die ze niet snel kunnen verlaten bij een paniekaanval, bijvoorbeeld openbaar vervoer of de bioscoopzaal. Het kan ten slotte beangstigend zijn om in situaties te verblijven waar hulp niet voorhanden is als het mis zou gaan. Het lijkt er dus op dat de agorafobie voortkomt uit de angst om, in een bepaalde omgeving, een paniekaanval te krijgen.
Een populaire behandeling van agorafobie is exposure in vivo. Die populariteit is terecht. De therapeutische effecten van exposure zijn goed en de heilzame resultaten zijn grondig gedocumenteerd (zie bijvoorbeeld Emmelkamp, 1986). Dit neemt niet weg dat er, waar het gaat om behandeling van agorafobie, ruimte is voor verbetering. Zo heeft bijvoorbeeld ongeveer een kwart van de patiënten niet of nauwelijks baat bij exposure. En voor de overige drie vierden geldt dat verbetering de regel is en genezing de uitzondering.
Gemeld werd al dat agorafobie voort lijkt te komen uit een angst voor paniekaanvallen. Dit suggereert dat de behandeling van agorafobie verbeterd kan worden door de therapie rechtstreeks te richten op de paniekklachten. Indien de paniek verdwijnt zal ook de angst daarvoor afnemen en vervalt het motief tot agorafobische vermijding.
Maar hoe behandelt men paniek? Er zijn mogelijkheden tot farmacologische behandeling (zie bijvoorbeeld Van Praag, 1988). Farmacotherapie valt echter buiten het bestek van de huidige bespreking. In de inleiding werd reeds gewezen op de frappante overeenkomst tussen paniekaanvallen en de gevolgen van hyperventilatie en op de theorie dat paniekaanvallen ‘eigenlijk’ hyperventilatie–aanvallen zijn. Indien agorafobische paniekpatiënten een ademhalingstherapie gegeven wordt zouden angst en vermijding moeten verdwijnen. In dit artikel wordt verslag gedaan van een onderzoek waarbij een groep patiënten met paniekstoornis en agorafobie behandeld werd met herhaalde hyperventilatieprovocaties en ademhalingstraining, gevolgd door exposure in vivo. De patiënten werden zowel vooraf, tijdens, achteraf en in twee follow–ups uitgebreid onderzocht. De resultaten van de behandeling worden vergeleken met de gegevens die in de literatuur worden gerapporteerd over de effecten van exposure in vivo.
Methode
Patiënten
Aan het onderzoek namen 48 patiënten deel; de helft van de patiënten reageerde op een oproep in een populair vrouwenblad, waarin een behandeling voor ‘straatvrees’ in het vooruitzicht werd gesteld. De andere helft meldde zichzelf aan of werd verwezen door hun huisarts. Allen voldeden aan de criteria voor de DSM–III–R diagnose paniekstoornis met agorafobie. De diagnose werd gesteld aan de hand van het Anxiety Disorders Interview Schedule Revised (ADIS–R; DiNardo et al., 1983). Andere inclusiecriteria waren dat de patiënt minstens een halfjaar last moest hebben van klachten en er moest sprake zijn van aanzienlijke vermijding. Uitgesloten waren patiënten met een andere hoofddiagnose dan paniekstoornis (bijvoorbeeld een andere angststoornis of depressie; verslaving of andere omstandigheden die deelname aan het behandelingsprotocol in de weg stonden). De patiëntengroep bleek wat betreft demografische gegevens vergelijkbaar te zijn met agorafobici die in ander onderzoek werden behandeld. Wat angst en vermijding betreft waren er echter wel duidelijke verschillen. Uit de scores op een aantal relevante subschalen van zelfrapportagevragenlijsten voor agorafobische angst en vermijding bleek, dat de groep er voor de behandeling gemiddeld ernstiger aan toe was dan elders onderzochte patiënten (vgl. Chambless & Gracely, 1989; Kwon et al., 1990; Leliott et al., 1991). Lelliot et al. (1991) rapporteren een gemiddelde van 29,0 op de agorafobieschaal van de angstvragenlijst (Marks & Mathews, 1979) voor alle agorafobici die de afgelopen tien jaar werden gezien in hun kliniek. De gemiddelde vermijding van de patiënten in het huidige onderzoek bedroeg 33,6 (sd = 5,2), bijna een standaardeviatie meer.
Behandeling
De patiënten werden behandeld op de angstpolikliniek het Johan Weyer Instituut, de polikliniek van het Psychiatrisch Centrum Amsterdam. De behandeling omvatte dertien wekelijkse zittingen. Een gedetailleerd draaiboek moest borg staan voor een gestandaardiseerde behandeling (De Beurs et al., 1988). De behandelingen werden verricht door drie ervaren psychotherapeuten (een man en twee vrouwen), die uitgebreid getraind werden in het gebruik van het protocol. Voorzover mogelijk werden partners bij de behandeling betrokken. Zij waren aanwezig tijdens de sessies, werden geïnformeerd over de stoornis en assisteerden bij de huiswerkopdrachten.
De behandeling zelf omvatte de volgende elementen. Eerst werden de patiënten behandeld voor paniekaanvallen. Er werd uitgelegd hoe anticipatieangst kon leiden tot paniek en vermijding (Salkovskis et al., 1986). Ook werd uitgelegd wat hyperventilatie inhield en hoe hyperventilatie tot een paniekaanval kon leiden. Vervolgens werden de patiënten gestimuleerd om tijdens de zitting een hyperventilatieaanval op te wekken. Het ging hier niet om een formele provocatietest om vast te stellen of de patiënten daadwerkelijk hyperventileerden, maar om een therapeutisch bedoelde interventie, waarbij de omstandigheden zo waren gekozen dat de kans op herkenning van symptomen zo groot mogelijk was. Als rationale werd de patiënten verteld dat zij, door het zelf oproepen van de symptomen en het vervolgens ook couperen ervan meer controle zouden krijgen over paniek. Het couperen vond plaats door te ademen in een plastic zakje. De patiënten kregen de opdracht om thuis te oefenen met het oproepen en beëindigen van hyperventilatieaanvallen.
In de daarop volgende zitting werd begonnen met een programma van ademhalingstraining, waarbij de patiënt gaandeweg leerde vanuit de buik in plaats van met de borstspieren te ademen. Deze ademhalingsoefeningen werden als huiswerk opgegeven, daarnaast bleven patiënten als huiswerk hyperventilatieaanvallen provoceren. De patiënten oefenden tijdens de sessies en thuis, tot zij uiteindelijk met behulp van buikademhaling een aanval konden stoppen. De patiënten kregen verscheidene brochures, waarin een en ander nog eens uitgebreid werd uitgelegd.
Na de vijfde, zesde of zevende zitting, afhankelijk van de vooruitgang die was geboekt in het onder controle krijgen van de paniek, werd de tweede fase van de behandeling geïntroduceerd: langdurige zelf–expure in vivo (prolonged self exposure; Emmelkamp, 1982, 1986). Er werd een hiërarchie opgesteld van situaties die door de patiënt werden vermeden en waarin de patiënt zou gaan oefenen, dietot viermaal per week gedurende tenminste anderhalf uur. Het oefenen werd geïntroduceerd als een gelegenheid om te zien of de patiënt inmiddels de technieken ter beteugeling van paniek ook buitenshuis kon toepassen. De therapeut hield de patiënt voor dat het te hopen was dat er een spontane paniekaanval zou optreden, zodat de geleerde technieken in de praktijk hun waarde zouden kunnen bewijzen (Ascher et al., 1986; Lange & De Beurs, 1992). Ook deze stap in de behandeling ging vergezeld van uitgebreid informatiemateriaal (vgl. Mathews et al., 1981).
Na dertien zittingen werd de behandeling afgesloten. In de laatste therapiezitting werd de patiënten geadviseerd door te gaan met oefenen. De toekomstige periode van drie maanden zou uitwijzen of zij het zonder wekelijkse therapiezittingen konden stellen. Een aantal patiënten werd onmiddellijk verder behandeld, bij anderen vond na drie maanden het eerste follow–up interview plaats. Indien nodig werd hen vervolgens een aanvullende behandeling aangeboden. Bij patiënten die hier geen gebruik van maakten vond een tweede followup plaats, weer drie maanden later.
Metingen
Behandelingseffect. Het effect van de behandeling werd op drie manieren gemeten: met zelfrapportage–vragenlijsten, een gedragstest en door registratie van paniekaanvallen.
Zelfrapportagematen. Voor de zelfrapportage van agorafobische klachten bestaat een reeks van meetinstrumenten, die uitgebreid op hun betrouwbaarheid en validiteit zijn onderzocht. Voor dit onderzoek maakten we gebruik van: Angstvragenlijst (AVL: Mark & Mathews, 1979), de Fear Survey Schedule III–r (FSS: Arrindell et al., 1984; Wolpe & Lang, 1964), de Mobility Inventory (MI: Chambless et al., 1985), de Hopkins Symptom Checklist (SCL–90–R: Arrindell & Ettema, 1986; Derogatis, 1977) de Hyperventilatie Vragenlijst (HV: Kraft et al., 1982) en de Van Rooijen OPgewektheid SOMberheid vragenlijst (VROPSOM: Van Rooijen & Arrindell, 1987). Eerst werd de onderlinge samenhang van verschillende subschalen onderzocht. Daartoe werd een principale–componentenanalyse verricht op de gegevens van een grotere groep agorafobici, die aan dezelfde inclusiecriteria voldeden. Aangezien de samenhang tussen de verschillende schalen goed bleek te zijn was het mogelijk om drie composietmaten op te stellen: één waarin alle schalen voor agorafobie waren gecombineerd, één met schalen voor depressie en één composiet samengesteld uit schalen voor somatische klachten (De Beurs et al., 1991b). De vragenlijsten werden twee maal ingevuld, aan het begin en aan het einde van een baseline periode van drie maanden voorafgaande aan de behandeling. De test–hertest betrouwbaarheid van de overgrote meerderheid van de subschalen bleek groter dan rxx= 0,80. Daarom werd het gemiddelde van beide voormetingsscores genomen als meest betrouwbare maat voor de ernst van de klachten vóór de behandeling. Het behandelingseffect werd gemeten door de score op de vragenlijsten halverwege en aan het einde van de behandeling te vergelijken met de voormetingsscore.
De Meervoudige Gedragstest (
M–GT
). De vermijding werd op gedragsniveau gemeten met drie taken:
- Een wandeling van de kliniek richting de binnenstad, volgens een route van ongeveer vier km lengte, die op een kaartje was aangegeven.
- Drie artikelen kopen in een nabijgelegen supermarkt.
- Een korte rit maken met de tram.
Meteen na iedere taak rapporteerden de patiënten in de kliniek hoever zij met de taak waren gekomen. Tevens werd gevraagd hoe gespannen zij waren tijdens het uitvoeren van de taak. De drie taken leverden dus zes scores op, drie voor de prestaties op de taken en drie voor de spanning tijdens iedere taak. Uit de resultaten van de gedragstest bij een grote groep cliënten kwam naar voren dat de prestatie op de taken en de spanning tijdens de taken voldoende samenhingen om de scores te combineren tot één gedragstestscore (De Beurs et al., 1991a). Hoe hoger deze score des te beter de prestatie en des te geringer de spanning tijdens het uitvoeren van de taak. De gedragstest werd vijfmaal afgenomen: voor de behandeling, halverwege, na de behandeling en twee maal bij follow–up.
Paniekregistratie. De laatste maat die werd gebruikt om therapieeffect vast te stellen bestond uit registratie van paniekaanvallen gedurende de behandelingsperiode. De patiënten werd gevraagd om iedere paniekaanval te registreren, onmiddellijk nadat de gebeurtenis had plaatsgevonden. Voor de registratie was een formulier ontworpen, waarop de patiënt enkele gegevens kon invullen over de aanval. Aan de hand van het aantal ingevulde formulieren kon worden nagegaan of gedurende de behandeling de frequentie van de aanvallen afnam.
In figuur 1
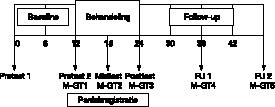
wordt een overzicht gepresenteerd van het design van de studie en van de verschillende meetinstrumenten.
Resultaten
Uitval. Achtenenveertig patiënten begonnen met het onderzoeksprotocol. Uiteindelijk zijn bij 31 patiënten nametingsgegevens verzameld. Zeven patiënten stopten voortijdig met de behandeling uit angst voor bepaalde elementen van de behandeling of uit onvrede met de resultaten van de behandeling, negen patiënten stopten om andere redenen: sommigen verhuisden, één patiënt werd plotseling opgenomen in het ziekenhuis met een somatische aandoening. Twee patiënten waren bij de intake niet gooed gediagnostiseerd: tijdens de behandeling bleek dat een somatische oorzaak voor hen klachten niet kon worden uitgesloten. Eén patiënt weigerde bij de voormeting de gedragstest en werd van verdere deelneming uitgesloten. Ten slotte was er één patiënt die herhaaldelijk niet kwam opdagen bij de nameting.
De nametingsgegevens van de overblijvende 31 patiënten werden geanalyseerd om het directe effect van de behandeling vast te stellen. Na de nameting werd bij vier patiënten de behandeling voortgezet. Bij hen werden geen follow–up gegevens verzameld. Na de eerste follow–up werd bij nog eens vier patiënten de behandeling hervat. Derhalve hebben de gegevens van de eerste follow–up betrekking op 27 patiënten, die van de tweede follow–up op 23 patiënten.
Effect van de behandeling
Zelfrapportage meetinstrumenten. Het effect van de behandeling werd vastgesteld door de gemiddelden bij de voormeting, tussenmeting en nameting te vergelijken met variantie–analyse voor herhaalde metingen. Hierbij werd een lineaire afname van klachten voorspeld (geplande vergelijking, vgl. Winer, 1971). In figuur 2
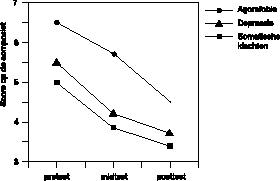
zijn de gemiddelde scores op de drie composietmaten: agorafobie, depressie en somatische klachten, voor de drie meetmomenten weergegeven. Alle meetinstrumenten laten een significante afname van klachten zien. Voor de agorafobie–composiet F = 75,93; df = 1,90; p < 0,001. Voor de depressie–composiet F = 74,44; df = 1,90; p < 0,001 en voor de composiet voor somatische klachten F = 68,98; df = 1,90; p < 0,001. De afname is in bijna perfecte overeenstemming met het voorspelde contrast van lineaire afname: halverwege de behandeling, dus voor er met exposure werd begonnen, was de helft van het totale therapie–effect al behaald. De grootte van het effect werd berekend door het verschil tussen de voormeting en de nameting te delen door de gemeenschappelijke standaardafwijking (Cohen, 1988). Het grootste effect werd gevonden op de composiet voor agorafobie, de maat voor de klacht waarop de behandeling vooral gericht was (Cohen’s d = 1,26). Een dergelijk effect wordt beschouwd als zeer groot. Cohen (1988) omschrijft een d = 0,20 als een klein effect, d = 0,50 wijst op een middelgroot effect en d = 0,80 geeft een groot effect aan. Om een vergelijking mogelijk te maken met gegevens uit de literatuur is ook de effectgrootte berekend op twee internationaal veel gebruikte schalen, de agorafobieschaal van de angstvragenlijst (Marks & Mathews, 1979) en de vermijding–alleenschaal van de MI (Chambless et al., 1985). Cohen’s effectmaat op de AVL–agorafobie bedroeg d = 1,44, op de MI –vermijding–alleen was de effectgrootte d = 1,28. De afname van vermijding op de MI–subschaal volgens gegevens van Chambless et al. (1985) na een exposurebehandeling voor agorafobie had een effectgrootte van d = 0,85. Craske et al. (1989) rapporteren de gemiddelde score voor en na een exposure–behandeling op deze schaal, wat een effectgroote van d = 0,60 opleverde. Nederlandse data van de MI zijn nog niet eerder gepubliceerd. Onze behandeling lijkt een grotere afname van vermijding volgens de MI te bewerkstelligen dan alleen exposure doet. Gemiddelde voor– en nametingsscores op de agorafobie subschaal van de AVL geven echter een ander beeld. Bij Ghosh et al. (1988) treffen we een effectgrootte aan van d = 1,51, een iets groter effect dan het onze (d = 1,44). De uitkomst van de exposurebehandeling verricht in Nederland door Arrindell et al. (1986) volgens de AVL overtreft eveneens de onze: d = 1,66.
De meervoudige gedragstest. Bij twee patiënten was het onmogelijk de gedragstest bij de nameting te verrichten: één verzwikte haar enkel op weg naar de kliniek, de andere patiënt weigerde de looptaak omdat zij verkouden was. Derhalve hebben de gegevens van de gedragstest betrekking op 29 patiënten. De resultaten volgens de gedragstest zijn weergegeven in figuur 3
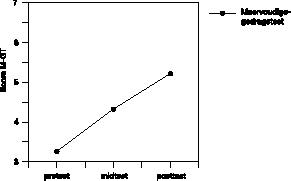
. Statistische toetsing van de scores laat een significante verbetering zien over opeenvolgende momenten (F = 47,36; df = 1,90; p < 0,001). De effectgrootte van behandelingseffect volgens de gedragstest is aanzienlijk (d = 0,99), al is het iets kleiner dan de effectgrootte volgens de zelfrapportageinstrumenten.
Om te onderzoeken of het effect in stand bleef na afsluiting van de behandeling werden de follow–up scores geanalyseerd. Aangezien de eerste en tweede follow–up betrekking hebben op verschillende aantallen patiënten werden de scores vergeleken met T–tests. De scores van de eerste follow–up werden vergeleken met de nametingsgegevens, de scores bij de tweede follow–up werden vergeleken met die van de eerste follow–up. In tabel 1 zijn de gemiddelde scores weergegeven evenals de resultaten van de T–tests. De gemiddelden geven aan dat patiënten die geen additionele behandeling kregen, niet terugvielen na afsluiting van de behandeling. Integendeel, er is sprake van een significance toename in prestatie op de gedragstest. Er is ook een verdere afname van klachten volgens de agorafobiecomposiet, maar deze verschillen bereiken geen statistische significantie.
| Posttest | Follow–up I | t–test | Follow–up II | t–test | ||||||
| mean | sd | mean | sd | t | p | mean | sd | t | p | |
| Agorafobie | 4,36 | 1,67 | 4,35 | 1,82 | 0,12 | 0,91 | 3,99 | 1,64 | 1,47 | 0,15 |
| Depressie | 3,48 | 1,59 | 3,781 | 2,20 | 1,34 | 0,19 | 3,43 | 1,78 | 0,50 | 0,62 |
| Somatische klachten | 2,48 | 1,24 | 2,62 | 1,35 | 0,70 | 0,49 | 2,67 | 1,66 | 0,89 | 0,39 |
| M–GT | 5,29 | 2,46 | 6,34 | 2,46 | 4,01 | 0,001 | 6,51 | 2,72 | 2,54 | 0,02 |
Registratie van paniekaanvallen. De patiënten werd gevraagd gedurende de behandeling iedere paniekaanval te registreren. Om de registratie zo betrouwbaar mogelijk te laten verlopen werden de patiënten uitgebreid geïnstrueerd en werden de resultaten van de registratie iedere therapiesessie besproken (De Beurs et al., 1992). Twee patiënten ervoeren zoveel paniekaanvallen dat zij voor 24 en 13 procent van het totale aantal aanvallen verantwoordelijk waren. Omdat dit hun teveel invloed zou geven op het gemiddelde verloop van paniek in de gehele groep, werden deze ‘uitbijters’ van verdere analyse uitgesloten. Twee patiënten, die geen enkele paniekaanval tijdens de behandeling registreerden, werden eveneens uitgesloten. De gemiddelde frequentie van paniekaanvallen in de eerste week van de registratie (voor de eerste therapiezitting) was aanzienlijk lager dan in de tweede week. Dit doet vermoeden dat instructies, gegeven door de therapeut, van invloed waren op de registratie. Derhalve werd de eerste week als een trainingsweek van de registratie beschouwd en werden deze data niet gebruikt om het effect van de behandeling vast te stellen. Variantieanalyse voor herhaalde metingen, wederom met een contrast van lineaire afname van paniek, laat een significante afname van paniek zien, F = 10,79, df = 1,324; p < 0,001.
Klinische relevantie van het behandelingseffect. Tot nog toe werd nagegaan of de behandeling leidt tot een significante afname van de gemiddelde score van de groep patiënten. Een ander manier om het effect van de behandeling te onderzoeken is de klinische eindstatus van de patiënten na de behandeling en bij de beide follow–ups te bepalen. Patiënten werden toegewezen aan één van drie categorieën: genezen, verbeterd en onveranderd. Hiervoor werd gebruikt gemaakt van de methode van Jacobson (Jacobson & Truax, 1991; Jacobson et al., 1988). Een patiënt wordt als genezen beschouwd als er aan twee criteria is voldaan. Er moet sprake zijn van een verbetering groter dan de meetfout van het gebruikte meetinstrument en bovendien moet iemand scoren binnen de range van de normale, gezonde populatie en buiten de range van de dysfunctionele populatie. Een patiënt die alleen aan het eerste criterium voldoet, wordt beschouwd als alleen vooruitgegaan, een patiënt die scoort binnen de range der gezonden, zonder voldoende te zijn veranderd wordt beschouwd als onveranderd. Bij deze analyse maakten we gebruik van de scores op de agorafobievragenlijsten. Voor deze instrumenten zijn gegevens omtrent de test–hertestbetrouwbaarheid bekend evenals gegevens van de normale populatie (De Beurs, 1991), zodat de grensscores vastgesteld kunnen worden. Tabel 2 geeft het aantal patiënten in iedere categorie. Eenentwintig (68 procent) van de patiënten waren duidelijk verbeterd, dertien daarvan konden zelfs als genezen beschouwd worden (42 procent van het totaal). Deze proporties bleven nagenoeg gelijk gedurende de follow–up–periode.
| Posttest (n = 31) | FU I (n = 27) | FU II (n = 23) | |
| Genezen | 13 (42%) | 11 (41%) | 12 (52%) |
| Verbeterd | 8 (26%) | 6 (22%) | 6 (26%) |
| Onveranderd | 10 (32%) | 10 (37%) | 5 (22%) |
Ook werd de klinische relevantie van de afname van paniekaanvallen onderzocht. Patiënten werden ingedeeld in paniekvrij, minder dan één paniekaanval per week of één aanval per week of meer. De verschillende proporties patiënten zijn weergegeven in tabel 3. De afname van het aantal patiënten met paniekaanvallen werd getoetst met de Bowker uitbreiding van de McNemar test, een χ2–test voor affankelijke steekproeven (Marascuilo & McSweeney, 1977). Het verschil tussen de voormeting en de nameting was statistisch significant, χ2 (3, N = 28) = 9,00, p = 0,03. De afname in de eerste fase van de behandeling (verschil voormeting–tussenmeting) was niet significant, χ2 (3,N = 28) = 1,29, p = 0,71. Hoewel acht patiënten (29 procent) minder paniekaanvallen ervoeren, waren er ook vijf patiënten bij wie het aantal paniekaanvallen toenam (18 procent). Van de periode na de behandeling tussen beide follow–ups zijn geen registratiegegevens voorhanden, omdat de continue registratie werd gestopt. Wel werd de patiënten bij beide follow–ups gevraagd aan de hand van het paniekfrequentie–item in de Mobility Inventory (MI–PF: Chambless et al., 1985) een schatting te geven van het aantal paniekaanvallen dat zij de voorgaande week hadden ervaren. Het aantal patiënten met en zonder paniek is weergegeven in tabel 3. Uit tabel blijkt dat 68 procent van de patiënten bij de nameting vrij is van paniek, een percentage dat nog iets toeneemt bij beide followups. Vergelijking met gegevens uit de literatuur geeft aan dat de onderzochte behandeling achterblijft bij sommige onderzoeken. Zowel (Barlow et al., 1989) als (Klosko et al., 1990) rapporteren over een vergelijkbare behandeling dat 85 procent van de patiënten bij de eindmeting vrij van paniek was. Het ging in beide onderzoeken echter om patiënten met voornamelijk paniek en weinig agorafobische vermijding. Onderzoek bij agorafobici na een behandeling bestaande uit cognitieve therapie en exposure (Michelson et al., 1988) had als resultaat dat vijftig procent van de patiënten nog paniekaanvallen rapporteren bij afsluiting van de behandeling.
| Week 2 | midtest | Week 13 | FU I (n = 25) | FU II (n = 19) | |
| geen paniek | II (39%) | 14 (50%) | 19 (68%) | 18 (72%) | 14 (74%) |
| paniek < 1 | 5 (18%) | 5 (18%) | 5 (18%) | 7 (28%) | 5 (26%) |
| paniek ≥ I | 12 (43%) | 5 (18%) | 4 (14%) |
Discussie
In het voorgaande is de effectiviteit van hyperventilatieprovocaties en ademhalingstraining in combinatie met exposure in vivo duidelijk aangetoond door een aanzienlijke afname van paniekaanvallen, agorafobische angst en vermijding. Voorts bleek dat de verbetering in stand bleef over een drie en zes maanden follow–up–periode bij patiënten, die geen aanvullende behandeling nodig hadden. Op het moment worden gegevens verzameld over een langere follow–up–periode, anderhalf jaar na afsluiting van de behandeling.
Effect van de behandeling vergeleken met exposurebehandelingen . De vergelijking van de resultaten van de hier onderzochte behandeling met die van ander onderzoek waar de behandeling uit alleen exposure bestond, kan geen uitsluitsel geven over de toevoegende waarde van de maatregelen tegen paniek. Volgens effectgroottes op de Mobility Inventory is er een superieur effect van onze behandeling boven exposure alleen, volgens de angstvragenlijst is de effectiviteit van beide behandelvormen ongeveer gelijk. Daar komt nog bij dat een vergelijking met gegevens uit de literatuur maar ten dele zinvol is, vanwege verschillen in duur van behandelingen en inclusiecriteria, en verschillen in ernst van de aandoening tussen de behandelde groepen. Met name de bevinding dat onze patiëntengroep er bij aanvang van de behandeling slechter aan toe was dan over het algemeen wordt gerapporteerd, beperkt de mogelijkheden van een vergelijking met de uitkomst van onderzoek elders. Een definitief antwoord op de vraag of de effectiviteit van de behandeling verhoogd wordt door toevoeging van interventies om controle te krijgen over paniek kan alleen verkregen worden in een directe vergelijking van verschillende behandeling in een gecontroleerde studie. Een dergelijk onderzoek wordt op dit moment door ons verricht. Hierin worden verschillende maatregelen tegen paniek (farmacologische en psychotherapeutische) in combinative met exposure in vivo onderzocht op hun effectiviteit in vergelijking met een behandeling die bestaat uit alleen exposure in vivo.
Uitvallers vanwege angst voor hyperventilatieprovocaties. Zestien patiënten (33 procent) maakten de therapie niet af. Vergeleken met uitvalspercentages die in de literatuur gerapporteerd worden (tien tot vijftien procent; vgl. Clum, 1989; Michelson & Marchione, 1991) is dit percentage hoog. Het is echter belangrijk om de reden voor het stoppen in aanmerking te nemen. Buiten beschouwing laten van de patiënten, die om andere redenen dan de behandeling zelf voortijdig stopten, geeft een uitvalspercentage van achttien procent, wat meer in overeenstemming is met de gegevens uit de literatuur. Verder bleek dat zes van de zeven patiënten die vanwege de therapie uitvielen heel vroeg de behandeling staakten. Doorgaans was de reden angst voor de hyperventilatieprovocaties. Indien patiënten zeer bang zijn voor de lichamelijke sensaties die opgeroepen worden door hyperventilatieprovocaties verdient mogelijk een andere interventie de voorkeur (Lange & De Beurs, 1992).
Het effect van de behandeling op de frequentie van paniekaanvallen . De registratie van paniekaanvallen bracht aan het licht dat de eerste fase van de behandeling niet tot een significance daling van het aantal paniekvrije patiënten leidde. Dit is verrassend gezien het feit, dat de effectiviteit van deze paniekbehandeling ruim gedocumenteerd is (Clark et al., 1985; Salkovskis et al., 1986). Mogelijk zijn verschillen tussen de onderzochte patiënten populaties verantwoordelijk voor de tegenstelde bevindingen. De Oxfordgroep verrichte zijn onderzoek bij patiënten met paniekstoornis met of zonder agorafobie. De patiënten van ons onderzoek waren geworven als patiënten met ‘straatvrees’ en allen waren vermijdend. Een aanzienlijk gedeelte vermeed alle situaties waarin een paniekaanval zou kunnen optreden. Dientengevolge rapporteerden zij aan het begin van de behandeling weinig paniekaanvallen en kan bij hen ook geen afname in paniek van de voormeting naar de tussenmeting worden aangetoond. Integendeel, bij deze groep patiënten kwam het voor dat de paniekfrequentie gedurende de behandeling juist toenam. Vaak trad paniek op in de tweede fase van de behandeling als gevolg van het exposure–huiswerk. Door het huiswerk kwamen zij voor het eerst weer in situaties die lange tijd waren vermeden, wat zo nu en dan tot een paniekaanval aanleiding gaf. Vervolgens nam de paniek aan het einde van de behandeling weer af. Al met al was de frequentie van de paniekaanvallen zeer variabel, zowel tussen verschillende patiënten als binnen patiënten over verschillende weken. Dit levert problemen op, zowel bij de statistische verwerking van de gegevens, als bij de interpretatie van de resultaten. Elders in dit themanummer wordt in een artikel van dezelfde auteurs dieper ingegaan op de betekenis van de frequentie van paniekaanvallen als uitkomstmaat in agorafobieonderzoek.
Het therapie–effect in verschillende behandelingsfasen . Het verloop van de klachten tijdens de behandeling volgens de zelfrapportage meetinstrumenten vertoonde een linear patroon: de afname van angst, vermijding, lichamelijke klachten en somberheid was in de eerste fase van de behandeling even groot als in de tweede fase van de behandeling. Op grond van de inhoud van de behandeling zou je in de eerste fase van de behandeling vooral afname van angst voor lichamelijke sensaties verwachten en pas in de tweede fase van de behandeling afname van agorafobische angst en vermijding. Inspectie van de gegevens van individuele patiënten bracht soms een dergelijk patroon aan het licht. Er waren echter ook patiënten bij wie de angst voor lichamelijke verschijnselen pas in de tweede fase van de behandeling afnam. Deze verschillen tussen patiënten in respons op de behandeling doet denken aan wat in de literatuur over agorafobie bekend staat als ‘desynchroniciteit’ (Rachman & Hodgson, 1974). Uit onderzoek blijkt dat bij sommige patiënten na herhaalde confrontatie met beangstigende stimuli er eerst een afname van fysiologische respons wordt gemeten en pas later een afname in subjectief ervaren angst. Bij anderen is de volgorde omgekeerd of is er gelijktijdig een afname van fysiologische reactie en gerapporteerde angst. Er wordt in dit verband gesproken over synchrone en desynchrone responders (Michelson, 1986). Het lijkt erop dat onze groep patiënten heterogeen was in dit opzicht. De individuele verschillen tussen patiënten in respons op de behandeling vallen echter weg bij het bepalen van de gemiddelde gegevens.
Waarom werkt ademtherapie? In de eerste fase van de behandeling werd al de helft van het totale therapie–effect bereikt. De hyperventilatieprovocaties en ademtherapie zonder exposure in vivo leidden tot een forse afname van angst, vermijding, deppressie en somatische klachten. Op het eerste gezicht lijkt deze uitkomst in tegensppraak met recente bevindingen dat hyperventilatie geen rol van betekenis speelt bij paniekaanvallen. Er zijn verschillende verklaringen mogelijk voor de bevinding dat de behandeling zoals door ons toegepast toch werkt. Al is hyperventilatie misschien niet de meest belangrijke variable in het proces, de rationale die aan de patiënten wordt gegeven voor de klachten is aannemelijk en aantrekkelijk. Er wordt een fysiologische verklaring geboden (‘U ademt verkeerd’) voor klachten die tot dan toe allen psychologisch te duiden waren (‘U hebt last van angsten’) of waarvoor geen oorzaak aangegeven werd (‘We weten niet hoe het komt, er zijn verschillende theorieën …’). Voorts wordt de geloofwaardigheid van de verklaring nog vergroot door middel van de hyperventilatieprovocatie–test, een indrukwekkende procedure, waarmee de juistheid van de theorie op N = 1 niveau wordt aangetoond. De test is een overtuigend ritueel om cognities te veranderen. Aansluitend wordt een ademtherapie geboden, die patiënten op zijn minst de illusie van controle over paniek geeft. Patiënten leren technieken, waarmee ze zelf iets kunnen ondernemen tegen hun angst. Wat dat betreft is het een behandeling die kan leiden tot een toename van het gevoel van zelfredzaamheid (Bandura, 1978; Williams et al., 1989). Ook binnen een meer traditioneel leertheoretisch kader kan de werkzaamheid van de behandeling verklaard worden. Door herhaalde hyperventilatieprovococaties vind habituatie plaats aan de gevreesde stimuli: lichamelijke gewaarwordingen. De provocaties kunnen beschouwd worden als exposure–oefeningen, waarbij de patiënten leren dat de gevreesde lichamelijke gewaarwordingen niet automatisch tot een paniekaanval leiden.
Een heretiketering ter bestrijding van anticipatieangst. Een laatste belangrijk element in de behandeling is nog niet besproken. Ter introductie van de exposure halverwege de behandeling krijgt de patiënt de boodschap mee dat te hopen valt dat hij of zij een aanval zal krijgen, zodat de nieuwe maatregelen tegen paniek hun waarde kunnen bewijzen. Daardoor komt de (oefen)situatie in een ander daglicht te staan. Een bezoek aan de plaatselijke supermarkt is niet meer een situatie waarin je het risico loopt een paniekaanval te krijgen, maar wordt een oefensituatie waarin het krijgen van een paniekaanval de gelegenheid biedt te oefenen met de geleerde technieken. Zo wordt op een wijze die doet denken aan paradoxale intentie de vicieuze cirkel van anticipatieangst doorbroken (Ascher et al., 1986; Michelson & Ascher, 1984).
Summary
Forty–eight patients suffering from panic disorder with agoraphobia were treated with repeated hyperventilation provocations and respiratory training followed by exposure in vivo. The effectiveness of the treatment is investigated and the outcome on various measures is compared with data from earlier studies. The treatment was effective for the majority of patients in diminishing frequency of panic attacks and agoraphobic avoidance. However, contrary to the expectation, the size of the treatment effect did not surpass effects usually reported in the literature on panic disorder with agoraphobia. Possible explanations for this finding are discussed.
Referenties
Arrindell, W.A., Emmelkamp, P.M.G. & Ende, J. van den (1984). Phobic dimensions 1: Reliability and generalizability across samples, gender and nations. The Fear Survey Schedule (FSS–III) and the Fear Questionnaire (FQ). Advances in Behaviour Research and Therapy, 6, 207–254.
Arrindell, W.A., Emmelkamp, P.M.G. & Sanderman, R. (1986). Marital quality and general life adjustment in relation to treatment outcome in agoraphobia. Advances in Behaviour Research and Therapy, 8, 139–185.
Arrindell, W.A. & Ettema, J.H.M. (1986).
SCL–90: Handleiding bij een multidimensionele psychopathologie–indicator. Lisse: Swets and Zeitlinger.
Ascher, L.M., Schotte, D.E. & Grayson, J.B. (1986). Enhancing effectiveness of paradoxical intention in treating travel restriction in agoraphobia. Behavior Therapy, 17, 124–130.
Bandura, A. (1978). Self–efficacy: Toward a unifying theory of behavioral change. Psychological Review, 84, 191–215.
Barlow, D.H., Craske, M.G., Cerny, J.A. & Klosko, J.S. (1989). Behavioral treatment of panic disorder. Behavior Therapy, 20, 261–282.
Beurs, E. de (1991). Self–report questionnaires for agoraphobia: Norms for the general population. Vakgroep Klinische Psychologie, Universiteit van Amsterdam.
Beurs, E. de, Lange, A. & Dyck, R. van (1992). Self–monitoring of panic attacks and retrospective estimates of panic: Discordant findings. Behaviour Research and Therapy, 30, 411–413.
Beurs, E. de, Lange, A., Dyck, R. van, Beek, J.W. & Kiestra, J.C. (1988). Treatment manuals Amsterdam Agoraphobia Project . Vakgroep Klinische Psychologies, Universiteit van Amsterdam.
Beurs, E. de, Lange, A., Dyck, R. van, Blonk, R.W.B. & Koele, P. (1991a). Behavioral assessment of avoidance in agoraphobia. Journal of Psychopathology and Behavioral Assessment, 13 , 285–300.
Beurs, E. de, Lange, A., Dyck, R. van & Koele, P. (1991b). Respiratory training prior to exposure in vivo in the treatment of panic disorder with agoraphobia: Efficacy and prodictors of outcome. (aangeboden ter publikatie).
Chambless, D.L., Caputo, G.C., Jasin, S.E., Gracely, E.J. & Williams, C. (1985). The Mobility Inventory for agoraphobia. Behaviour Research and Therapy, 23, 35–44.
Chambless, D.L. & Gracely, E.J. (1989). Fear of fear in the anxiety disorders. Cognitive Therapy and Research, 13, 9–20.
Clark, D.M., Salkovskis, P.M. & Chalkley, A.J. (1985). Respiratory control as a treatment for panic attacks. Journal of Behavior Therapy and Experimental Psychiatry, 16, 23–30.
Clum, G.A. (1989). Psychological interventions vs. drugs in the treatment of panic. Behavior Therapy, 20, 429–457.
Cohen, J. (1988). Statistical power analysis for the behavioral sciences (2 ed.). Hillsdale, N.J.: Lawrence Erlbaum Associates.
Craske, M.G., Street, L. & Barlow, D.H. (1989). Instructions to focus upon or distract from internal cues during exposure treatment of agoraphobic avoidance. Behaviour Research and Therapy, 27, 663–672.
Derogatis, L.R. (1977).
SCL–90. Administration, scoring and procedures manual–I for the R(evised) version and other instruments of the psychopathology rating scales series . Baltimore: Clinical Psychometrics Research Unit, John Hopkins University School of Medicine.
DiNardo, P.A., O’Brien, G.T., Barlow, D.H., Waddell, M.T. & Blanchard, E.B. (1983). Reliability of DSM–III anxiety disorder categories using a new structured interview. Archives of General Psychiatry, 40, 1070–1075.
Emmelkamp, P.M.G. (1986). Behandeling van fobieën. In: C.A.L. Hoogduin, B.P.R. Gersons, H.G.M. Rooymans & K. van der Velden (red.), Jaarboek voor psychiatrie en psychotherapie (pp. 142–169). Deventer: Van Loghum Slaterus.
Faravelli, C. & Pallanti, S. (1989). Recent life events and panic disorder. American Journal of Psychiatry, 146, 622–626.
Ghosh, A., Marks, I.M. & Carr, A.C. (1988). Therapist contact and outcome of selfexposure treatment for phobias. A controlled study. British Journal of Psychiatry, 152, 234–238.
Goldstein, A.J. & Chambless, D.L. (1978). A reanalysis of agoraphobia. Behavior Therapy, 9, 47–59,
Jacobson, N.S. & Truax, P. (1991). Clinical significance: A statistical approach to defining meaningful change in psychotherapy research. Journal of Consulting and Clinical Psychology, 59, 12–19.
Jacobson, N.S., Wilson, L. & Tupper, C. (1988). The clinical significance of treatment gains resulting from exposure–based interventions for agoraphobia: A reanalysis of outcome data. Behavior Therapy , 19, 539–554.
Klosko, J.S., Barlow, D.H., Tassinari, R. & Cerny, J.A. (1990). A comparison of alprazolam and behavior therapy in treatment of panic disorder. Journal of Consulting and Clinical Psychology, 58, 77–84.
Kraft, A. Hoogduin, C.A.L. & Bekker, F. (1982). Een onderzoek naar de effectiviteit van vier behandelingsmethoden bij cliënten met hyperventilatieaanvallen. Tijdschrift voor Psychotherapie, 8, 269–278.
Kwon, S.M., Evans, L. & Oei, T.P. (1990). Factor structure of the Mobility Inventory for agoraphobia: A validational study with Australian samples of agoraphobic patients. Journal of Psychopathology and Behavioral Assessment, 12, 365–374.
Lange, A. & Beurs, E. de (1992). Multidimensional family treatment of agoraphobia. Journal of Family Psychotherapy, (geaccepteerd voor publicatie).
Lelliott, P., McNamee, G. & Marks, I. (1991). Features of agora, social, and related phobias and validation of the diagnoses. Journal of Anxiety Disorders, 5, 313–322.
Marascuilo, L.A. & McSweeney, M. (1977). Nonparametric and distributionfree methods for the social sciences. Monterey, CA.: Wadsworth.
Marks, I.M. & Mathews, A.M. (1979). Brief standard self–rating for phobic patients. Behaviour Research and Therapy, 17, 263–267.
Mathews, A.M., Gelder, M. & Johnston, D.J. (1981). A home–based treatment method: Programmed practice. In: A.M. Mathews, M. Gelder & D.J. Johnston (Ed.), Agoraphobia: Nature and treatment. London: Tavistock.
Michelson, L. (1986). Treatment consonance and response profiles in agoraphobia: The role of individual differences in cognitive, behavioural and physiological treatments. Behaviour Research and Therapy , 24, 263–275.
Michelson, L. & Ascher, L.M. (1984). Paradoxical intention in the treatment of agoraphobia and other anxiety disorders. Journal of Behavior Therapy and Experimental Psychiatry, 15, 215–220.
Michelson, L.K. & Marchione, K. (1991). Behavioral, cognitive and pharmacological treatment of panic disorder with agoraphobia: Critique and synthesis. Journal of Consulting and Clinical Psychology , 59, 100–114.
Michelson, L., Mavissakalian, M. & Marchione, K. (1988). Cognitive, behavioral, and psychophysiological treatment of agoraphobia: A comparative outcome investigation. Behavior Therapy, 19 , 97–120.
Pollard, C.A., Pollard, H.J. & Corn, K.J. (1989). Panic onset and major events in the lives of agoraphobics: A test of continguity. Journal of Abnormal Psychology, 98, 318–321.
Praag, H.M. van (1988). Psychopharmaca (3e ed.). Assen: Van Gorcum.
Rooijen, L. van & Arrindell, W.A. (1987). Depressiegevoelens bij psychiatrische patienten en hun partners: betrouwbaarheid en validiteit van de VROPSOM–lijsten. Gedrag & Gezondheid, 15, 65–73.
Rachman, S.J. & Hodgson, R. (1974). Synchrony and desynchrony in fear and avoidance. Behaviour Research and Therapy, 12, 311–318.
Salkovskis, P.M., Jones, D.R.O. & Clark, D.M. (1986). Respiratory control in the treatment of panic attacks: Replication and extention with concurrent measurement of behaviour and pCO2. British Journal of Psychiatry, 148, 526–532.
Thyer, B.A. & Himle, J. (1985). Temporal relationship between panic attack onset and phobic avoidance in agoraphobia. Behaviour Research and Therapy, 23, 607–608.
Williams, S.L., Kinney, P.J. & Falbo, J. (1989). Generalisation of therapeutic changes in agoraphobia: The role of perceived self–efficacy. Journal of Consulting and Clinical Psychology, 57, 436–442.
Winer, B.J. (1971). Statistical principles in experimental design (2 ed.). Tokio: McGraw–Hill.
Wolpe, J. & Lang, P.J. (1964). A Fear Survey Schedule for use in behaviour therapy. Behaviour Research and Therapy, 2 , 27–30.
