Samenvatting
Inmiddels is overtuigend aangetoond dat een behandeling met exposure en responspreventie succesvol is voor patiënten met dwanghandelingen. Er bestaan echter weinig onderzoeksgegevens waaruit blijkt dat deze behandeling ook een gebruikte benadering is voor patiënten die alleen dwanggedachten hebben. In een open onderzoek van Hoogduin et al. (1990) bleek 73% van de patiënten met alleen dwanggedachten baat te hebben van een behandeling die gebaseerd was op exposure en responspreventie. Deze resultaten komen overeen met de bevindingen van Kirk uit 1983. In dit artikel wordt een voorbeeld gegeven van een dergelijke behandeling. Er wordt speciaal aandacht besteed aan de moeilijkheden die zich voordeden tijdens de behandeling.
Inleiding
Er zijn aanwijzingen dat patiënten met de diagnose obsessief–compulsieve stoornis die alleen door dwanggedachten geplaagd worden evenzeer kunnen profiteren van een behandeling met exposure en responspreventie als patiënten met dwanghandelingen. Het probleem in de behandeling is dat de klachten zich geheel in de gedachtenwereld van de patiënt afspelen.
In DSM–III–R (APA, 1987) worden dwanggedachten als volgt beschreven:
- Terugkerende, hardnekkige ideeën, gedachten, impulsen of voorstellingen die ten minste in het begin beleefd worden als opgedrongen en zinloos.
- De patiënt probeert deze gedachten of impulsen te negeren, te onderdrukken, of te neutraliseren.
- De patiënt is zich ervan bewust dat de dwanggedachten wel gedachten van hemzelf zijn.
De obsessies worden als niet–acceptabel en ongewenst beleefd, en in hun algemeenheid brengen ze angst en onrust bij de betrokkene teweeg. De inhoud van een dwanggedachte is weerzinwekkend, kwellend, godslasterlijk, obsceen of ongerijmd dan wel dit alles tegelijk (Rachman & Hodgson, 1980).
Er is nog niet veel gecontroleerd onderzoek naar de behandeling van patiënten met obsessies, dit in tegenstelling tot het onderzoek naar de behandeling van patiënten met dwanghandelingen. Het feit dat obsessies zich uitsluitend op cognitief niveau afspelen, en daardoor moeilijker te observeren en te meten zijn dan direct waarneembaar gedrag, zal hierbij een rol spelen (Rachman, 1983). Ook het gegeven dat een grote meerderheid van de patiënten met een obsessief–compulsieve stoornis dwanghandelingen verricht, speelt waarschijnlijk een rol (Kirk, 1983; Hoogduin et al., 1989). Dwanggedachten kunnen, net als dwanghandelingen, aanleiding geven tot vermijding, nl. wanneer de dwanggedachten opgewekt worden door bepaalde omstandigheden. Een voorbeeld is de patiënte die bij het zien van jonge kinderen de gedachte kreeg ‘Als ik dit kind maar niet plotseling ga wurgen’. Een gevolg hiervan was dat zij situaties met jonge kinderen ging vermijden.
De hier voorgestelde behandeling bestaat uit exposure (het opheffen van vermijding) en responspreventie (het beëindigen van de neutraliserende activiteiten (Rachman, 1976; Rachman & Hodgson, 1980). Bij dit behandelingsmodel wordt uitgegaan van de optie dat de patiënt de paniek, angst en spanning die de dwanggedachten begeleiden, probeert te neutraliseren met behulp van cognitieve rituelen, bijvoorbeeld door het opzeggen van korte gebedjes, of door in gedachte te tellen (zie Hoogduin et al., 1977)
De behandeling is samengesteld uit de volgende elementen:
- Het registreren van de klachten.
- Het zichzelf blootstellen aan de angstwekkende gedachten door deze op bepaalde tijden zelf op te roepen en er gedurende enige tijd gericht aan te denken.
- Situaties die de patiënt vermijdt, omdat deze aanleiding geven tot het ontstaan van dwanggedachten, worden niet langer vermeden.
- Spontane dwanggedachten worden beschouwd als gelegenheden om extra te oefenen.
- Het beëindigen van de neutraliserende activiteiten, met name het stoppen van cognitieve rituelen. Dit alles in een geleidelijk, voor de patiënt aanvaardbaar tempo. De directe aanpak van de neutraliserende activiteiten kan op twee manieren bewerkstelligd worden:
- Met behulp van stimulus–respons–interventies. Na de dwanggedachten wordt een activiteit uitgevoerd die de kans op het uitvoeren van een cognitief ritueel verkleint. De patiënt verricht bijvoorbeeld kortdurende motorische inspanningen of huishoudelijk werk, waardoor de mogelijkheid om de cognitieve rituelen zorgvuldig uit te voeren afneemt.
- Het bereiken van het moment van geruststelling (na het afwikkelen van de neutraliserende activiteiten zoals rituelen of vraaggedrag) kan consequent gevolgd worden door een bepaalde vorm van zelfbestraffing, bijvoorbeeld door activiteiten te ondernemen die nuttig zijn, maar die de patiënt wel extra inspanning kosten, zoals sporten, brieven schrijven, of op bezoek gaan.
In een open onderzoek werden 26 patiënten op deze manier behandeld (Hoogduin et al., 1990). Van deze 26 patiënten bleken er 19 een verbetering van meer dan 30% te vertonen na een behandeling van tien zittingen. Bij follow–up 12–36 maanden na de behandeling bleken 16 patiënten nog een reductie van meer dan 30% van de dwanggedachte te hebben.
Metingen op de Zung Selfrating Depression Scale (1965), de statetraite Anxiety Inventory (Spielberger et al., 1970) en de Inventarisatielijst Dagelijkse Bezigheden (Kraaimaat & Van Dam–Baggen, 1976) lieten zien dat depressiviteit, angst, en dwangmatig gedrag significant afgenomen waren na tien zittingen en gehandhaafd of verlaagd bleken bij follow–up (zie figuur 1.
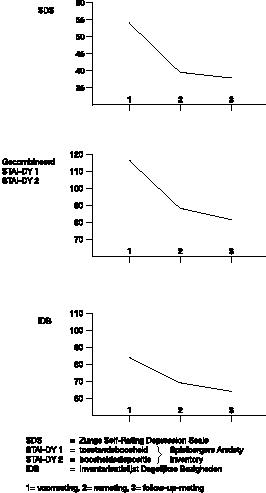
).
Hierna worden aan de hand van een gevalsbeschrijving enkele problemen gepresenteerd die optraden bij de behandeling van een patiënte met dwanggedachten.
Gevalsbeschrijving
Mevrouw Peters is achtenvijftig jaar wanneer zij zich voor behandeling aanmeldt. Zij maakt een vriendelijke indruk. Ze is goed verzorgd en het contact wordt gemakkelijk gelegd. Zij vertelt sinds haar achtendertigste jaar last te hebben van gedachten die haar de hele dag kwellen. Ze denkt aan iemand en vindt vervolgens dat ze dit niet had moeten denken. Hierna moet ze vele malen in gedachten herhalen dat ze dit eigenlijk niet had willen denken. De gedachten hebben soms een nogal banale inhoud.
De laatste jaren gaat ze vooral gebukt onder de gedachte dat iemand iets naars zal overkomen door haar toedoen. Ze meent dat alleen al door gedacht te hebben dat iemand ziek zou kunnen worden, degene aan wie ze gedacht heeft ook werkelijk ziek zal worden. Deze gedachten worden als egodystoon en intrusief beleefd. Na zo’n nare gedachte moet ze op even dagen twaalf keer ‘Het zal niet gebeuren’ of op oneven dagen zesentwintig keer ‘Dat meen ik niet echt’ denken.
Patiënte voldoet niet aan de criteria voor een dwangmatige persoonlijkheid van DSM–III–R. Perfectionistisch is ze niet, ze is vriendelijk en meegaand. Ze is toegewijd aan haar werk als kleuterleidster. Ze is een warme, aardige vrouw. Vóór het tijdperk van de DSM–III–R zou de diagnose wellicht psychasthenie geluid hebben.
De behandeling
Het probleemgedrag van deze patiënte zou men schematisch aldus kunnen weergeven (zie figuur 2
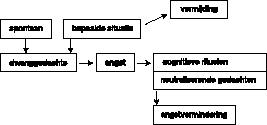
).
Verder bleeek dat rust en ontspanning tot een vermindering van de klachten leidde.
De behandeling bestond uit de volgende elementen:
- Registratie van de gedachten.
- ‘contingentie–management’: aan de neutraliserende gedachten werden door patiënte gedurende een bepaalde periode diverse consequenties verbonden. Zij mocht gedurende deze periode de dwanggedachten alleen op een ‘onprettige’ plaats uitdenken.
- Ontspanningsoefeningen: elke dag werden deze met behulp van een meegegeven geluidscassette geoefend.
- Cognitive herstructurering: de dwanggedachten werden geïnterpreteerd als een gevolg van haar goedaardig karakter. Ze was zo gewetensvol dat ze zelfs het hebben van onaardige gedachten iets dat iedereen kent blijkbaar al onaanvaardbaar vond.
- Exposure.
Tijdens de zittingen werd het programma bijgesteld en werd patiënte gemotiveerd om door te gaan met haar programma. Hier volgen enige voorbeelden van deze motivering:
- Het is een strijd tegen guerrilla’s. Men kan er niet echt voor wegkruipen, want ze komen steeds terug. De enige manier is vechten.
- Het is normaal dat er af en toe een terugval plaatsvindt.
- De vooruitgang is toch zeker niet slecht te noemen vergeleken bij andere patiënten.
- U kunt niet verwachten dat een probleem dat al zo lang bestaat in enige maanden weg is.
- Geen enkel mens kan zich verantwoordelijk voelen voor al zijn eigen gedachten. Ze zijn als vallende bladeren van een boom, de een is mooier dan de andere (Hoogduin, 1989).
Resultaten
Op verschillende tijdstippen werden metingen verricht: bij aanvang van de therapie, na tien zittingen, vier maanden na beëindiging van de therapie, en twee jaar na beëindiging van de therapie. De volgende variabelen werd gemeten: angst met de Zelfbeoordelingsvragenlijst (ZBV; Spielberger, 1970), depressie met de depressievragenlijst van Zung (1985), dwangmatig gedrag met behulp van de IDB (Kraaimaat & Van Dam–Baggen, 1976), en de therapeutische relatie met behulp van de Nederlandstalige bewerking van Barrett–Lenard’s Relationship Inventory (Lietaer, 1970). Tabel 1 geeft de resultaten van deze metingen weer.
Angst, depressiviteit en dwangmatig gedrag nemen tijdens de behandeling af. De score op de therapeutische–relatievragenlijst duidt op een hoge waardering van de therapeutische relatie door patiënte en therapeut.
Bovendien registreerde zij het aantal uren dwanggedachten per dag. Figuur 3
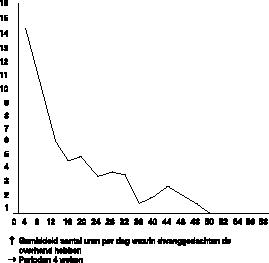
geeft de resultaten hiervan weer.
Ook werd gebruik gemaakt van de vijf–situaties–angstschaal (Emmelkamp, 1982). Hierbij werden vijf situaties geformuleerd die voor patiënte aanleiding gaven tot angsten. Deze werden op verschillende meetmomenten op een achtpuntsschaal gescoord door patiënte, haar therapeut en door een onafhankelijke beoordelaar. Een voorbeeld van een dergelijke situatie is: ‘U denkt dat er iets ergs met uw moeder is gebeurd. Hoeveel angst of spanning voelt u als u daaraan denkt?’
| aanvang | 10 zit. | follow–up 4 mnd. | follow–up 2 jr. | ||
| Spielberger angst | trait | 55 | 41 | 24 | 41 |
| state | 33 | 33 | 20 | 22 | |
| Zung–depressievragenlijst | 42 | 37 | 21 | 25 | |
| IDB | 86 | 54 | 39 | 37 | |
| Lietaer | patiënt | 145 | 142 | ||
| therapeut | 121 | 133 | |||
Bij follow–up na vier maanden vertelde ze: ‘Als ik in mijn auto zit, kan ik nu rustig over dingen nadenken. Vroeger had ik het te druk met mijn dwanggedachten en ging er zo veel aan me voorbij.’ De behandeling noemt ze uiteindelijk ‘een wonder’; ze had nooit gedacht nog eens van de obsessies af te komen. Ze voelt zich gelukkig en zonder psychische problemen.
Moeilijkheden bij de behandeling
Hoewel patiënte geen uitgebreide vermijding vertoonde bleek dat zij bij bepaalde gedachten bepaalde dingen niet mocht doen, of soms bij bepaalde gedachten juist weer wel. Zo gold bijvoorbeeld op een bepaalde dag ‘Rood hoort bij dood’; dit had tot gevolg dat zij die dag vermeed rode kleren te dragen. Om deze vermijding te doorbreken werd afgesproken dat zij steeds van tevoren zou bepalen wat zij zou dragen. Dit werd in een agenda vastgelegd.
Hoewel in het begin van de therapie de maatregel dat neutraliserende gedachten alleen in de gang (een onprettige plaats) uitgedacht mochten worden, zinvol bleek, werd het rendement gaandeweg geringer. Op zeker moment werd er een zwaardere consequentie aan gekoppeld. Patiënte zou nu gymnastiekoefeningen doen in de gang in aansluiting aan de wens dwanggedachten te neutraliseren. Deze maatregel bleek effectief: patiënte bleef vaker in de huiskamer en zocht afleiding om de neutraliserende gedachten te voorkomen, mede uit weerstand tegen de gymnastiekoefeningen.
| aanvang | 10 zittingen | follow–up na 4 mnd. | |
| Patiënt | 30 | 10 | 4 |
| Therapeut | 29 | 10 | 6 |
| Onafhankelijk beoordelaar | 29 | 11 | 6 |
Er ontstond een crisis toen een bepaalde gedachte toch uitkwam: een ver familielid overleed. Patiënte voelde zich schuldig: misschien was het wel gekomen doordat zij haar rituelen niet had uitgevoerd. De crisisinterventie bestond voornamelijk uit uitleg. Wanneer zij zich voortdurend bezighield met de nare dingen die mensen uit haar omgeving zouden kunnen overkomen, dan zou er een moment komen iedereen maakt van tijd tot tijd iets ernstigs mee dat ze als het ware gelijk had. Het is van belang zich te realiseren hoe vaak de gedachten niet uitkomen, of zoals Van der Velden (1991) de patiënten voorhoudt ‘Eenmaal per twaalf uur geeft ook een stilstaande klok de juiste tijd aan’.
De dwanggedachten bleken hardnekkig. Hoewel patiënte zich in de beginfase goed inzette, bleven de gedachten maar terugkomen. Het was dan ook niet geheel onbegrijpelijk dat zij op een gegeven ogenblik zei dat de moed haar soms in de schoenen zonk. Tijdelijk werd toen besloten dat de sancties, consequenties en afspraken voortaan alleen nog op werkdagen zouden gelden, zodat patiënte in de weekends enigszins kon bijkomen.
Een ander probleem was dat patiënte de verantwoordelijkheid aan de therapeut gaf. Zij kon het neutraliseren wel nalaten met de gedachte dat als er iets ergs zou gebeuren dit de schuld van de therapeut zou zijn. Tijdelijk leek dit niet zo’n ernstig probleem, omdat er toch een verandering in haar gedrag werd bereikt, maar uiteindelijk was dit niet gewenst, want dit was uiteraard op zichzelf weer een neutraliserende gedachte. Dit werd met haar besproken en vervolgens als een neutraliserende gedachte in het programma opgenomen.
Wanneer patiënten met dwanggedachten zich aanmelden, bestaat er een grote kans (21%) (zie voor een overzicht: Hoogduin, 1986) dat het gaat om een patiënt met een depressie in engere zin bij wie een behandeling met een antidepressivum geïndiceerd is. Wanneer de dwanggedachten een agressieve inhoud hebben, bijvoorbeeld de gedachte een kind te zullen wurgen, of plotseling uit het raam te zullen springen, is de kans dat het om dwanggedachten gaat in het kader van een depressie zeer groot. Er zijn nog twee andere mogelijkheden om onderscheid te maken tussen dwanggedachten als onderdeel van een depressie en een obsessief–compulsieve stoornis. Wanneer de dwanggedachten tegelijk met de depressie begonnen zijn is het aannemelijk dat de patiënt primair aan een depressie lijdt. Wanneer bij de depressie dagschommelingen optreden blijken dwanggedachten die in het kader van de depressie optreden eveneens deze schommelingen te vertonen.
Slot
Dat de beschreven patiënte, zeker in de beginfase, sterk op de therapeut steunde, komt ook tot uitdrukking in de waardering van de therapeutische relatie. De score op de RI was 145. Gemiddeld bedraagt de score van patiënten met een dwangneurose 133, s.d. 25 (Hoogduin et al., 1988).
De behandeling van deze aardige vrouw verliep zeer voorspoedig. Toch was het leven van patiënte al twintig jaar door deze klachten verzuurd geweest. Meestal houden patiënten enige restverschijnselen over na behandeling. Het meest belangrijke voor deze patiënten is toch dat ze niet langer speelbal van de dwangstoornis zijn. Ze hebben een vaardigheid geleerd beter met de dwang om te gaan. Het verwerven van de vaardigheid om beter met de dwang om te gaan is overigens niet voorbehouden aan patiënten die een dergelijke behandeling ondergaan (Black, 1974; Lewis, 1935)
Summary
There is a convincing evidence that the combination of exposure and response prevention is an effective treatment for patiënts with compulsions. However, little empirical evidence has been found to call this treatment a useful approache for obsessions. In an open study (Hoogduin et al., 1990) 73% of the patiënts with obsessions only benefited from treatment based on exposure and response prevention. This result concurs with the findings of Kirk (1983). In this article the case–history of a woman with harming obsessions is given. Particular attention is given to what problems can arise during treatment.
Referenties
APA (1987). Diagnostic and statistical manual of mental disorders. Third Edition Revised. Washington: American Psychiatric Association.
Black, A. (1974). The natural history of obsessional neurosis. In: M. R. Beech (red.), Obsessional States. Londen: Methuen.
Emmelkamp, P. M. G. (1982). Phobic and obsessive–compulsive disorders. New York: Plenum Press.
Hoogduin, C. A. L. (1986). On the diagnosis of obsessive–compulsive disorders. Am. J. Psychotherapy,
XL
(1), 36–51.
Hoogduin, C. A. L., Duivenvoorden, Schaap, C. & Haan, E. de (1989). On the outpatient treatment of obsessive–compulsives: Outcome, prediction of outcome and follow–up. In: P. M. G. Emmelkamp, W. T. A. M. Everaerd, F. W. Kraaimaat & M. J. M. van Son (red.), Fresh perspectives on anxiety disorders. Lisse: Swets & Zeitlinger.
Hoogduin, C. A. L., Haan, E. de, Schaap, C. & Arts, W. (1990). Behaviour therapy in patients with obsessions only. In: H. G. Zapotoczki & T. Wenzel (red.), The Scientific Dialogue. Lisse: Swets & Zeitlinger.
Hoogduin, C. A. L., Haan, E. de, Schaap, C. & Severeijns, R. (1988). Het verband tussen therapeutische relatie en therapieresultaat bij de behandeling van dwangneurose. Gedragstherapie, 21, 247–255.
Hoogduin, C. A. L., Hart, O. van der, Dyck, R. van, Joele, L. J. & Velden, K. van der (1977). De interactionele behandeling van dwangmatig controleren. In: K. van der Velden (red.), Directieve Therapie, 1, Deventer: Van Loghum Slaterus.
Hoogduin, W. A. (1989). Persoonlijke communicatie.
Kirk, J. W. (1983). Behavioral treatment of obsessional–compulsive patients in routine clinical practice. Behav. Res. & Ther ., 21 (1), 57–62.
Kraaimaat, F. W. & Dam–Baggen, J. van (1976). Ontwikkeling van een zelfbeoordelingslijst voor obsessief–compulsief gedrag, Ned. Tijdschr. Psychologie, 31, 201–211.
Lewis, A. (1935). Problems of obsessional illness. Proc. Royal Soc. Med.,
XXIX
, 325–335.
Lietaer, G. (1976). Nederlandstalige revisie van Barret–Lennard’s relationship Inventory voor individueel therapeutische relaties. Psychologica Belgica, 16 (1), 73–94.
Rachman, S. (1976). The modification of obsessions: A new formulation. Behav. Res. & Ther., 14, 437–443.
Rachman, S. (1983). Obstacles to the successful treatment of obsessions. In: E. B. Foa & P. M. G. Emmelkamp (red.), Failure in behavior therapy, pp. 35–57. New York: Wiley.
Rachman, S. & Hodgson, R. J. (1980). Obsessions and compulsions. New Yersey: Prentice Hall.
Rümke, M. C. (1967). Psychiatrie III. Tussen psychose en normaliteit. Amsterdam: Scheltema & Holkema.
Spielberger, C. D., Borsuch, R. L. & Lushene, R. E. (1970).
STAI manual of the state–trait anxiety inventory. Palo Alto: Consulting Psychologists Press.
Velden, K. van der (1991). Persoonlijke mededeling.
Zung, W. W. K. (1965). A self–rating depression scale. Arch. Gen. Psychiatry, 12, 63–70.
