Samenvatting
Een slikfobie is de angst om je tijdens het eten van voedsel te verslikken en te stikken. Dit heeft grote gevolgen voor de voedselinname van patiënten, die bovendien in hun sociale leven ernstige beperkingen ondervinden. Uit casuïstieke mededelingen over de behandeling van de klacht blijkt dat gedragstherapie een rol kan spelen in de behandeling. Die bestaat uit exposure en cognitieve interventies. Ter illustratie van behandelingsmogelijkheden worden in dit artikel drie patiënten gedetailleerd beschreven.
Inleiding
Als iemand bang is om te stikken in voedsel, drank of pillen, kan dit vergaande gevolgen voor zijn leven hebben. Behalve dat hij in angst leeft, vormt het eten van een maaltijd een probleem. Patiënten die lijden aan deze angst, weigeren bepaalde soorten voedsel, willen het eten uitsluitend gepureerd of kauwen er langdurig op. Vaak treedt gewichtsverlies op (Ball & Otto, 1994). Voor veel patiënten heeft de angst te stikken gevolgen voor hun sociale leven. Uit eten gaan met vrienden of familie lukt niet meer. Soms generaliseert de angst te stikken zover, dat patiënten niet meer alleen durven te zijn. Er moet iemand in de buurt zijn om hen te redden wanneer zij zich onverhoopt mochten verslikken. Soms raakt iemand zo gespannen dat hij niet meer kan werken en zich ziek meldt.
Er is geen systematisch onderzoek gedaan naar de etiologie en de prevalentie van de slikfobie. McNally (1994) geeft een overzicht van alle tot dan toe beschreven casuïstiek. Hieruit destilleert hij het volgende beeld: de fobie ontstaat vaak na een nare ervaring, meestal doordat de patiënt zich verslikt. Het is zijn indruk dat vrouwen vaker last hebben van de angst om te stikken dan mannen. De leeftijd waarop de klachten beginnen varieert. Zowel kinderen als ouderen kunnen er last van hebben. Het is niet bekend hoeveel mensen last hebben van deze klacht. Patiënten met een slikfobie ervaren een onaangenaam gevoel in hun keel. Lichamelijke afwijkingen kunnen dit veroorzaken; te denken valt aan een weefselbeschadiging, aan een ontsteking of vernauwing van de slokdarm of aan een vertraagde werking van de schildklier. Ook medicijnen kunnen een onprettig gevoel in de keel teweegbrengen. Het onprettige gevoel op zich verklaart niet het ontstaan van de slikfobie. Pas wanneer de patiënt dit gevoel op catastrofale wijze interpreteert, ontstaat de angst dat het nare gevoel een opmaat is tot stikken. Wanneer de bron van de vervelende gevoelens bekend is, kan dit de patiënt helpen de fobie te overwinnen of kan de bron worden weggenomen. Daarom bevelen diverse auteurs lichamelijk onderzoek aan (Greenberg, Stern, & Weilburg, 1988; Solyom & Sookman, 1980).
In de dsm-iv schaart men de angst om te stikken onder de enkelvoudige fobieën; apa, 1994). Bij de diagnose lijkt het van belang te overwegen of de patiënt aan een sociale fobie lijdt. Een patiënt, beschreven door Solyom en Sookman (1980), was bang om in het openbaar te slikken, omdat hij vreesde dat het slikken een onaangenaam geluid veroorzaakte. De auteurs onderschatten het sociale aspect van de fobie en stelden de patiënt bloot aan een vorm van exposure, waarbij zij het slikgeluid van de patiënt versterkt lieten horen. Dit sterkte patiënt in het idee dat hij veel kabaal maakte. Daarna verscheen hij niet meer.
McNally (1994) wijst op aanvullende differentieel-diagnostische overwegingen. Ook bij een obsessieve-compulsieve stoornis kan iemand problemen met eten hebben. Hierbij is de patiënt niet bang te stikken in het voedsel, maar vreest hij dat een vreemd voorwerp in het eten zit, zoals glas. De patiënt is ervan overtuigd dat eten onveilig is. Er volgen vaak uitvoerige rituelen, waarbij hij het eten bijvoorbeeld op glassplinters controleert. Ook bij anorexia is er angst voor voedsel, maar deze bestaat uit de vrees dat eten leidt tot dik worden. Bovendien leidt anorexia tot groot gewichtsverlies. Het globusgevoel, ofwel het ‘brok in de keel’, is gemakkelijk te onderscheiden van de slikfobie. Door emotionele gebeurtenissen of depressie kan de patiënt het gevoel krijgen dat zijn keel dichtgeknepen is. Over het algemeen zijn deze mensen niet bang om te stikken. Ten slotte is een aantal patiënten overgevoelig voor voorwerpen in hun keel en kokhalzen zij snel. Hoewel dit een slikfobie kan uitlokken, hoeft dit niet het geval te zijn. In dit artikel bespreken we de gedragstherapeutische literatuur over de behandeling van de slikfobie en vullen deze aan met drie gevalsbeschrijvingen uit onze eigen praktijk.
Behandelingen
In de literatuur zijn uitsluitend casuïstieke mededelingen te vinden over de behandeling van de slikfobie. Dat geldt voor de psychotherapeutische en de medicamenteuze behandeling. Dit maakt het moeilijk de waarde van een bepaalde behandeling te bepalen. Weinstein (1987) benadrukt de overgevoeligheid van de keel als etiologische factor en constateert dat ‘het brok in de keel’ dat slikfobici ervaren, eveneens optreedt bij mensen die op het punt staan in huilen uit te barsten. Weinstein meent dat patiënten verbeteren als de therapeut hen aanzet tot huilen. Weinstein lijkt de enige die gecharmeerd is van zijn aanpak (Jenike, Brown, Summergrad, & Schwartz, 1987b). Er zijn serieuzere kandidaten voor de behandeling: medicatie en gedragstherapie.
Er zijn diverse medicamenteuze behandelingen beschreven. De auteurs gebruiken onder andere de volgende medicatie bij hun patiënten: alprazolam, imipramine, phenelzine en tranylcypromine (Brown, Schwartz, Summergrad, & Jenike, 1986; Chatoor, Conley, & Dickson, 1988; Jenike et al., 1987a ,b; Kaplan, 1987; Liebowitz, 1987; McNally, 1994; Rosenthal, 1987).
Gedragstherapeutische interventies richten zich op verschillende aspecten van de slikfobie:
- Patiënten vermijden het eten van bepaald voedsel of pureren hun eten. Exposure is de meest gebruikte interventie voor dit aspect van de slikfobie. Een voorbeeld is de behandeling van McNally (1986). Hij maakte een lijst van voedsel dat de patiënt niet langer durfde te eten (angsthiërarchie) en stimuleerde hem om deze voedingsmiddelen weer te gaan eten (exposure), te beginnen bij de gemakkelijkste onderwerpen van de lijst. Eerst oefende de patiënt in de sessie met de therapeut, later thuis. Ook is het mogelijk om eerst in vitro te oefenen (zie ook: Ball & Otto, 1994; Chorpita, Vitali, & Barlow, 1997; Landy, 1987).
- Patiënten vermijden plaatsen waar wordt gegeten. Kaplan en Evans (1978) behandelden een patiënte die na een overval in een restaurant problemen kreeg met eten. Ook zij gebruikten exposure in oefeningen met een oplopende moeilijkheidsgraad. Als eerste stap stimuleerden zij de patiënte om met vrienden een restaurant te bezoeken zonder te eten. Zij vreesde dat haar vrienden het belachelijk zouden vinden als zij niet at. Kaplan en Evans (1978) gebruikten een gedragsexperiment. Zij vroegen uit te proberen of haar vrienden dit werkelijk belachelijk vonden. Dat was niet het geval. Later bleek dat zij tijdens haar bezoek aan het restaurant het niet had kunnen nalaten om aan iets te knabbelen. Dit vormde een stap om het eten in restaurants verder uit te breiden.
- Patiënten kauwen langdurig hun voedsel alvorens het door te slikken. Om patiënten te ontmoedigen langdurig te kauwen, gebruikten Solyom en Sookman (1980) de zogenaamde aversion relief-therapie. Hierbij kreeg de patiënt een elektrische stroom op de vinger zodra hij het voedsel in de mond nam. De stroom hield op zodra hij het voedsel doorslikte. Het is wonderlijk dat deze aanpak werkte, aangezien dit soort interventies de patiënt over het algemeen meer gespannen maakt. Ball en Otto (1994) gebruikten een variatie van de aversion relief-therapie. Zij vroegen de patiënte zichzelf te knijpen, totdat zij het voedsel doorslikte. Aversieve technieken verdienen zeker geen navolging wanneer andere interventies voorhanden zijn. Dat hetzelfde resultaat ook op een vriendelijker manier bereikt kan worden, blijkt uit de therapie van McNally (1986). Hij gebruikte modeling. Ook zijn patiënt vreesde te stikken als hij minder langdurig zou kauwen. Nadat de therapeut zelf, na aanzienlijk minder kauwen, het voedsel doorslikte, raakte de patiënt ervan overtuigd dat het ‘prematuur’ doorslikken van eten niet zo gevaarlijk was als hij dacht. McNally vroeg hem om tijdens het kauwen te tellen en moedigde hem aan na steeds minder tellen te slikken. Deze aanmoediging was voldoende om de patiënt te bewegen het voedsel sneller door te slikken. Het is opvallend dat modeling werkt, omdat men mag verwachten dat een patiënt in het dagelijks leven genoeg modellen tegenkomt.
- Patiënten ervaren een brok in de keel als gevolg van spanningen. Veel auteurs gebruikten in hun behandeling relaxatietraining. Behalve dat ontspanningstraining de exposure gemakkelijker maakt, richt de training zich op het verminderen van spanningen en daarmee op de vermindering van het brok in de keel als uitlokkende factor (Chatoor et al., 1988; Kaplan & Evans, 1978; Van der Heiden, 2000).
- De patiënt weet niet wat hij moet doen als iets in de keel blijft steken. Kaplan en Evans (1978) besteedden aandacht aan een vaardigheidstraining. Daarbij leerden ze de patiënte hoe ze haar keel kan vrijmaken in geval van verslikken.
- Patiënten worden angstig van onaangename sensaties in de keel. Solyom en Sookman (1980) probeerden hun patiënten te laten wennen aan ongerief in hun keel en daarmee ongevoelig te maken voor deze uitlokkende factor. Zij desensitiseerden patiënten door hen een tongspatel in de mond te duwen. Ook Ball en Otto (1994) gebruikten interoceptive exposure. Zij lieten patiënten wennen aan onaangename gevoelens in de keel door hen te vragen om tijdens het slikken het voedsel halverwege tegen te houden en door hen te vragen snel achter elkaar te slikken. Een volstrekt andere manier om de onaangename sensaties in de keel te beïnvloeden, is de benadering van Van der Heiden (2000). Hij gebruikte een imaginatietechniek. Daarbij liet hij de patiënt het brok in de keel visualiseren en liet hem (in gedachte) het brok weghakken. Daardoor verminderde het onaangename gevoel. Het zal duidelijk zijn dat de laatste methode vriendelijker is voor de patiënt dan de eerder genoemde technieken.
- Patiënten interpreteren de onaangename gevoelens in de keel op catastrofale wijze. Niet iedereen die onprettige sensaties in de keel ervaart, raakt daarvan in paniek. De interpretatie van de sensaties speelt daarbij een rol. Ball en Otto (1994) gebruikten cognitieve therapie (kansinschatting en decatastrofering) om patiënten te overtuigen dat de kans dat zij werkelijk zouden stikken gering was; dat zij veel tijd zouden hebben om hulp in te roepen; en dat een vervelend gevoel in de keel niet onmiddellijk betekent dat zij stikken. Helaas beschreven zij niet precies hoe zij dit aanpakten. Öst (1992) is hierover helderder. Bij zijn patiënte, die bang is te stikken in een vloeistof, constateert hij drie angstopwekkende assumpties, namelijk: een mens kan niet langer dan dertig seconden zonder lucht; het strotklepje (epiglottis) dient constant in de gaten gehouden te worden tijdens het slikken; als iets in de luchtpijp komt, dreigt verstikking. De eerste cognitie daagde Öst uit door patiënte langere tijd haar adem te laten inhouden. Vervolgens stuurde hij haar naar de bibliotheek. Zij moest uitzoeken hoe het strotklepje werkte en hierover uitleg geven aan de therapeut. Om te demonstreren dat de luchtpijp niet gemakkelijk verstopt raakt, rolde Öst een papier tot een cilinder en stopte hier een pen in. Door te blazen of te hoesten kon de patiënte gemakkelijk de pen uit de cilinder verwijderen. Ten slotte kreeg hij haar zover om te proberen met opzet water in de luchtpijp te gieten. Dit lukte haar niet en resulteerde erin dat ze zich liet overtuigen dat inname van vloeistof niet gevaarlijk is.
Ter illustratie van de mogelijkheden tot behandeling zijn hierna drie casussen beschreven van patiënten met slikangst, die allen behandeld werden met (cognitieve-)gedragstherapie.
Saskia: overmatige slijmvorming
Saskia is 24 jaar oud. Ze meldt zich vanwege slikproblemen bij een polikliniek Psychiatrie van een algemeen ziekenhuis. Sinds twee jaar heeft zij de klachten, waarbij zij bang is te stikken tijdens het slikken. Saskia heeft last van overmatige slijmvorming en haar keel voelt vervelend aan. Ze is sterk gepreoccupeerd met de gevoelens in haar keel en vermijdt bepaald voedsel. In de ochtend gaat het eten beter en lukt het haar een boterham te verorberen. Later op de dag lukt dat nauwelijks meer. De rest van de dag eet Saskia vloeibare of fijngestampte maaltijden. Vlees eet ze geheel niet en ze heeft grote moeite met appels, rijst, brood met vezels en boontjes.
Sinds haar twaalfde jaar heeft Saskia diabetes. Door de slikproblemen eet ze onregelmatig. Met kunst- en vliegwerk (onder andere door achteraf bijspuiten) voorkomt ze dat de diabetes uit de hand loopt.
Rond de aanvang van het probleem had Saskia een moeilijke relatie. Haar toenmalige vriend heeft ooit haar keel dichtgeknepen. Daarnaast kwam ze vanwege auto-immuunhepatitis (leverontsteking) in het ziekenhuis terecht. Ze gaf over en had het gevoel dat ze bijkans stikte in haar braaksel. Voordat ze uit het ziekenhuis kwam, beëindigde haar vriend de relatie. Sinds die tijd is zij steeds banger geworden te stikken. Vanwege haar leverproblemen gebruikt ze prednison (7,5 mg dd.) en Imuran® (50 mg dd.).
Saskia werkt als microbiologisch laborante. Op het moment van aanmelding is ze in de ziektewet. Ze woont bij haar ouders thuis, omdat ze wil dat er iemand bij haar is als zij dreigt te stikken. Ze heeft inmiddels een nieuwe relatie, waarover ze tevreden is. Saskia omschrijft zichzelf als een onzeker persoon. In gezelschap houdt ze zich vaak op de achtergrond. Recentelijk is Saskia sterk afgevallen, omdat ze nauwelijks meer at. Ze werd opgenomen op de afdeling interne geneeskunde van een algemeen ziekenhuis. Vlak voor de opname schreef haar huisarts Seroxat® (20 mg dd.) voor. Dat leverde aanvankelijk geen verbetering op. Tijdens de opname kon men geen afwijkingen aan de keel constateren en men stuurde haar naar de psychiater. Hij deed ontspanningsoefeningen met haar. Vanwege het uitblijven van verbetering, stuurde hij haar door voor psychotherapie.
Aanvankelijk gaat de therapeut ervan uit dat de vervelende gevoelens die ze in haar keel ervaart, worden veroorzaakt door spanning. Medisch onderzoek gaf immers geen lichamelijke oorzaak voor de sensaties aan. Tijdens de behandeling ontstaat hierover twijfel, omdat de sensaties grotendeels verdwijnen nadat patiënte op aanraden van haar huisarts stopt met prednison en Imuran®. Dat neemt niet weg dat de ernst van de klachten (een naar gevoel in de keel) in geen verhouding staat tot de dreiging die patiënte hieraan toeschrijft (acute levensbedreiging).
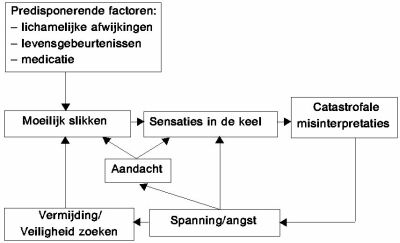
Als Saskia iets voelt in haar keel, denkt ze dat er iets grondig mis is en dat ze zal stikken. Dit wekt angst op, waardoor ze een ‘brok in haar keel’ krijgt. Om zichzelf te beschermen, neemt ze diverse veiligheidsmaatregelen, zoals het eten van gepureerd voedsel en het vermijden van bepaalde etenswaren. Ze zorgt ervoor dat ze nooit alleen is. Deze veiligheidsmaatregelen verhinderen haar te ontdekken dat haar angstige gedachten onjuist zijn en houden daarmee de angst in stand. Het klachtenpatroon van deze en de andere patiënten in dit artikel staat in het schema in figuur 1.
Om het resultaat van de therapie vast te stellen, hebben we meerdere metingen gebruikt. Saskia formuleert vijf ‘kerncognities’:
- Een mens kan vrij gemakkelijk stikken tijdens het eten.
- Door slijm in de keel kun je gemakkelijk stikken.
- Ik kan maar beter niet alleen zijn, anders gaat het mis.
- Als je iets in je keel voelt, is de kans groot dat je stikt.
- Het is niet normaal dat je iets in je keel voelt.
De geloofwaardigheid van deze cognities scoort ze op een schaal van nul (zeer ongeloofwaardig) tot honderd (zeer geloofwaardig). Het gemiddelde van de scores is de maat voor verbetering. Als algemene maat voor psychopathologie nemen we de Symptom Checklist (scl-90). Daarnaast kiezen we twee naturalistische gegevens als norm voor verbetering, te weten: durft Saskia weer zelfstandig thuis te wonen, en: kan zij weer werken?
Behandeling
Gedurende drie maanden en in zes sessies wordt Saskia behandeld met cognitieve therapie, gericht op de angst om te stikken. Daarnaast krijgt zij een assertiviteitstraining, die iets langer doorloopt. Saskia wil graag de volgende dingen bereiken: ze wil rustiger worden; ze wil weer normaal kunnen eten en minder bang zijn tijdens het eten; ze wil weer alleen durven zijn; ze wil een groter gevoel van eigenwaarde krijgen; en ze wil zich beter kunnen uiten.
Allereerst legt de therapeut de principes van cognitieve therapie uit. Saskia noteert voorvallen die haar angstig maken, de irrationele gedachten en een rationeler alternatief. Verder noteert zij de geloofwaardigheid van de gedachten (tabel 1). In de volgende sessies wordt het registratieformulier met haar besproken. Daaruit komen denkbeelden naar voren, die haar angst voeden. Haar voornaamste angst is te stikken wanneer iets in haar keel komt (voedsel, slijm). Patiënte nuanceert niet en denkt dat ook een gedeeltelijke blokkering van de luchttoevoer fataal kan zijn. Ze gaat ervan uit dat het lichaam zich niet zal verzetten tegen een dreigende verstikking. Ze weet niets over de werking van het strotklepje en is bang dat het eten zich opstapelt in de keel en de ademhaling niet door kan gaan. Ten slotte neigt ze tot catastrofale misinterpretaties: ‘Ik voel iets, dus is het mis.’
| Voorval | negatieve gedachten | geloofwaardigheid | positieve gedachten | geloofwaardigheid |
| *in vergelijking met poliklinisch psychiatrische patiënten | ||||
| benauwd voelen | ik krijg te weinig lucht | 80 | ik adem nog steeds | 40 |
| niet durven eten | ik ga stikken | 90 | ik ben nog steeds niet gestikt | 20 |
| bang te moeten overgeven | ik ga stikken | 90 | gelukkig ben ik niet vaak misselijk | 10 |
| moeite met pillen slikken | ze blijven in mijn keel hangen | 70 | ik word er beter van en zal er echt niet in stikken | 10 |
| ik zit bij mijn ouders thuis | ik durf niet alleen te zijn | 70 | ik voel me veilig bij mij ouders | 20 |
Tijdens de registratie blijkt dat Saskia weliswaar alternatieve cognities kan bedenken, maar dat de geloofwaardigheid van de gedachten gering is (tabel 1). Er volgt een aantal gedragsexperimenten. Om te toetsen of een gedeeltelijke blokkering van de luchtweg ernstige problemen oplevert, vraagt de therapeut haar één neusgat dicht te houden. Daarmee reduceert ze de luchttoevoer met vijftig procent. Is het mogelijk om met zo weinig lucht te leven of zal ze het benauwd krijgen en dreigen te stikken? Het blijkt goed mogelijk om door één neusgat te ademen zonder hierdoor in de problemen te komen. Saskia concludeert dat een klein beetje lucht voldoende is om in leven te blijven.
Bij het volgende experiment wordt bekeken of het lichaam alles in het werk stelt om een geblokkeerde ademhaling weer op gang te brengen. Saskia zal proberen gedurende twee minuten haar adem in te houden. Met al haar wilskracht lukt het haar niet om de ademhaling twee minuten te blokkeren. Vervolgens wordt bekeken of het doorslikken van voedsel de ademhaling kan blokkeren. Allereerst legt de therapeut de werking uit van het strotklepje dat de luchtpijp kort afsluit bij het passeren van eten. De therapeut vraagt Saskia om een klein stukje appel te eten en te voelen hoe de ademhaling verloopt. Ze merkt op dat tijdens het slikken de ademhaling even stopt, maar daarna vanzelf verdergaat. Ze hoeft daar geen moeite voor te doen. Saskia zal elk experiment thuis herhalen. Elke sessie volgend op een experiment zal zij vertellen wat zij van het experiment vond en wat het experiment al of niet bewees. Saskia raakt meer en meer overtuigd dat een mens niet zomaar stikt en haar angst zakt. Op eigen initiatief begint ze allerlei voedsel weer tot zich te nemen. Ook meldt ze dat ze haar ademhaling beter onder controle heeft en niet zo snel meer in paniek raakt.
De cognitie ‘Ik voel iets, dus is er iets ernstig mis’ blijft bestaan. Voordat deze cognitie onderwerp van de therapie kan worden, neemt het klachtenpatroon een wending. De huisarts heeft het idee dat de medicatie (prednison en Imuran®) wellicht slijmvorming en irritatie van de keel veroorzaakt. Na het stoppen van deze medicatie verdwijnen de slijmvorming en het vervelende gevoel grotendeels. In zekere zin bleek Saskia gelijk te hebben dat er iets mis was. Dat neemt niet weg dat de dreiging die zij ervoer, in geen verhouding stond tot het gevaar. Hiermee verdwijnt een belangrijke uitlokkende factor van de angst. Dit stimuleert Saskia om haar normale eetpatroon verder op te pakken. Ze is op dat moment nog bang om rijst te eten. De therapeut speelt ‘advocaat van de duivel’. Dit is een techniek uit de cognitieve therapie, waarbij de therapeut de catastrofale gedachten verwoordt en de patiënt stimuleert deze te weerleggen. Daarbij vertelt hij uitvoerig hoe gevaarlijk het eten van rijst kan zijn. Saskia weet hem adequaat van repliek te dienen. Na overleg met de bedrijfsarts heeft Saskia haar werk gedeeltelijk hervat. Verder is ze in haar eigen huis gaan wonen. Na afloop van de behandeling eet ze normaal. Voedsel dat ze voorheen vermeed, zoals rijst en biefstuk, behoort weer tot haar menu. Ook eet ze warme maaltijden. Wanneer ze later opnieuw vervelende gevoelens in de keel krijgt, omdat zij verkouden is, keert de angst niet terug.
Bij follow-up, na drie maanden, zijn de resultaten grotendeels behouden (tabel 2). Twee weken voor de follow-up is Saskia gestopt met de Seroxat®. Hierna werd zij weer angstiger en startte ze opnieuw met deze medicatie. De toename van de klachten op de cognitielijst is geheel toe te schrijven aan het item: ‘Het is niet normaal dat je iets in je keel voelt’.
| voormeting | nameting | follow-up | |
| *in vergelijking met poliklinisch psychiatrische patiënten | |||
| kerncognities (0-100) | 81 | 0 | 12 |
|
scl-90 |
286 (hoog) * | 148 (zeer laag) | 157 (laag) |
| werk | niet | 50% | 100% |
| zelfstandig wonen | niet | 100% | 100% |
Jaditja, of de gevolgen van een tv-programma
Ook Jaditja is 24 als zij zich meldt bij een polikliniek psychiatrie vanwege slikangst. Deze angst bestaat drie jaar. Ze is bang te stikken in vast voedsel en vermijdt het eten van vast voedsel zo veel mogelijk. Eerst at ze alleen gepureerd eten of babyvoeding. De laatste tijd eet ze mondjesmaat weer vast voedsel, maar pas na het consumeren van minstens zes glazen alcohol. Ze heeft het gevoel dat ze daardoor ontspant, waardoor het beter lukt om het eten door te slikken. Bovendien dempt de alcohol haar angst enigszins. ’s Ochtends en ’s middag neemt ze een drinkbaar ontbijt; op goede dagen durft ze daarbij een croissant te eten.
Volgens Jaditja vormde een televisieprogramma de aanleiding voor de klachten. Daarin zag ze een vrouw die zich verslikte en dreigde te stikken. Jaditja maakte een moeilijke periode mee. Ze was pas zelfstandig gaan wonen en dat viel haar zwaar. Elke dag belde ze met haar ouders en ze ging uiteindelijk bij een vriendin wonen. Ze heeft toen een aantal gezinsgesprekken gehad bij een riagg. De slikangst is daar niet behandeld.
Op het moment dat de behandeling begint, woont Jaditja samen met haar vriend in een zelfstandige woning. Ze volgt een opleiding tot vertaler. Voor de behandeling heeft ze een cyste in haar wang laten verwijderden. Ze heeft toen gevraagd om een röntgenfoto van haar keel. Dat daarop geen afwijkingen te zien waren, stelde haar niet gerust. Ze blijft het gevoel houden dat haar keel wordt dichtgeknepen als ze moet eten. De gedachte ‘Ik ga stikken’ maakt haar zo gespannen, dat het gevoel rond de keel erger wordt. Uit angst gebruikt ze verschillende veiligheidsmaatregelen: ze nuttigt overdag slechts drinkbare etenswaren, ze drinkt forse hoeveelheden alcohol voorafgaand aan het avondeten en zorgt ervoor dat ze niet alleen is tijdens het eten.
Behandeling
Jaditja wordt in twaalf zittingen behandeld met exposure en cognitieve therapie. In de behandeling wil ze leren ‘weer gewoon alles te eten, zonder alcohol te hoeven drinken’. Allereerst registreert Jaditja wat ze eet en hoeveel alcohol ze drinkt. De therapeut kiest ervoor om haar eerst te helpen om meer te eten en dit pas daarna zonder alcohol te doen. De tweede stap is het opstellen van een doelenlijst, met als hoogste doel ‘het ideale menu’. Voor Jaditja bestaat dit uit een ontbijt en lunch met volkoren boterhammen en ’s avonds een warme maaltijd met alle soorten voedsel, zoals aardappelpuree, pasta en rijst. Ze maakt twee lijsten: één voor de broodmaaltijd en één voor het warme eten. De week erna belt ze af. Ze bekent dat ze van het huiswerk erg geschrokken is en bang is dat ze de therapie niet aankan. We spreken af om tijdens de exposure kleine stappen te maken. Kleine successen kunnen haar zelfvertrouwen vergroten. Exposure is de derde stap. Het begint met de broodlijst. Volgens de angsthiërarchie oefent Jaditja eerst met croissants en daarna met beschuit. Hoewel het lukt om dagelijks deze etenswaren te eten, neemt de angst toe. Tijdens het eten voelt Jaditja ‘dingetjes’ in haar keel die haar gespannen maken. Als volgende stap start zij met cognitieve therapie. Jaditja krijgt uitleg over het model. Ze herkent de vicieuze cirkel waarin ze gevangen zit. Samen met haar therapeut spoort ze de catastrofale gedachten rond het eten en haar keel op. De belangrijkste zijn:
- Als ik een gespannen gevoel in mijn keel heb en ik ga eten, dan stapelt het doorgeslikte voedsel zich op. Daardoor kan het voedsel de luchtpijp ingaan, waardoor ik stik.
- Als ik een tweede keer slik, nadat ik het voedsel heb doorgeslikt, en ik voel dan nog iets, dan is het er niet goed doorheen en stapelt het voedsel zich op.
Bij het uitdagen van de gedachten vraagt de therapeut haar om informatie op te zoeken rondom slikken. Ze bestudeert de encyclopedie en ze komt tot de conclusie dat het opstapelen van voedsel niet kan. Een klepje zorgt ervoor dat voedsel niet de luchtpijp ingaat, meldt ze. De therapeut speelt de advocaat van de duivel om te zien hoe sterk ze overtuigd is van de nieuwe gedachten. Jaditja legt uit hoe een en ander fysiologisch werkt en geeft voorbeelden uit de praktijk. Daarop zet ze alternatieve gedachten op papier:
- Als je slikt is de luchtpijp dicht, door een klepje. Het voedsel gaat dus door je slokdarm.
- Er kunnen geen ‘dingetjes’ blijven zitten; alles gaat na het doorslikken naar je maag.
- Je kunt je alleen verslikken als je praat en eet tegelijk.
- Als je je verslikt, heb je een hoestreflex. Dat is bij iedereen zo, dus ook bij mij.
Hoewel de gedachten geloofwaardig zijn, vindt ze de sensaties in haar keel onprettig. Ze beseft dat ze aan het nare gevoel in haar keel moet wennen. Misschien trekt het weg, als de spanning minder wordt. Belangrijker is dat ze zich niet erdoor laat weerhouden om te eten. Daarom wordt de exposure verder voortgezet. Jaditja gaat verder met haar doelenlijst. Ze begint met een geroosterde boterham. Als dat lukt, is ze enthousiast. De spanning loopt niet meer op. Zelfs het nare gevoel rond de keel trekt steeds meer weg. De aandacht wordt van de broodmaaltijd naar het warme eten verlegd. Ze oefent met alle soorten warm voedsel. Pas als het haar lukt een bepaalde maaltijd te eten, wordt het aantal glazen alcohol geminderd dat ze voor het eten nuttigt. Achtereenvolgens oefent ze met aardappelpuree met spinazie, gekookte aardappels met vlees en groenten. Bami, macaroni en rijst staan het hoogst in de hiërarchie. De stap om het alcoholgebruik geheel te stoppen, is het moeilijkst. Ze bemerkt hoe drinken voor het eten een gewoonte is geworden. Niet alleen voor haar, maar ook voor haar vriend en haar familie. Ondanks hun opmerkingen blijft Jaditja aan haar doel vasthouden. Ze weet haar vriend mee te krijgen in het verminderen van hun gezamenlijk alcoholgebruik. Na twaalf zittingen heeft ze de hele hiërarchie afgewerkt. Brood eten is gewoon geworden. Warm eten kost in een paar gevallen (met name rijstgerechten) nog moeite, maar ze kan eten zonder alcohol te drinken.
Gedurende de behandeling is de score op de scl-90 gezakt van 165 (laag in vergelijking met poliklinisch psychiatrische patiënten) naar104 (zeer laag). Jaditja vertelt dat de smaak van het eten, die zij ervoer toen zij opnieuw bepaalde etenswaren nuttigde, haar stimuleerde de exposure uit te voeren. Na een jaar gaat het, afgezien van een kleine dip, nog steeds goed met haar. De slikangst is niet teruggekomen.
Deirdre: een handvol pinda’s
Deirdre is vijfendertig jaar, ze is getrouwd en ze heeft twee kinderen. Ze is huisvrouw en verdient bij met thuiswerk. Al vier jaar leeft ze met de angst te stikken in vast voedsel. Door deze angst heeft ze haar eetpatroon aangepast, zodat ze nauwelijks vast voedsel eet. Ze weet precies wanneer de klachten zijn begonnen. Vier jaar geleden kreeg ze een hoestbui, nadat ze net een handvol pinda’s in haar mond had gestopt. Volgens haar versie van het verhaal zijn tientallen pinda’s in haar longen terechtgekomen en zweefde ze, naar eigen zeggen, op het randje van de dood. Het was een dramatische toestand, waarbij haar man haar op de kop gehouden heeft. Ze had nog weken last van haar luchtpijp en longen. Daarna vermeed ze het eten van hard voedsel, ook omdat het pijnlijk was. Het vermijden van voedsel is van kwaad tot erger geworden.
Bij aanmelding bestaat haar voeding voornamelijk uit vloeibaar voedsel. Ze houdt haar eetpatroon goed in de gaten en vult dit aan met energierijke producten en vitaminepreparaten. Deirdre is een vriendelijke en drukke dame, die dramatisch over haar angsten kan vertellen. Naast de angst om de stikken, spelen er relatieproblemen. Deze gaan voornamelijk over de financiële situatie van het gezin. Haar man is buschauffeur en heeft een bescheiden inkomen. De combinatie van twee kinderen, een ruim huis en het bestedingspatroon van Deirdre maakt de financiële ruimte soms krap. Dit is aanleiding tot hoog oplopende ruzies. Na deze ruzies voelt Deirdre zich somber en dat is ook de reden dat ze naar haar huisarts is gegaan voor een verwijzing.
Behandeling
Op moment van aanmelding is de relatie een stuk beter. Ze hebben een aantal goede gesprekken gehad en afspraken gemaakt over de bestedingen. Bovendien gaat Deirdres echtgenoot zich oriënteren op een betere baan binnen het vervoersbedrijf. De belangrijkste klacht van Deirdre is de angst om te stikken in vast voedsel. Na de taxatie en analyse van de klachten wordt een behandelplan opgesteld. De behandeling zal bestaan uit cognitieve therapie, waarbij Deirdre zal leren om naast haar angstwekkende gedachten positieve gedachten te ontwikkelen. Daarnaast zal door exposure in vivo met responspreventie geoefend worden om op normale wijze vast voedsel te eten. De doelstelling van de therapie is duidelijk: Deirdre wil weer gewoon, gezellig pinda’s en chips kunnen eten.
De eerste stap in de behandeling is de registratie van het eetpatroon en het daarbij behorende gedrag. Uit de registraties blijkt dat boterhammen (zonder korstjes) met jam het enige vaste voedsel is wat Deirdre nog eet. Verder drinkt ze al haar eten in de vorm van vla, drinkyoghurts en (fris)dranken. Ook wordt duidelijk dat ze allerlei ‘veiligheidsgedrag’ vertoont, vooral bij het brood eten. Als ze het niet vertrouwt, rent ze regelmatig naar de keuken om iets uit te spugen of ze gaat haar mond spoelen, zodat er niets gevaarlijks achterblijft. Ook drinkt ze aanzienlijke hoeveelheden water bij elk voedsel, zodat het goed blijft doorstromen.
De volgende stap in de behandeling is het registreren en uitdagen van alle catastrofale gedachten die ze heeft. Haar belangrijkste gedachten zijn:
- Als je iets hards eet, dan kan het in je luchtpijp schieten en dan stik je.
- Het is me al een keer overkomen. Ik loop continu gevaar.
- Zonder hulp was ik er toen geweest.
Het uitdagen van de gedachten kost haar weinig moeite. Ze heeft er plezier in om dingen uit te zoeken, bijvoorbeeld over de anatomie van de slokdarm of om bij andere mensen na te vragen hoe vaak zij zich verslikken en wat er dan gebeurt. Ook besteden zij en de therapeut uitgebreid aandacht aan de gebeurtenis met de pinda’s, vier jaar geleden. Uiteindelijk formuleren zij een alternatieve gedachte: Het eten van vast voedsel leidt niet automatisch tot verslikken en verslikken leidt niet onmiddellijk tot de dood.
Naast het uitdagen van de gedachten begint Deirdre met het opstellen van een angsthiërarchie. Hierin scoort zij het eten van verschillende soorten voedsel op angst. Zoals te verwachten valt, staan de pinda’s boven in de hiërarchie. Nadat de hiërarchie is opgesteld, krijgt ze de eerste exposure in vivo-opdrachten mee. Deze opdrachten hebben betrekking op situaties bij het brood eten. Bijvoorbeeld: brood eten zonder water drinken (40 procent angst), brood met de korstjes eten (60 procent angst) en brood met pindakaas eten (60 procent angst). Zo soepel als het uitdagen van de gedachten ging, zo moeizaam verlopen de exposureopdrachten. Voor Deirdre is het uitvoeren van de opdrachten een hele toestand, omdat ze telkens naar de keuken vlucht om het brood uit te spugen en haar mond te spoelen. Haar echtgenoot reageert hier geïrriteerd op. Afgesproken wordt dat Deirdre op vaste tijdstippen oefent, als haar echtgenoot er niet is. Desondanks blijft het moeizaam gaan, aangezien ze erg snel angstig en paniekerig wordt. Het lukt Deirdre niet om haar veiligheidsgedrag (naar de keuken rennen om te spugen en te spoelen) op te geven.
De therapeut besluit uiteindelijk samen thuis met Deirdre te oefenen. De therapeut komt thuis oefenen op tijdstippen dat de kinderen op school zijn. Opnieuw wordt begonnen met het brood eten. De therapeut kan direct zien hoe geroutineerd haar vluchten is. Na de eerste hap schiet zij als een schicht langs hem heen naar de keuken om haar mond te spoelen. Deirdre en de therapeut maken duidelijke afspraken over het vluchten en vervolgens oefent Deirdre met de therapeut op de stoel voor de deur. Deirdre springt eerst nog op of rent heen en weer, maar uiteindelijk lukte haar het om te blijven zitten tijdens het eten. Nadat de eerste stap is gezet, groeit het zelfvertrouwen. Deirdre oefent met steeds moeilijker broodbeleg: kaas, boterhamworst en uiteindelijk pindakaas. Soms sprint zij nog onverwachte naar de keuken, maar dit blijft steeds vaker achterwege. De volgende stap is het warme eten, waarbij aardappels het gemakkelijkst zijn en vlees – voornamelijk ‘draadjesvlees’ – het moeilijkst. Wanneer de therapeut thuis arriveert, heeft Deirdre gekookt en kan ze oefenen met het eten. De aanwezigheid van de therapeut maakt dat Deirdre zich veilig voelt. Daarom gaat de therapeut na verloop van tijd in een andere kamer zitten en uiteindelijk een rondje buiten lopen. Als dit goed verloopt, wordt overgestapt naar een gewone poliklinische behandeling. In totaal zijn er zeven thuisbehandelingen geweest.
Na achttien zittingen sluit Deirdre de behandeling succesvol af. De behandeling heeft uit verschillende fasen bestaan. Tijdens de thuisbehandeling raakt de behandeling in een stroomversnelling. Haar zelfvertrouwen groeit sterk en Deirdre is in staat minder paniekerig te reageren, waardoor thuis geen dramatische toestanden ontstaan. Ze is in staat om het meeste warme voedsel weer samen met man en kinderen te eten. Voedsel als gebakken rijst geeft nog veel problemen, maar de gewone ‘Hollandse pot’ kan ze zonder grote problemen eten. Als uiteindelijke triomf heeft ze pinda’s gegeten. Ze heeft er lang op moeten kauwen, maar kon ze opeten zonder iets uit te spugen.
In tabel 3 zijn de scores op de metingen van Deirdre te zien. Het is duidelijk dat ze sterk is verbeterd en dat er tijdens de follow-up na drie maanden geen terugval is. Bij de nameting scoort ze nog wel hoog op de depressielijst. Hierbij speelde mee dat de conflicten in de relatie op dat moment weer opspelen. Bij de follow-up is ze ook op de depressieve stemming verbeterd.
| voormeting | nameting | follow-up | |
| *in vergelijking met poliklinisch psychiatrische patiënten | |||
|
scl-90 totaal |
185 (beneden gemiddeld)* | 122 (zeer laag) | 124 (zeer laag) |
|
scl-90 angst |
27 (gemiddeld) | 13 (zeer laag) | 14 (zeer laag) |
|
bdi |
18 | 14 | 5 |
Beschouwing
De verleiding is groot om op basis van casuïstiek een behandelprotocol te formuleren. Maar we moeten constateren dat er op dit moment geen gecontroleerd onderzoek is naar de behandeling van de slikfobie. Het lijkt ons onverstandig om het volgende flinterdun onderbouwde protocol te lanceren. Er is behoefte aan meer onderzoek, zodat patiënten op een gefundeerde manier behandeld kunnen worden. Tot die tijd moeten therapeuten zich behelpen met casuïstische mededelingen en kan men slechts hopen dat de gepresenteerde aanpak ook bij andere patiënten werkt. Uit de literatuur en uit de gepresenteerde gevallen blijkt dat gedragstherapie mogelijkheden biedt voor de behandeling van mensen die bang zijn te slikken. Ook successen van cognitieve-gedragstherapie bij aanverwante stoornissen, zoals paniek, dwang en onbegrepen lichamelijke klachten, stemmen voorzichtig optimistisch.
Het doel van de behandeling is duidelijk: de patiënt moet opnieuw leren op normale wijze te eten. Het is de vraag hoe de therapeut hem kan motiveren om dit te doen. De patiënt denkt immers dat zijn veiligheid afhangt van het vermijden van voedsel. Er zijn verschillende mogelijkheden om een patiënt te motiveren om het gevreesde gedrag toch te vertonen:
- Psycho-educatie kan beginnen met uitleg over de vicieuze cirkels waarin een patiënt is terechtgekomen (figuur 1). Het zal niet moeilijk zijn te begrijpen dat de huidige manier van omgaan met de klachten ellende oplevert. Dat is de reden waarom een patiënt in behandeling is gekomen. Hij zal geen moeite hebben om te snappen dat de omgekeerde weg (weer gaan eten) betere mogelijkheden biedt. Dat neemt niet weg dat de patiënt bang kan zijn deze weg te bewandelen. Daarnaast is uitleg over de fysiologie van het slikken van belang. Twee van de drie beschreven patiënten hebben geen flauw idee over de lichamelijke aspecten van het slikken. Zij weten bijvoorbeeld niet af van het bestaan van het strotklepje. Bij de behandeling van hypochondrie lijkt uitleg goed te helpen (Fava, Grandi, Rafanelli, Fabbri, & Cazzaro, 2000). Verder hielp uitleg over de consequenties van haar alcoholgebruik de tweede patiënte om zich te realiseren dat ze aan andere oplossingen moest werken.
- Cognitieve therapie kan patiënten helpen in te zien dat de gevreesde uitkomsten van het slikken minder waarschijnlijk zijn dan zij oorspronkelijk dachten. Experimenten kunnen de geloofwaardigheid van alternatieve gedachten vergroten. Bij de eerste patiënte was het niet nodig om haar aan te moedigen weer gewoon te eten. De cognitieve therapie had haar reeds overtuigd dat eten geen kwaad kon.
- Exposure en responspreventie: bij exposure begint de patiënt stapsgewijs op normale wijze te eten. Het maken van kleine stappen hielp de tweede patiënte over de drempel heen om gevreesde etenswaren te eten. Responspreventie is gericht op het achterwege laten van veiligheidsmaatregelen, zoals het spoelen van de mond, het nuttigen van alcohol. De therapeut behandelde de derde patiënt een paar sessies thuis. Er is weinig literatuur over de vergelijking tussen reguliere poliklinische behandeling en (therapeutondersteunde) thuisbehandeling. Voor angststoornissen is dit terug te vinden in Emmelkamp, Bouman en Scholing (1995). Het is niet duidelijk of het voordelen heeft om de patiënt thuis te behandelen. Het schaarse onderzoek laat geen verschil zien. Bij onze patiënte leek het erop dat de thuisbehandeling de therapie over een dood punt hielp.
De vervelende gevoelens in de keel, die aan de basis liggen van de slikangst, kunnen een lichamelijke oorzaak hebben. Bij de eerste patiënte leek het erop dat de medicatie die zij gebruikte, een belangrijke rol speelde in het ontstaan van de nare gevoelens. Voordat zij bij de psycholoog kwam, was zij in het ziekenhuis uitvoerig onderzocht op lichamelijke oorzaken van de slikklachten. Niets werd gevonden en dan ligt de conclusie voor de hand om te denken dat de slikklachten uitsluitend psychisch van aard zijn. Soms blijven patiënten achterdochtig en vragen zij zich af of er voldoende onderzoek gepleegd is. Soms twijfelt ook de therapeut. Dat is niet ten onrechte. Niet alle aandoeningen zijn in een vroeg stadium te diagnosticeren. Ook zijn niet alle lichamelijke klachten te verklaren. Uit een onderzoek van Speckens blijkt dat dit percentage kan oplopen tot 50 procent (Speckens, Van Hemert, Spinhoven, Hawton, Bolk, & Rooymans, 1995). De afwezigheid van een somatische verklaring betekent niet automatisch dat klachten een psychische oorsprong hebben.
Is er een bepaalde gedragslijn die een niet-medicus kan volgen bij een patiënt met lichamelijke klachten? Het volgende zou zinvol kunnen zijn:
- Ga na of een patiënt naar redelijkheid medisch onderzocht is; raadpleeg hierover een arts.
- Afwezigheid van medisch te constateren afwijkingen betekent niet dat de klachten automatisch van psychische aard zijn. Probeer positieve aanwijzingen te vinden voor psychische mechanismen. Bij de eerste patiënte was duidelijk dat zij, ongeacht de oorzaak van de keelklachten, deze catastrofaal interpreteerde waardoor zij een fobie ontwikkelde. Kijk naar de gevolgen van de lichamelijke klacht op het functioneren van de patiënt op psychisch en sociaal terrein. Richt de behandeling op het verminderen van die gevolgen (Speckens & Van Rood, 1996).
- Stel een duidelijk hypothese op over het verband tussen de gevonden psychische mechanismen en de lichamelijke klachten. Bij genoemde patiënte ging de therapeut er aanvankelijk van uit dat de keelklachten de lichamelijke uiting van spanning waren. Het is bekend dat spanning een brok in de keel kan veroorzaken. Omgekeerd zou een spanningsreducerende behandeling tot vermindering van keelklachten moeten leiden.
- Wanneer een patiënt onvoldoende verbetert, is het verstandig de hypothese ter discussie te stellen en opnieuw te overwegen of de patiënt medisch onderzocht moet worden.
Met dank aan Walter Arts en Hetty Vromen voor hun commentaar.
Summary
Choking phobia is the fear to choke and suffocate while eating. This endangers the food-intake of patients and negatively affects their social life. A number of cases are described in the literature. Behavioural therapy provides good possibilities for treatment. Intervention techniques, such as exposure and cognitive therapy are used. As an illustration of treatment possibilities, the cases of three patients are described in detail in this article.
Referenties
apa, American Psychiatric Association (1994). dsm-iv, Diagnostic and Statistical Manual of Mental Disorders (fourth edition). Washington dc: apa.
Ball, S.G., & Otto, M.W. (1994). Cognitive-behavioral treatment of choking phobia: 3 case studies. Psychotherapy and Psychosomatics, 62, 207-211.
Brown, S.R., Schwartz, J.M., Summergrad, P., & Jenike, M.A. (1986). Globus hystericus syndrome responsive to antidepressants. American Journal of Psychiatry, 143(7), 917-918.
Chatoor, I., Conley, C., & Dickson, L. (1988). Food refusal after an incident of choking: a posttraumatic eating disorder. Journal of the American Academy of child and adolescent pschiatry, 27, 105-110.
Chorpita, B.F., Vitali, A.E., & Barlow, D.H. (1997). Behavioral treatment of choking phobia in an adolescent: an experimental analysis. Journal of behaviour therapy and experimental psychiatry, 28(4), 307-315.
Emmelkamp, P.M.G., Bouman, T.K., & Scholing, H.A. (1995). Angst, fobieën en dwang. Deventer: Van Loghum Slaterus.
Greenberg, D.B., Stern, T.A., & Weilburg, J.B. (1988.). The fear of choking: three successfully treated cases. Psychosomatics, 29(1), 126-129.
Fava, G.A., Grandi, S., Rafanelli, C., Fabbri, S., & Cazzaro, M. (2000). Explanatory Therapy in Hypochondrias. Journal of clinical psychiatry, 61(4), 317-322.
Heiden, C. van der (2000). Symptoomtransformatie bij functionele slikproblemen: een gevalsbeschrijving. Directieve Therapie, 20(4), 313-316.
Jenike, M.A., Brown, S.R., Summergrad, P., & Schwartz, J.M. (1987a). Letter to the editor. American journal of Psychiatry, 144(3), 391.
Jenike, M.A., Brown, S.R., Summergrad, P., & Schwartz, J.M. (1987b). Letter to the editor, American Journal of Psychiatry. 144(4), 529.
Kaplan, P.R., & Evans, I.M. (1978). A case of functional dysphagia treated on the model of fear. Journal of behaviour therapy and experimental psychiatry, 9, 71-72.
Kaplan, R.M. (1987). Letter to the editor. American Journal of Psychiatry, 144(4), 528-529.
Landy, G. (1987) Fear of choking and food refusal. Journal of the American Academy of child and adolescent psychiatry, 27, 514-515
Liebowitz, M.R. (1987). Globus hystericus and panic attacks. American journal of psychiatry, 144(3), 390-391.
McNally, R.J. (1986). Behavioral treatment of a choking phobia. Journal of behaviour therapy and experimental psychiatry, 17(3), 185-188.
McNally, R.J. (1994). Choking Phobia: a review of the literature. Comprehensive Psychiatry, 35(1), 83-89.
Öst. L.G. (1992). Cognitive therapy in a case of choking phobia. Behavioural Psychotherapy, 20, 79-84.
Rosenthal, S.H. (1987). Letter to the editor. American journal of psychiatry, 144(4), 529.
Solyom, L., & Sookman, D. (1980). Fear of choking and its treatment. Canadian journal of psychiatry, 25(1), 30-34.
Speckens, A.E.M., Hemert, A.M. van, Spinhoven, Ph., Hawton, K.E., Bolk, J.H., & Rooymans H.G.M. (1995). Cognitive behavioural therapy for medically unexplained symptoms: a randomised controlled trail. British Medical Journal, 311, 1328-1332.
Speckens, A.E.M., & Rood, Y.R. van (1996). De behandeling van onverklaarde lichamelijke klachten, Directieve Therapie, 16, 341-349.
Weinstein, F. (1987) Letter to the editor, American journal of psychiatry, 144(4), 529.
