DT-17-3-175.pdf 667.88 KB 789 downloads
Netwerkbenadering van ‘somatiseren’ bij BPS-patiënten ...Samenvatting
In dit artikel wordt het proces van chronisch somatiseren bij patiënten met een borderline persoonlijkheidsstoornis beschreven. Het somatiseren wordt verondersteld een scharnierfunctie te vervullen in het verwarrende hechtingsgedrag dat patiënten met deze stoornis vertonen. Daarmee wordt de therapeutische relatie ondermijnd. Er wordt een netwerkbenadering van dit interactionele probleem gepresenteerd waarin psycho–educatie, steunende en directieve interventies elkaar aanvullen. Het doel is samenwerking te bereiken zodat behandeling van zowel de
BPS als de As–I–stoornissen mogelijk wordt.
Inleiding
Amerikaans onderzoek in een ‘primary care setting’ toont aan dat ongeveer 10% van de patiënten met een somatisatiestoornis volgens de
DSM–III–R ook lijdt aan een borderline persoonlijkheidsstoornis (
BPS) (
Rost et al., 1992). Dat is een klein deel van de gehele comorbiditeit van persoonlijkheidsstoornissen bij de somatisatiestoornis.
De somatisatiestoornis behoort niet exclusief bij een bepaalde persoonlijkheidsstoornis. Wel wordt gesteld dat voor de manier waarop deze patiënten begeleid moeten worden, oog voor de persoonlijkheidsstoornis van belang is (
Rost et al., 1992;
Stern et al., 1993).
De auteur van dit artikel is weinig literatuur bekend die betrekking heeft op interactionele aspecten van de begeleiding en behandeling van patiënten met onverklaarde lichamelijke klachten bij een
BPS. Daarom is vooral geput uit ‘persoonlijke ervaringen’. Het cybernetische verklaringsmodel voor het ‘verwarrend hechtingsgedrag’ dat patiënten met een
BPS vertonen (
Melges & Swartz, 1989;
America & Teer, 1994) is aangepast. Dat valt te lezen in de paragraaf ‘de klinische praktijk’. Het aangepaste verklaringsmodel is een probeersel dat ongetwijfeld aanpassing behoeft. Dat geldt ook voor de voorstellen in de paragraaf ‘aspecten van de begeleiding’. Een ieder die de behandelliteratuur over het onderwerp kent of ideeën heeft over de begeleiding van deze patiënten wordt uitgenodigd te reageren.
Enkele theoretische overwegingen
Uitgaande van het gegeven dat klinische psychiatrische stoornissen en persoonlijkheidsstoornissen gelijktijdig aanwezig kunnen zijn en dat de gelijktijdige aanwezigheid bijzondere problemen met zich mee kan brengen voor de samenwerking tussen hulpverlener en patiënt stellen Van den Brink en Van der Velden dat de therapeut ‘de persoonlijkheid van de patiënt’ moet zien mee te krijgen in de behandeling (
Van den Brink & Van der Velden, 1994). Er is evenwel weinig literatuur over hoe dit dan zou moeten.
Waar wel veel aandacht naar uitgaat is de kunde van het snel en betrouwbaar classificeren volgens de moderne diagnostische systemen zoals de
DSM. Want dat is zo eenvoudig niet.
De kunstmatigheid van het begrenzen komt bij de somatoforme stoornissen sterk naar voren. Het samen optreden van zowel stemmings– als angststoornissen volgens
DSM–III–R naast de somatisatiestoornis is in onderzoek aangetoond (
Liskow et al., 1986;
Orenstein, 1989; Bass & Murphy, 1991). Verder lijkt de somatisatiestoornis op een persoonlijkheidsstoornis. ‘Het duurzame patroon van gedragingen’ begint op jonge leeftijd, handhaaft zich gedurende vele jaren en leidt tot tekortkomingen in het sociaal en beroepsmatig functioneren. Er lijkt dan ook geen As–I–stoornis te zijn waarbij zo vaak persoonlijkheidsstoornissen voorkomen (
Stern et al., 1993). Het is echter onwaarschijnlijk dat de patiënt lijdt aan allerhande verschillende psychische stoornissen, elk met een eigen oorzaak en pathogenese.
Dit betekent niet meteen dat die
DSM zonder waarde is. Het is een redelijk betrouwbare classificatiemethode, die betere internationale communicatie mogelijk maakt en onderzoek stimuleert (
Van Tilburg, 1994). Ook voor de genoemde somatisatiestoornis is dit aangetoond (
Guze, 1975). Er wordt evenwel op gewezen dat de aandacht voor het betrouwbaar classificeren ten koste kan gaan van het zicht op psycho–pathologische fenomenen die aan de classificatie een mindere bijdrage leveren maar die van belang zijn in de klinische praktijk (Berrios & Chen, 1993;
Van Tilburg, 1994). In dit licht, dus als een aanvulling op de
DSM, kunnen de in dit artikel gebruikte procesdefinitie van somatiseren en het cybernetische verklaringsmodel van de
BPS worden gezien.
Somatisatie kan dan omschreven worden als het uitdrukken van persoonlijke en sociale problemen in de vorm van lichamelijke klachten en het zoeken naar medische hulp (
Kleinman & Kleinman, 1985). Andere definities lijken hierop (
Barsky & Klerman, 1983;
Bridges & Goldberg, 1985;
Lipowski, 1987). Typisch voor het proces is een overdreven aandacht voor lichamelijke klachten terwijl psychische en sociale problemen onderbelicht blijven. De lichamelijke klachten passen dan ook niet bij de bevindingen van de arts.
Daarmee komt de ander in beeld: de arts, de familie, de naasten. De ander biedt hulp. Dat is vooral moeilijk wanneer het proces van het somatiseren gepaard gaat met verwarrend hechtingsgedrag. In
DSM–termen: in het geval van een somatoforme stoornis bij een patiënt met een
BPS.
Het begrip ‘verwarrend hechtingsgedrag’ verwijst naar een interactionele definitie van de
BPS (
Melges & Swartz, 1989;
America & Teer, 1994). Centraal staat het probleem van de afstandsregulatie. Als de relatie losser wordt, ontstaat verlatingsangst en als de relatie vaster wordt, ontstaat de angst gedomineerd te worden. Hoe de relatie ook verandert, in de richting van een hechtere of een lossere band, de borderline patiënt wil de trend wijzigen. In cybernetische termen: de patiënt krijgt voortdurend negatieve feedback. De patiënt voelt zich veelal het slachtoffer van anderen die verondersteld worden macht te hebben om te domineren of te verlaten.
Wanneer een derde persoon in het spel wordt betrokken, wordt gesproken van ‘triangulatie’. De patiënt wordt de kans geboden afstand ten opzichte van beide anderen te reguleren. Voordat de op gang gekomen interactie met de ene persoon escaleert, wendt de patiënt zich tot de andere persoon.
Bij ‘somatiseren in het kader van verwarrend hechtingsgedrag’ heeft het somatiseren een scharnierfunctie in de wisselingen in de afstand en nabijheid ten opzichte van diverse anderen. Het feit dat over lichamelijke klachten gesproken wordt in plaats van over de behoefte aan meer afstand, of over meer nabijheid, betekent een ‘vertaalslag’. De posities van de leden van het netwerk zullen wisselen naargelang de onbegrepen lichamelijke klachten. Verantwoordelijkheden worden in wisselende mate overgenomen en steun wordt in wisselende mate verleend. Hoewel er sterke aanwijzingen kunnen zijn voor een verband tussen de symptomen en psychologische factoren is het vaak erg moeilijk deze relatie aannemelijk te maken. De klachten worden als lichamelijk beleefd, een patiënt voelt zich snel aangevallen en een verband tussen symptomen en psychische factoren zou een breuk betekenen met de manier waarop aan de klachten betekenis gegeven wordt in de familie. De lichamelijke klachten worden beschouwd als het domein van de arts.
De klinische praktijk
Op verschillende manieren kan door naasten gereageerd worden op somatisatie. Vaak ziet men dat naarmate de lichamelijke klachten bij de patiënt toenemen, deze meer steun van naasten ondervindt. Daarbij wordt de patiënt niet langer in staat geacht al zijn verantwoordelijkheden te kunnen nakomen. Deze verantwoordelijkheden worden dus overgenomen door anderen. Het gevolg van deze veranderingen is veelal dat de lichamelijke klachten verminderen, waarna de patiënt geacht wordt het te kunnen redden zonder steun. De verantwoordelijkheden komen opnieuw op zijn schouders te liggen. Na verloop van tijd, als de last weer te zwaar wordt, herhaalt dit interactiepatroon zich (schema 1
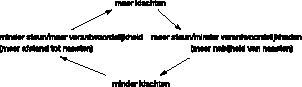
1
Somatisatie-scenario.
).
Bij een patiënt die lijdt aan chronisch ‘somatiseren’ in het kader van verwarrend hechtingsgedrag bij
BPS, ontspoort het beschreven somatisatie–scenario gemakkelijk. Dat gebeurt als de patiënt in de ban komt van de angst om overheerst dan wel verlaten te worden. Daarbij nemen de lichamelijke klachten toe.
De klinische ervaring is dat de patiënt de toename van de klachten anders verklaart. In geval van een te grote nabijheid in de dyade zal de patiënt in het bestaan van de klachten het teken zien van onbegrip van de naaste. Die doet weliswaar zijn best maar ‘begrijpt niet wat de patiënt nodig heeft’. Een variant hiervan is dat de naaste verondersteld wordt dat begrip wel te hebben maar moedwillig voorkomt dat de patiënt de juiste behandeling voor zijn ziekte krijgt. Voor de naaste betekent dit dat de ongerustheid over de klachten gepaard gaat aan verwarring. De patiënt schept een psychische afstand. De beide cognities kunnen vanuit een ander perspectief beschouwd worden als verschillende ‘onbewust’ gehanteerde strategieën om meer afstand te krijgen. Deze strategieën kunnen ingezet worden al naar gelang de situatie erom vraagt. Overigens heeft de patiënt in zekere zin gelijk, de naaste begrijpt vaak inderdaad niet dat in geval van ‘klachtentoename in de nabijheid’ afstand gewenst is (schema 2

2
Escalatie–scenario in de dyade.
).
Bij een te grote afstand in de dyade worden de klachten door de patiënt (‘onbewust’) aangewend om zich te verzekeren van meer nabijheid. Een zieke met onbegrepen klachten heeft recht op begrip. Het verzoek om steun (‘ik heb je nodig’, ‘ik ben verdrietig’, ‘help me’) kan eventueel een dwingend karakter krijgen: ‘hoe kun je me zo laten zitten’, ‘red me’. Zo wordt de druk opgevoerd. Terwijl de patiënt zich verzekert van meer steun wordt de meer existentiële keus die iemand heeft om een vriendschap of een relatie een andere inhoud te geven (of te verbreken) ontkend.
Duidelijk is dat in het bovenbeschreven scenario, waarin achtereenvolgens de angst om overheerst en de angst om verlaten te worden centraal stond, een groot incasseringsvermogen van de naaste wordt gevraagd. Meestal begrijpt deze persoon uit ervaring dat de patiënt kwetsbaar is en dat verdere escalatie dreigt. Rustig gedrag kan de angsten doen verbleken. Het gaat echter mis als de naaste al te strijdvaardig of boos reageert op ‘het misplaatste verzoek’ of ‘het onterechte verwijt’. De patiënt zal in dat gedrag het onbegrip of de slechte bedoelingen van de naaste zien. De angsten om overheerst of verlaten te worden volgen elkaar dan in een steeds hoger tempo op, waarbij de patiënt steeds meer lichamelijke klachten krijgt (schema 3
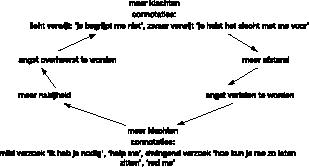
3
Escalatie–scenario in de dyade.
).
Casus 1
A. is een 30–jarige alleenstaande vrouw met reeds lang bestaande, onverklaarde lichamelijke klachten en automutilatief gedrag bij een
BPS. In het weekend wordt ze door de dienstdoende huisarts ingestuurd wegens hevige hoofdpijn. Via de eerste hulp belandt ze op de afdeling neurologie. Uitgebreid lichamelijk onderzoek en hulponderzoek toont geen lichamelijke ziekte aan die de klachten kan verklaren. Omdat patiënte een wanhopige indruk maakt en zich in de polsen krast, wordt de psychiater in consult geroepen. Hij krijgt van patiënte het volgende verhaal te horen. Tot zo’n twee maanden geleden ging het redelijk goed met haar. Zij had een baantje van twintig uur per week als verkoopster en zij had een lat–relatie: ‘Samenwonen loopt steeds, door te hooggestemde verwachtingen van haar zijde, uit op een relatiebreuk’, zo heeft ze geleerd in een eerdere behandeling bij de Riagg. In periodes waarin de hoofdpijnklachten te veel opspelen trekt ze enkele dagen in bij haar ouders. Ze wordt dan vertroeteld. Als de klachten minder worden merkt ze al snel dat ze zich beklemd gaat voelen. Ze zoekt dan haar eigen woning weer op. Zo’n twee maanden geleden is dit patroon doorbroken. Haar partner raakt zijn tijdelijke baan kwijt. Als haar lichamelijke klachten weer toenemen en zij voornemens is enkele dagen bij haar ouders te gaan logeren stelt hij: ‘Waarom een beroep doen op je ouders als ik je ook kan helpen?’. Hij trekt bij haar in. Dan gaat het bergafwaarts met patiënte. Haar partner poogt haar te steunen terwijl de lichamelijke klachten steeds meer toenemen. De huisarts ziet niets in een verwijzing naar het ziekenhuis. Met dat haar partner zijn frustratie niet meer kan verbergen kan patiënte haar klachten niet meer verdragen. In het weekend wordt de hulp van de dienstdoende huisarts ingeroepen, waarna verwijzing volgt.
Triangulatie
Waneer het somatisatie–scenario door verwarrend hechtingsgedrag in het kader van een
BPS doldraait, kan door middel van triangulatie een relatief stabiele driehoeksrelatie ontstaan; ‘relatief stabiel’ omdat instabiele dyadische relaties blijven bestaan (schema 4
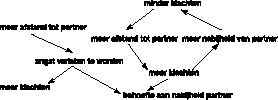
4
Triangulatie-scenario.
).
In schema 3 is het escalatie–scenario weergegeven. De angst om verlaten te worden zowel als de angst om overheerst te worden kan leiden tot de behoefte aan een andere partner die steun kan bieden en verantwoordelijkheden kan overnemen.
In het escalatie–scenario in dyadisch verband zijn twee fases waarin een derde partij zijn intrede kan doen. Als de angst
verlaten te worden zich uitdrukt in meer lichamelijke klachten wordt het verzoek dat erachter schuilgaat soms niet herkend (of ingewilligd) door de naaste. De patiënt, teruggeworpen op zichzelf, kan het vertrouwen in de naaste opzeggen. Ook kan de naaste genoeg krijgen van ‘de zoveelste aanklacht’ en de relatie (voor een kortere of langere periode) verbreken.
Wanneer de angst
overheerst te worden leidt tot meer klachten en de behoefte aan afstand vertaald wordt in verwijten van onbegrip of slechte bedoelingen, kan op een vergelijkbare manier een breuk in de relatie ontstaan. Op een dergelijk moment is voor de patiënt een nieuwe partner gewenst. Eenzaam en lijdend is hij ontvankelijk voor degene die medelijden toont. Het tonen van medelijden houdt dan in dat de potentiële nieuwe partner instapt in het somatisatie–scenario zoals weergegeven in schema 1. De klinische ervaring is dat de patiënt vaak tijdens de geleidelijke escalatie (escalatie–scenario in de dyade als weergegeven in schema 2) de blik al op andere personen gericht heeft. Veelal blijkt de nieuwe partner een oude partner te zijn, waarvan bekend is dat hij begrijpt wat de patiënt bedoelt. Zo kan een aantal partners elkaar met een zekere regelmaat afwisselen. In dat geval kan van triangulatie gesproken worden. In de relatief stabiele driehoeksrelatie blijven instabiele dyadische relaties bestaan. Het somatisatie–scenario loopt steeds weer uit op het escalatie–scenario waarna een (eerder afgehaakte) partner aanhaakt.
Verder kan een speciale vorm van triangulatie beschreven worden die staat naast triangulatie zoals hierboven weergegeven: het shopping–scenario. Bij een chronisch somatiserende persoon met verwarrend hechtingsgedrag in het kader van een
BPS kan de speurtocht naar ‘de ideale dokter’ beginnen. Zolang ‘de ideale dokter’ niet ideaal blijkt te zijn heeft hij veel te bieden. De arts blijft dan een passant. De ongenoegens kunnen op deze passant geprojecteerd worden. De relatie met de naaste kan stabiel blijven in de zoektocht met het duidelijke doel: de diagnose en de behandeling. De hoop op genezing wordt zo levend gehouden. De teleurstelling na consultatie kan gedeeld worden. Het kortdurend idealiseren voorafgaand aan de consultatie en het eventueel langdurig verguizen na afloop van de consultatie geven veel gespreksstof. Daarbij wordt vermeden dat problemen die in de dyade spelen opgelost worden. De wat oppervlakkige aandacht voor de vluchtig aanwezige derde partij maakt dit mogelijk.
Casus 2
De huisarts van de 22–jarige Alexa W. maakt een geïrriteerde indruk als hij de polikliniek–psychiater belt. Hij heeft net een knallende ruzie achter de rug met de moeder van Alexa. Zij eist wegens de aanhoudende buikpijnklachten van haar dochter een onmiddellijke verwijzing naar de gynaecoloog. De huisarts voelt daar echter niets voor. Hij is Alexa al tegemoetgekomen met een ‘laatste verwijzing’ naar de internist. De consultatie heeft ‘uiteraard’ niets opgeleverd. ‘Gefeliciteerd, u bent gezond, wat zou u denken van een verwijzing naar een psychiater’, zijn de laatste woorden van de internist tegen Alexa geweest. Onze zegsman is het daar eigenlijk wel mee eens. Het grillige klachtenpatroon wijst op chronisch somatiseren. Bovendien lijdt patiënte aan een
BPS. De periodes waarin de frustratie over het invaliderende beloop van de onverklaarde lichamelijke klachten opspeelt worden gekenmerkt door automutileren, driftbuien en relatiebreuken.
Tot op heden heeft patiënte, gesteund door haar moeder, verschillende artsen en ook alternatieve therapeuten bezocht. De hulpverleners, zonder dat ze het van elkaar weten, spreken elkaar nogal eens tegen. ‘Dit draagt niet bij aan het levensgeluk van patiënte.’ De collega denkt erover patiënte te verwijzen naar de polikliniek psychiatrie.
Aspecten van begeleiding
Om het chronisch somatiseren in het kader van het verwarrend hechtingsgedrag in goede banen te leiden, wordt uitgegaan van een netwerkbenadering waarbij met oog voor afstand en nabijheid, met behulp van het onderscheiden van ‘begeleiden en behandelen’, met psycho–educatie en met directieve interventies gepoogd wordt het escalatie–scenario en het shopping–scenario te voorkomen. Geprobeerd wordt om triangulaire afstandsregulatie, waarin het chronisch somatiseren een scharnierfunctie vervult, geleidelijk te vervangen door het oplossen van de problemen in de dyade. Gezien het psychosomatisch karakter van de problematiek en gezien de behandelmogelijkheden (zie verder) ligt het voor de hand dat een psychiater mee behandelt. ‘Korte lijnen’ met andere medici zoals huisarts en somatisch specialist en een duidelijke taakverdeling (somatisch–psychiatrisch), kan triangulatie waarbij artsen betrokken zijn voorkomen.
1. Oog voor afstand en nabijheid. Bij een patiënt zal gemakkelijk de angst ontstaan dat een te hulp geroepen arts de ernst van de lichamelijke klachten in twijfel trekt. In cybernetische termen, volgens het model van Melges en Swartz, betekent dit een te grote nabijheid waarbij de dominante angst is: de angst om overheerst te worden door een gezondheidsverklaring.
Daarbij zijn de naasten vaak gewend geraakt aan de positie van ‘steun en toeverlaat’. Ook voor een partner kan de bemoeienis van de arts bedreigend zijn. Vooral in tijden van crisis in de relatie zal de partner het verwijt krijgen ‘het niet te begrijpen’. De angst verstoten te worden door de patiënt en ingewisseld te worden voor de expert die zijn intrede doet, kan zo versterkt worden.
De hulpverlener kan proberen dit nadeel in zijn voordeel te laten werken. Als expert kan hij het (weliswaar onbegrepen) lichamelijke karakter van de klachten erkennen (
Van der Post, 1989). Daarbij zal de hulpverlener duidelijk moeten maken dat hij wel enige hulp kan bieden, maar dat die in het licht van de grote en al lang aanwezige problemen slechts zeer beperkt zal zijn. Het met familieleden en naasten gezamenlijk bespreken van de unieke positie van de partner van de patiënt in de context van de ‘tot wanhoop leidende onbegrepen lichamelijke klachten’ van de patiënt, betekent dat de behandelaar zich verbindt met beide partijen. Ontdekt kan worden hoe groot de inzet is van de naaste om de patiënt te helpen met het zoeken naar een gepaste behandeling voor de lichamelijke klachten, met het verwerken van de teleurstelling nadat de behandeling (wederom) geen verlichting van de klachten heeft gegeven, met het samen doorstaan van het gemis aan erkenning bij hernieuwde consultatie: ‘Gefeliciteerd, op mijn gebied bent u gezond!’, of met het overnemen van verantwoordelijkheden van de patiënt op momenten dat de uitputting groot was. Zo komt de hulpverlener in beeld zonder angst voor ‘een gezondheidsverklaring’ bij de patiënt of angst voor ‘het verlies van de exclusieve positie’ bij de naaste.
Verder zal de arts alert moeten zijn op emotionele reacties die wijzen op verwarrend hechtingsgedrag bij zichzelf. De arts die het gevoel krijgt een slechte dokter te zijn als de patiënt niet snel van de onbegrepen lichamelijke klachten verlost wordt, is kwetsbaar. Relativering is dan terecht. Andersom dient de arts zich te profileren (begeleidingsaanbod) als het gevoel ontstaat dat ‘toch niets helpt’. Ten slotte: rivaliteit tussen artsen onderling kan door verwarrend hechtingsgedrag vergroot worden. Ook dat kan triangulatie in de hand werken.
Bespreking casus 1
Op de afdeling neurologie en daarna op de polikliniek psychiatrie hebben enkele ‘systeemgesprekken’ plaatsgevonden. Mevrouw A., haar partner en haar ouders zijn daarbij aanwezig geweest. In het eerste gesprek op de afdeling neurologie uit de partner zijn frustratie. De teleurstelling is groot, vooral nu geen neurologische ziekte is vastgesteld. Hij denkt dat mevrouw A. beter af is zonder hem. De gezondheidsverklaring van de neuroloog heeft ertoe geleid dat hij zich verantwoordelijk voelde voor de toename van de klachten van A. Haar verwijten van ‘onbegrip’ aan hem wijzen ook in die richting. Op navraag van de consulent–psychiater vertellen de ouders dat het vaker gebeurd is dat ernstige hoofdpijnklachten van A. leidden tot machteloosheidsgevoelens en geruzie. Soms is dat de voorbode van een relatiebreuk geweest. De geschiedenis dreigt zich te herhalen. Dat inzicht helpt. De partner van A. voelt zich gesteund, vooral nu de ouders van A. vertellen ook vaak het gevoel te hebben gehad het niet goed te kunnen doen. Gezegd wordt dat het van belang is dat hij uitrust. A. gaat enkele dagen logeren bij haar ouders. Op korte termijn wordt een nieuw familieberaad gehouden.
In het volgende gesprek gaat het een stuk beter met A. Het is duidelijk geworden dat patiënte haar partner niet voor het hoofd wilde stoten door in de ziekteperiode wel de hulp van haar ouders en niet zíjn hulp te accepteren. De partner van zijn kant toonde zich een doorzetter. Hij heeft zijn betrokkenheid getoond en heeft niet zomaar opgegeven.
Aan de hand van een anamnese van eerdere vriendschappen en relaties van mevrouw A. en met de recente gebeurtenissen vers in het geheugen worden het somatisatie–scenario en het escalatie–scenario ‘ontdekt’. A. besluit in periodes waarin ze niet meer voor zichzelf kan zorgen gebruik te blijven maken van het hulpaanbod van haar ouders. De partner van A. zal in de gaten houden of de hulp die hij biedt (bij toename van de hoofdpijn van A.) wel het benodigde resultaat heeft en verder wordt de partner van A. ter overweging gegeven om tijdig wat meer afstand te nemen als hij zich machteloos gaat voelen.
De huisarts besluit, na overleg met de consulent–psychiater, om het terughoudende beleid inzake verwijzing naar somatische specialisten van mevrouw A. uit te leggen in de waarneemgroep.
2. Begeleiding en behandeling in netwerkverband. In de begeleidingsfase wordt onderzocht of er behandeld kan worden. Om te behandelen is het noodzakelijk dat in netwerkverband geaccepteerd wordt dat het om ‘onbegrepen lichamelijke klachten’ gaat. Het gevolg hiervan is dat de agenda van het begeleidingscontact uit verschillende onderdelen bestaat.
Ten eerste zal er plaats ingeruimd moeten worden voor de lichamelijke klachten zelf. In overleg met de patiënt en zijn naasten kan de behoefte aan herhaalde aandacht voor lichamelijke klachten, lichamelijk onderzoek, bloedonderzoek, hulponderzoek en eventuele verwijzing gepeild worden. Op basis van enerzijds de ziektegeschiedenis en de klachten en anderzijds de bezorgdheid van de patiënt, kan uitgelegd worden welke actie gepast is. Daarbij hoort ook psychiatrische begeleiding. Want: aan de orde zal moeten komen wat aandacht voor de lichamelijke klachten (bijvoorbeeld bij verwijzing, of invasief onderzoek) op kan leveren in verhouding tot de prijs die betaald moet worden. Dat is het tweede doel van de begeleiding. Hooggestemde verwachtingen kunnen gevolgd worden door teleurstellingen. Zo kan het belang van een gerichte vraag voorafgaand aan verder onderzoek, of verwijzing gemotiveerd worden. Bovendien: verwijzingen en verder onderzoek dienen een begin en een eind te hebben (zie ook
Bass & Benjamin, 1993). De tevoren aangekondigde teleurstelling kan dan besproken worden.
Ten slotte kan tijdens de begeleiding over de behandeling gesproken worden. ‘Behandeling’ verwijst naar een door de hulpverleners geïndiceerd geachte therapie waarvan een patiënt kan verwachten ‘beter’ te worden. Het voorschrijven van psychotrope medicatie is vaak een onderdeel van de behandeling van ‘comorbide’ As–I–stoornissen. Opmerkelijk en ook gunstig is dat vergelijkbare psychologische behandelingen zoals cognitieve therapie, en farmacologische behandelingen, worden beschreven zowel voor patiënten met een
BPS (
Teunisse, 1990;
Coccaro & Kavoussi, 1991;
Linehan et al., 1991;
Beck, 1990) als voor chronisch somatiserende patiënten (Sharpe et al., 1992;
Feinmann, 1985). Het valt buiten het bestek van dit artikel om op deze behandelingen verder in te gaan.
Op deze wijze wordt de begeleiding geleidelijk geïntensiveerd. Met respect voor de onbegrepen lichamelijke klachten kan het begeleidingscontact een proeftuin worden voor farmacologische of psychologische behandeling.
Bespreking 1 casus 2
De verwijzing van Alexa W. naar de polikliniek psychiatrie is onvoldoende voorbereid. Het verwijzen van de huisarts wordt vooral bepaald door zijn machteloosheid. Bovendien is patiënte niet gemotiveerd voor deze verwijzing. De centrale angst bij de familieleden is overheerst te worden door een gezondheidsverklaring. Dat betekent een breuk met de manier waarop in de familie betekenis gegeven wordt aan de klachten. Met de eis van de verwijzing naar een gynaecoloog worden huisarts en internist ‘in één beweging’ op afstand gezet. Door de psychiater van de polikliniek wordt in eerste instantie met de huisarts besproken dat zijn gevoelens van machteloosheid samen met de claim van patiënte en haar moeder op verwijzing naar een gynaecoloog geleid heeft tot irritatie. Het gevaar van een nieuwe ‘mislukte verwijzing’ wordt benadrukt. De huisarts wordt aangeraden om de ‘gezondheidsverklaring’ af te zwakken. Daarmee wordt het gevaar van een verdere escalatie en het gevaar van het shopping–scenario verkleind. Door te praten over ‘onbegrepen lichamelijke klachten’ krijgt de huisarts de mogelijkheid om een aantal gesprekken te hebben met de patiënte en haar moeder. Daarin heeft hij het begeleidingsvoorstel gedaan. Het gegeven dat aan patiënten met een
BPS soms medicijnen worden voorgeschreven, is voor patiënte en haar moeder een belangrijke aanleiding om in te stemmen met de verwijzing van de huisarts naar de polikliniek psychiatrie.
3. Van psycho–educatie en positieve etikettering tot het oplossen van de problemen in de dyade. Het is belangrijk dat de naasten en de patiënt uitleg krijgen over het interactionele gedrag dat vertoond wordt in het normale somatisatie–scenario, het escalatie–scenario, het triangulatie–scenario en het shopping–scenario. Deze uitleg dient op respectvolle, niet veroordelende wijze te worden gegeven. Vanuit het cybernetische verklaringsmodel kunnen begrijpelijke en positieve motieven voor het gedrag benadrukt worden. Zo tonen hooggestemde verwachtingen dat de moed nog niet opgegeven is. Maar het is ook begrijpelijk dat een patiënt nieuwe artsen met een zekere scepsis tegemoettreedt. Gezond wantrouwen helpt om te grote verwachtingen ten aanzien van een aanstaande genezing te temperen. Het gedrag wordt positief geëtiketteerd. De interventie kan versterkt worden door een opdracht: ‘blijf wantrouwen’. Ook kan begrepen worden waarom relaties door patiënten met onbegrepen lichamelijke klachten verbroken worden. Soms zullen ze anderen willen beschermen tegen de uitputting, soms verbreken ze hun relatie omdat de angst dat de ander dat zal doen te groot wordt, soms zal de betrokkenheid van de naasten beklemmend zijn.
Op deze wijze kan er verband worden gelegd tussen enerzijds de teleurstelling en de wanhoop die het gevolg zijn van het lijden aan de onbegrepen lichamelijke klachten en anderzijds het verwarrend hechtingsgedrag. De kunst is het gesprek op gang te brengen tussen de patiënt en diens naasten over hoe de patiënt gesteund kan worden met zijn ‘onbegrepen lichamelijke klachten’. Geleidelijk komt op deze wijze de positie van de partner meer in beeld. Wat wordt door de patiënt aan de partner gevraagd? Gelooft de partner erin dat wat gevraagd wordt, helpt? Een veel voorkomend dilemma voor de naaste is, dat hij of zij het gevoel heeft de wanhopige patiënt te moeten steunen terwijl het onmogelijke verwacht wordt, namelijk zorgen voor uitzicht op behandeling van de lichamelijke klachten waar experts de behandeling niet voor mogelijk houden. In tegenstelling tot de patiënt zelf onderscheidt de naaste de ‘mission impossible’ van de begrijpelijke vraag naar steun en begrip van de patiënt. Er kan door leden van het netwerk voor gekozen worden de patiënt te steunen in zijn teleurstelling over het onbegrepene van de lichamelijke klachten, terwijl de verdere zoektocht naar nieuwe hulpverleners gestaakt wordt. Het belang van de intieme band tussen de naasten en de patiënt wordt benadrukt, terwijl de destructieve angel onder de loep genomen wordt. Zo blijft de dokter een redelijk veilige gesprekspartner. Het triangulatie–scenario en het shopping–scenario kunnen voorkomen worden.
Geleidelijk kan in de loop van de begeleiding op een andere manier aandacht gegeven worden aan het wel en wee van de naasten. Het gaat daarbij om de belangen en wensen van de naasten zelf. Er kan gesproken worden over wat het leuke is aan het bieden van steun. Voor sommigen is het steunen een tweede natuur. Zo vervult de patiënt met zijn zwakte een wens van de naaste. Vervolgens kan de vraag gesteld worden of er ook iemand is die de naaste zelf kan steunen. Uiteindelijk kan het helpen van anderen ook vermoeiend zijn. Waar vindt de naaste zijn afleiding en zijn er, behalve het steunen, ook andere activiteiten die hem of haar bekoren? Houdt de naaste die vol als de roep om steun groter wordt? Ook kan het voorkomen dat de naaste behalve de zorg voor de betrokken patiënt ook andere zorgverantwoordelijkheden heeft. Soms zal een keuze gemaakt moeten worden. ‘Het grote hart’ of de ‘onzelfzuchtigheid’ kunnen geroemd worden terwijl de dilemma’s worden aangestipt. De naaste wordt gestimuleerd om uit de anonimiteit te treden.
De behoefte aan steun die de patiënt heeft, komt in een ander licht te staan. Het is voor een patiënt vaak beangstigend te merken dat de geboden hulp tot uitputting bij de naaste leidt. Schuld– en schaamtegevoelens kunnen naar voren komen. Herinneringen aan het verloop van vroegere vriendschappen kan oude schuld– en schaamtegevoelens oprakelen. In een dergelijke situatie is uitleg van de hulpverlener nodig. De patiënt kan niet verantwoordelijk worden gesteld voor het steunen door de naaste. De naaste kan laten zien dat de geschiedenis zich niet hoeft te herhalen door tijdig minder steun te bieden. De patiënt kan laten zien dat de geschiedenis zich niet hoeft te herhalen door op zo’n moment de teleurstelling niet te vertalen in een relatiebreuk. Beide partijen kunnen betrokken blijven als steunende en psycho–educatieve interventies wisselend gericht worden op de partner en de patiënt. Over de wensen van zowel de patiënt als de naaste wordt gesproken. Triangulaire afstandsregulatie wordt vervangen door het oplossen van de problemen in de dyade.
Bespreking 2 casus 2
Op de polikliniek psychiatrie wordt Alexa W. in verband met het opspelen van gevoelens van achterdocht in spannende tijden een lage dosis pimozide (orap) voorgeschreven. In de gesprekken vertellen Alexa en haar moeder hoe ontevreden ze zijn over de zeer verschillende adviezen van de diverse hulpverleners. Nadat deze adviezen in kaart zijn gebracht wordt de waardering uitgesproken voor de onophoudelijke pogingen van patiënte en haar moeder om uitzicht te krijgen op genezing. Naar voren komt dat een nieuwe verwijzing naar een somatisch specialist waarschijnlijk zal leiden tot een nieuw tegendraads advies. Vanuit deze invalshoek wordt het shopping–scenario besproken. Moeder en patiënte komen erachter hoezeer de zoektocht naar genezing de relatie is gaan beheersen. Voor die tijd hebben ze vaak plezier gehad in gewone dingen zoals winkelen of een bioscoopje pakken. Maar er zijn ook veel ruzies geweest. De moeder heeft vaak het gevoel gehad het niet goed te kunnen doen, ‘hoeveel zorg ze ook aan haar dochter besteedde’. Alexa heeft vaak het gevoel gehad dat ze met haar klachten haar moeder te veel belastte. Soms is ze in relaties gevlucht. Moeder voelde zich dan vaak ‘afgedankt’. Terwijl het belang van een goede band tussen moeder en dochter benadrukt wordt, wordt gesproken over het wederzijdse gevoel niet gewaardeerd te worden door de ander. Het is duidelijk geworden hoe vaak moeder zich groot gehouden heeft, terwijl ze eigenlijk zelf gesteund had willen worden. Haar moeite om hulp voor zichzelf te vragen blijkt samen te hangen met de zorgende positie die ze zelf gehad heeft tegenover haar chronisch zieke moeder. De moeder van Alexa voelt zich erkend en Alexa voelt zich minder schuldig over de hulp die moeder biedt. Afgesproken wordt dat moeder op gezette tijden haar dochter zal vragen waarmee en hoe ze geholpen wil worden. Daarna zal moeder bepalen welke rol ze voor zichzelf weggelegd ziet. Alexa zal pogen haar teleurstelling te verbijten als moeder niet dat biedt wat zij wenst. Daarnaast spreken ze af weer leuke dingen te gaan doen.
Summary
Dealing with somatisation in patients with borderline personality disorders
Chronic somatisation in patients with borderline personality disorders is described. Somatisation is a hinge–joint in the confusing oscillations of attachment of
BPD. This undermines the therapeutic relationship. The author presents a system approach of this interactional problem in which psycho–educational, supportive and directive techniques are supplementary. The aim is to get a working alliance so that treatment of both borderline traits and behaviours as well as Axis–I disorders of frequent occurrence is possible.
Referenties
America, H.P., & Teer, W. (1994). Verwarrend hechtingsgedrag bij borderline–persoonlijkheidsstoornissen: een netwerkbenadering.
Tijdschrift voor Psychiatrie, 36, 427–438.
American Psychiatric Association (
APA) (1987).
Diagnostic and statistical manual of mental disorders, third edition revised. Washington DC:
APA.
American Psychiatric Association (
APA) (1994).
Diagnostic and statistical manual of mental disorders, fourth edition. Washington DC:
APA.
Barrios, G.E., & Chen, E.Y. (1993). Recognizing psychiatric symptoms: Relevance to the diagnostic process.
British Journal of Psychatry, 163, 308–314.
Barsky, A.J., & Klerman, G.L. (1983). Overview: hypochondriasis, bodily complaints and somatic styles.
American Journal of Psychosomatic Research, 140, 203–205.
Bass, C., & Benjamin, S. (1993). The management of chronic somatisation.
British Journal of Psychiatry 162, 472.
Bass, C., & Murphey, M. (1991). Somatization disorder in a British teaching hospital.
British Journal of Clinical Practice, 45, 237–244.
Beck, A.T. (1990).
Cognitive therapy of personality disorders. New York: Guilford Press.
Bridges, K., & Goldberg, D.P. (1985). Somatic presentation of
DSM III psychotic disorders in primary care.
Journal of Psychosomatic Research, 33, 671–680.
Brink, W. van den, & Velden, K. van der (1995). Persoonlijkheidsstoornissen. In
Handboek Psychopathologie deel I. Houten/Zaventem: Bohn Stafleu Van Loghum.
Coccaro, E.F., & Kavoussi, R.J. (1991). Biological pharmacological aspects of borderline personality disorder.
Hospital and Community Psychiatry, 42, 1029–1033.
Feinmann (1985). Painrelief by antidepressants: Possible modes of action.
Pain, 23, 1–8.
Guze, S.B. (1975). The validity and significance of hysteria (Briquet’s syndrome).
American Journal of Psychiatry, 132, 138–141.
Kleinman, A., & Kleinman, J. (1985). Somatization: The interconnections in Chinese society among culture, depressive experiences and the meaning of pain. In
Culture and repression. Berkeley: University of California Press.
Linehan, M.M., et al. (1991). Cognitive behavioral treatment of chronically parasuicidal borderline patients.
Archives of General Psychiatry, 48, 1060–1065.
Lipowski, Z.J. (1987). Somatization: Medicine’s unsolved problem.
Psychosomatics, 28, 294–297.
Liskow, B., et al. (1986). Is Briquet’s syndrome a heterogenerous disorder?
American Journal of Psychiatry, 143, 626–629.
Melges, F.T., & Swartz, M.S. (1989). Oscillations of attachment in borderline personality disorder.
American Journal of Psychiatry, 146, 1115–1127.
Orenstein, H. (1989). Briquet’s syndrome in association with depression and pain: a reconceptualisation of Briquet’s syndrome.
American Journal of Psychiatry, 146, 334–338.
Post, L. van der (1989).
Strijd rond onbegrepen lichamelijke klachten. Lezing
RINO.
Rost, K.M., et al. (1992). The comorbidity of
DSM–III–R personality disorders in somatisation disorder.
General Hospital Psychiatry, 14, 322–327.
Sharp, M., et al. (1992). The psychological treatment of patients with functional somatic symptoms: a practical guide.
Journal of Psychosomatic Research, 36, 515–529.
Stern, J., et al. (1993). Personality disorders in patients with somatisation disorder. A controlled study.
British Journal of Psychiatry, 163, 785–790.
Teunisse, R.J. (1990). Het verloop op lange termijn van de borderline persoonlijkheidsstoornis.
Tijdschrift voor psychiatrie, 32, 473–485.
Tilburg, W. van (1994). Diagnostische classificaties en instrumenten op het terrein van de psychopathologie, sociaal functioneren en de determinanten: ‘Dichtung oder Wahrheit?’.
Tijdschrift voor Psychiatrie, 36, themanummer sociale psychiatrie, 3–10.
