DT-16-4-341.pdf 624.06 KB 870 downloads
De behandeling van onverklaarde lichamelijke klachten ...Samenvatting
Het doel van onderhavig artikel is het bespreken van een cognitief gedragstherapeutisch behandelmodel voor onverklaarde lichamelijke klachten. Het uitgangspunt van het model zijn de klachten zelf. Geïnventariseerd wordt wat de patiënt denkt dat er aan de hand is, wat hij of zij er aan denkt te kunnen doen en wat de gevolgen van deze ideeën zijn. Daarna wordt uitgelegd dat de gevolgen de klachten in stand kun nen houden of verergeren. Het doel van de behandeling is het doorbreken van de vicieuze cirkel tussen de klachten en de gevolgen. Dit gebeurt door de ideeën van de patiënt over wat er aan de hand is en wat hij of zij eraan kan doen te onderzoeken.
Wat zijn onverklaarde lichamelijke klachten?
Huisartsen en specialisten komen in hun praktijk veel patiënten tegen met klachten die, ook na een zorgvuldig lichamelijk onderzoek, niet verklaard kunnen worden uit een bekende ziekte. Dit worden onverklaarde klachten genoemd.
Schattingen over het voorkomen van onverklaarde lichamelijke klachten verschillen. Zij maken waarschijnlijk het grootste deel uit van de klachten waarmee patiënten naar de huisarts gaan. Maar ook op de polikliniek van de internist, neuroloog, huidarts, vrouwen– en kinderarts komen veel patiënten met atypische lichamelijke klachten. In een onderzoek, dat werd uitgevoerd op de polikliniek Algemene Interne Geneeskunde van het Academisch Ziekenhuis Leiden, werd bijvoorbeeld vastgesteld dat bij 52 procent van de patiënten geen lichamelijke verklaring gevonden kon worden voor hun klachten (Van Hemert e.a., 1993).
Enkele misverstanden over onverklaarde lichamelijke klachten
Voor een goed begrip moeten drie veel voorkomende misverstanden over onverklaarde lichamelijke klachten uit de weg geruimd worden.
- Het ontbreken van een lichamelijke verklaring wil niet zeggen dat de klachten niet bestaan of ingebeeld zijn. Behandelaars en mensen in de omgeving van de patiënt kunnen atypische klachten soms afdoen met de mededeling dat het ’maar psychisch’ is. Klachten zonder lichamelijke verklaring zijn echter net zo reëel als verklaarde klachten.
- Klachten die lichamelijk (nog) niet verklaard kunnen worden, zijn niet per definitie ‘psychisch’. Net zoals bij een lichamelijke diagnose kan men pas concluderen dat klachten veroorzaakt worden door psychische factoren als er daarvoor aanwijzingen zijn. Onverklaarde klachten zijn dus niet dezelfde als psychische klachten!
- Wanneer iemand psychische problemen heeft, wil dat nog niet zeggen dat de klachten door deze problemen worden veroorzaakt. Psychische factoren kùnnen een rol spelen bij het ontstaan van lichamelijke klachten. Ze kunnen echter net zo goed een gevolg zijn van de lichamelijke klachten. Bovendien kunnen psychische en lichamelijke problemen tegelijkertijd bestaan, zonder dat zij iets met elkaar te maken hebben.
Enkele voorbeelden van onverklaarde lichamelijke klachten
Vermoeidheid
Veel mensen hebben zo nu en dan last van vermoeidheid. Als je het erg druk hebt, en enige nachten korter slaapt dan normaal, zul je je waarschijnlijk vermoeid voelen. Of je voelt je na een griep nog even niet ‘de oude’ en wordt sneller moe van bezigheden die je voor die tijd gemakkelijk afgingen.
Als vermoeidheid echter langer duurt en iemand belemmert in zijn dagelijkse activiteiten, kan hij of zij zich hierover ongerust gaan maken. Bij moeheidsklachten die langer dan zes maanden bestaan, en waarvoor bij lichamelijk onderzoek geen verklaring wordt gevonden, wordt de diagnose ‘chronisch vermoeidheidssyndroom’ gesteld. Dit wordt ook wel myalgische encephalomyelitis (ME) genoemd. Patiënten met chronisch–vermoeidheidssyndroom voelen zich lichamelijk moe en zwak. Daarnaast hebben ze vaak moeite zich te concentreren of helder te denken. Andere klachten die kunnen voorkomen zijn slecht slapen, keelpijn, hoofdpijn, spierpijn, koortsgevoel of zwellingen van de gewrichten en de lymfeklieren.
De oorzaak van het chronisch vermoeidheidssyndroom is nog onbekend. Bij de mogelijke verklaringen worden nogal eens infectieziekten genoemd. Onderzoek van het afweerapparaat heeft tot nu toe echter geen duidelijke resultaten opgeleverd. Ook wordt wel eens gedacht dat het om afwijkingen in de spieren gaat, maar bij patiënten met chronische vermoeidheid blijken de spieren normaal te functioneren.
Schattingen van het voorkomen van chronisch–vermoeidheidssyndroom, lopen uiteen van 0,1–1 procent in de algemene bevolking. Vooral vrouwen in de leeftijd van twintig tot vijftig jaar lijden aan het ziektebeeld.
Buikklachten
Buikklachten zijn vaak reden om naar een dokter te gaan. Klachten van de spijsvertering kunnen variëren van slikklachten, zuurbranden, boeren, misselijkheid, braken, rommelingen, opgezet gevoel in de buik, buikpijn, pijn aan de anus en winderigheid, tot klachten over de ontlasting, zoals diarree en verstopping. Klachten van het spijsverteringskanaal waarvoor geen lichamelijke verklaring kan worden gevonden worden ‘spastisch colon’ genoemd. Een andere naam die hiervoor gebruikt wordt is Irritable Bowel Syndrome (IBS).
Er zijn verschillende verklaringen gezocht voor het bestaan van onverklaarde buikklachten. Sommige onderzoekers denken dat de klachten een gevolg zijn van een tekort aan vezels in de voeding. Anderen denken dat de klachten worden veroorzaakt door een stoornis in de beweeglijkheid van de darmen. Nog een verklaring gaat over de gevoeligheid van de darmen: patiënten met atypische buikklachten zouden bij de normale uitrekking van de dikke darm pijn hebben. Ten slotte zijn er onderzoekers die denken dat de klachten veroorzaakt worden doordat de bekkenbodemspieren niet goed werken en dat daardoor de ontlasting moeilijker verloopt. Al deze verklaringen zijn echter nooit duidelijk door onderzoek bevestigd.
Bij 40 tot 85 procent van alle klachten van het maagdarmkanaal wordt geen lichamelijke oorzaak gevonden. Men is het erover eens dat spastisch colon een van de meest voorkomende ziektebeelden is bij patiënten die worden verwezen naar poliklinieken interne geneeskunde en maagdarmziekten.
Gewrichtsklachten
Vrijwel iedereen heeft wel eens last van pijn in de gewrichten. Dit kan veroorzaakt worden door griep, overbelasting van spieren of door langdurig in een verkeerde houding zitten. In het algemeen zal niemand zich daar ongerust over maken, maar wanneer de pijn en stijfheid lang aanhouden kun je ermee naar de huisarts gaan. Gewrichtsklachten waarvoor geen lichamelijke oorzaak gevonden kan worden, worden soms gediagnostiseerd als ‘fibromyalgie’, dat letterlijk ‘pijn in het bindweefsel en spieren’ betekent. Klachten die bij fibromyalgie kunnen voorkomen zijn op veel plaatsen voorkomende pijn, stijfheid en vermoeidheid.
Niemand weet precies wat fibromyalgie veroorzaakt. De spieren worden hard en gespannen en blijven dat ook lang. Als spieren ook ‘snachts niet ontspannen, blijft er ‘smorgens een stijf pijnlijk gevoel over. Doordat slapen moeilijker wordt, word je ook moe. Op deze manier kan er een vicieuze cirkel ontstaan.
Fibromyalgie komt waarschijnlijk bij circa 1 procent van de volwassen bevolking voor. De aandoening komt vaker bij vrouwen dan bij mannen voor. De meeste mensen zijn tussen de 25 en 40 jaar oud als de ziekte begint.
Pijn op de borst
Pijn op de borst kan als klacht voorkomen bij hart– en vaatziekten. Als de hartspier tijdens lichamelijke inspanning te weinig bloed krijgt, kan dat leiden tot pijn op de borst. Maar pijn op de borst kan ook voorkomen zonder dat er tekenen zijn van hart– en vaatziekten. Wanneer er geen lichamelijke oorzaak gevonden kan worden, spreekt men van atypische pijn op de borst. Bij pijn op de borst kunnen veel andere klachten aanwezig zijn, zoals kortademigheid in rust en bij inspanning, duizeligheid, tintelingen in armen en benen, hartkloppingen en zweten. Andere ziektebeelden die op dit syndroom kunnen lijken zijn hyperventilatiesyndroom of inspanningssyndroom.
Iets meer dan de helft van de patiënten op een polikliniek hartziekten heeft pijn op de borst of hartkloppingen zonder dat er hart– en vaatziekten vastgesteld kunnen worden. Ook op poliklinieken interne geneeskunde, maagdarmziekten, eerste–hulpafdelingen en hartbewakingsafdelingen worden deze klachten vaak gezien.
Wat zijn de gevolgen van klachten?
De oorzaak van de klachten is in bovenstaande gevallen niet duidelijk, maar dit hoeft niet te betekenen dat er niets aan de klachten te doen is. Voordat een mogelijke behandeling wordt besproken, wordt eerst aandacht besteed aan de gevolgen van de klachten.
In het algemeen roepen lichamelijke klachten bij diegenen die eraan lijden gedachten op. Patiënten vragen zich af wat er aan de hand zou kunnen zijn, en bedenken vervolgens wat ze er zelf aan kunnen doen. Dit soort gedachten leidt er meestal toe dat men op een effectieve manier op de klachten reageert. In sommige gevallen kunnen ze er echter ook toe leiden dat de klachten blijven bestaan of verergeren. Het zou bijvoorbeeld kunnen zijn dat iemand bij pijn op de borst onnodig denkt dat hij iets aan zijn hart heeft. De ongerustheid hierover kan het gevolg hebben dat de klachten erger worden. Of het kan zijn dat hij denkt niets aan de klachten te kunnen doen en zich hierdoor machteloos en neerslachtig voelt. Dit zou ertoe kunnen leiden dat hij de klachten minder goed kan verdragen.
De gedachten over wat er aan de hand is en wat je er zelf aan kunt doen, kunnen verschillende gevolgen hebben. Ze kunnen gevolgen hebben voor de manier waarop iemand denkt en voor activiteiten die hij of zij onderneemt. Daarnaast kunnen de klachten leiden tot andere lichamelijke verschijnselen. Tenslotte kunnen de klachten gevolgen hebben voor de persoonlijke contacten thuis of op het werk. We zullen deze vier soorten gevolgen een voor een bespreken. In figuur 1 zijn ze schematisch weergegeven.
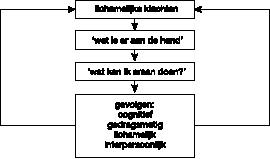
Cognitieve gevolgen
Gevolgen voor de manier waarop patiënten over de klachten denken, worden cognitieve gevolgen genoemd. Als iemand last heeft van lichamelijke klachten gaat hij of zij hierop letten. Door de aandacht erop te richten, kan men echter meer last van de klachten krijgen. Omgekeerd kan het ook zo zijn dat patiënten minder last van klachten hebben als hun aandacht wordt afgeleid door iets anders. Kortom: er kan een vicieuze cirkel ontstaan. Hoe meer klachten patiënten hebben, hoe meer zij er in hun gedachten mee bezig zijn. Hoe meer zij eraan denken, hoe meer klachten zij krijgen.
Een ander voorbeeld van cognitieve gevolgen is de zogenaamde selectieve aandacht. Patiënten merken alleen die dingen op die kloppen met wat ze over de klachten denken. Het kan zijn dat ze alleen de negatieve kanten van de klachten zien. De momenten dat ze last hebben van de klachten vallen bijvoorbeeld op, terwijl ze de perioden dat ze geen klachten hebben vergeten. Of ze denken alleen nog maar aan de dingen waartoe ze door de klachten niet meer in staat zijn, en niet aan de dingen die ze nog wel kunnen doen. Selectieve aandacht leidt ertoe dat het beeld van de klachten niet realistisch is, maar wordt gekleurd door het idee dat men van tevoren had.
Ten slotte kan het zijn dat patiënten in de loop van de tijd patronen in het optreden van de klachten gaan herkennen. Ze denken: ‘De vorige keer dat ik die vergadering had, kreeg ik barstende hoofdpijn. Waarschijnlijk gebeurt het dit keer weer.’ Op deze manier maken zij zich voordat ze bepaalde dingen gaan doen al zorgen over het feit dat de klachten kunnen optreden of verergeren. Maar piekeren over het krijgen van klachten kan op zichzelf al lichamelijke klachten teweegbrengen. Patiënten zullen zich meer gespannen gaan voelen, wat in hoofdpijn, spierpijn, hartkloppingen of benauwdheid kan resulteren. Deze verschijnselen kunnen ook weer tot andere klachten leiden, zoals duizeligheid of tintelingen. Kortom: ze zijn in een vicieuze cirkel terechtgekomen.
Gedragsmatige gevolgen
Het bestaan van lichamelijke klachten kan gevolgen hebben voor de bezigheden van patiënten. Men kan geen huishoudelijk werk meer doen, laat hobby’s vallen, of kan de werkzaamheden buitenshuis niet meer verrichten. Soms komt het van kwaad tot erger: doordat iemand steeds minder actief wordt, gaat zijn lichamelijke conditie achteruit en kan hij nòg minder doen. Bovendien vinden veel mensen bevrediging in hun werk en vrijetijdsbesteding. Als iemand steeds minder onderneemt, kan hij of zij zich ook verveeld en lusteloos gaan voelen.
De achteruitgang in zowel de lichamelijke als de geestelijke conditie kan ertoe leiden dat patiënten meer last krijgen van de klachten. Zo ontstaat er een vicieuze cirkel. Hoe meer klachten patiënten hebben, hoe minder zij doen. Hoe minder zij doen, hoe meer klachten zij krijgen.
Soms komen patiënten juist in de verleiding te snel terug te willen naar wat ze vroeger allemaal konden. Als ze plotseling meer gaan doen, kunnen de klachten verergeren. Men wordt dan gedwongen zijn activiteiten te verminderen en kan zich hierdoor ontmoedigd gaan voelen. Vaak werkt het beter kleine stappen vooruit te nemen. De sleutelwoorden voor het uitbreiden van activiteiten zijn ‘geleidelijk’ en ‘consequent’.
Lichamelijke gevolgen
Lichamelijke klachten kunnen leiden tot lichamelijke gevolgen. Het bekendste voorbeeld hiervan is spierspanning. Als je ergens pijn voelt, reageert het lichaam hierop met het vinden van een houding waarin je het minste last hebt van de pijn. Zo wordt de pijnlijke plek in het lichaam beschermd tegen overbelasting. Bij langdurige pijn kan dit echter een gewoonte worden die averechts uitwerkt. Door de onnodige spierspanning en een onnatuurlijke houding worden andere klachten veroorzaakt.
Een ander voorbeeld is kortademigheid. Bij lichamelijke inspanning ga je sneller ademhalen. Het lichaam heeft immers meer zuurstof nodig om de lichamelijke activiteiten te volbrengen. Soms heb je bij het sneller ademen echter het gevoel ‘geen lucht’ te krijgen. Je kan je benauwd gaan voelen en je hierover ongerust maken. Ongerustheid heeft weer tot gevolg dat je nog sneller gaat ademhalen. Onnodig te snel ademen kan andere lichamelijke klachten geven, zoals duizeligheid, tintelingen en pijn op de borst.
Interpersoonlijke gevolgen
Vaak hebben lichamelijke klachten ook gevolgen voor de omgeving van de patiënten. Zij zijn bijvoorbeeld sneller geïrriteerd tegenover hun partner of kinderen dan gewoonlijk. Of de klachten leiden ertoe dat zij minder kunnen doen op hun werk dan zij gewend zijn. Wellicht leiden de klachten er zelfs toe dat patiënten in de ziektewet of in een afkeuringsprocedure terechtkomen.
Soms voelen patiënten zich door deze problemen overmand. Ze zien door de bomen het bos niet meer, en hebben het gevoel niets te kunnen doen om de gerezen problemen op te lossen. Ze hebben het bijltje erbij neer gegooid, en pogingen die ze vroeger deden om hun problemen op te lossen, laten ze achterwege. Het is voorstelbaar dat deze machteloosheid ertoe kan leiden dat men zich gedeprimeerd en somber voelt. En dit maakt het er niet gemakkelijker op om de klachten te verdragen. De vierde vicieuze cirkel dient zich aan: hoe meer klachten men heeft, hoe meer problemen zich voordoen. Hoe meer problemen er zijn, hoe meer last men heeft van de klachten.
De behandeling van onverklaarde lichamelijke klachten
Het spreekt vanzelf dat niet alle gevolgen op iedereen van toepassing zullen zijn. Sommige gevolgen zullen patiënten waarschijnlijk herkennen, terwijl andere voor hen niet relevant zijn. Het is echter belangrijk een goed beeld te krijgen van de klachten en de gevolgen die voor de individuele patiënt een rol spelen. Zo wordt de onderlinge samenhang tussen de gevolgen en de klachten duidelijk, waardoor het voor hem of haar al overzichtelijker kan worden.
Zoals al eerder besproken, is het niet zozeer van belang te weten waar de klachten vandaan komen. Het is belangrijker wat de patiënt zelf aan de klachten kan doen. Iemand kan door lichamelijke klachten in een aantal vicieuze cirkels verzeild raken. Deze kunnen de klachten in stand houden of zelfs verergeren. Ongeacht de aanleiding waardoor iemand de klachten in eerste instantie heeft gekregen, kun je iets doen aan de gevolgen van de klachten. Door het onderbreken van de vicieuze cirkels die de klachten in stand houden, kan de patiënt meer controle krijgen over zijn klachten.
Natuurlijk is het niet gezegd dat iedereen op deze manier volledig van zijn klachten zal afkomen. Maar de kans is groot dat de klachten zullen verminderen, en dat de patiënt zich in het dagelijks leven minder door zijn klachten zal laten belemmeren.
Het veranderen van de gevolgen van de klachten gebeurt door het herkennen en het vinden van alternatieven voor de oorspronkelijke ideeën over wat er aan de hand is en wat zij aan de klachten kunnen doen.
De eerste stap in het herkennen van hun gedachten is de registratie van de klachten zelf, de situatie waarin ze voorkomen en de gevoelens en gedachten die ermee gepaard gaan. Samen met de patiënt wordt onderzocht of deze ideeën hem behulpzaam zijn in het omgaan met de klachten of niet. Als hij tot de conclusie komt dat zijn overtuigingen hem belemmeren, worden de argumenten die hij voor zijn visie heeft, kritisch bekeken. Worden er denkfouten gemaakt in het beoordelen van de feiten, zoals het trekken van voorbarige conclusies, verabsoluteren, selectieve aandacht, overgeneraliseren of het door elkaar halen van feiten en emoties?
Als de oorspronkelijke ideeën door bovenstaande exercitie wat aan overtuigingskracht hebben ingeboet, kan onderzocht worden of er alternatieve ideeën zijn die de patiënt beter van pas komen in het omgaan met zijn klachten. Zowel bij het ondermijnen van oorspronkelijke overtuigingen als het toetsen van alternatieve hypothesen kunnen gedragsexperimenten goed van pas komen. De patiënt wordt gestimuleerd experimenten te bedenken waarmee hij zijn ideeën in de praktijk kan uittesten.
Uit een onderzoek bij patiënten met onverklaarde lichamelijke klachten op de polikliniek Algemene Interne Geneeskunde van het Academisch Ziekenhuis Leiden bleek bovenstaande behandeling te resulteren in een vermindering van de lichamelijke klachten (Speckens et al., 1995).
Summary
This paper involves a cognitive behavioural treatment model for unexplained physical symptoms. The somatic symptoms themselves were the starting point of the model. The central part consisted of the patients’ beliefs regarding the origin of their symptoms and what they could do about them.The beliefs were considered to determine the different consequences of the somatic symptoms. The various consequences could maintain or exacerbate the symptoms. The aim of the treatment was to break the vicious circles of the symptoms and their consequences. The main elements of the model, the illness attribution and perceived control, were changed by identification and modification of the patients’s cognitions.
Referenties
Hemert, A.M., Hengeveld, M.W., Bolk, J.H., Rooijmans, H.G.M., & Vandenbroucke, J.P. (1993). Psychiatric disorders in relation to medical illness among patients of a general medical out–patient clinic. Psychologycal Medicine, 23, 167–173.
Speckens, A.E.M., Spinhoven, Ph., Hawton, K.E, Bolk, J.H., & Hemert, A.M. van (1996). Cognitive behavioural therapy for medically unexplained physical symptoms: A pilot study. Behavioural and Cognitive Psychotherapy, 24, 1–16.
Speckens, A.E.M., Hemert, A.M. van, Spinhoven, Ph., Hawton, K.E., Bolk, J.H., & Rooijmans, H.G.M. (1995). Cognitive behavioural therapy for medically unexplained physical symptoms: A randomised controlled trial. BMJ, 311, 1328–1332.
