DT-13-1-57.pdf 751.08 KB 2040 downloads
Dissociatieve ervaringen bij Vlammingen en Nederlanders ...Samenvatting
Twee zaken die betrekking hebben op cognitieve gedragstherapie bij cliënten met persoonlijkheidsstoornissen worden besproken. In de eerste plaats wordt de veronderstelling dat cliënten met een persoonlijk–heidsstoornis veel moeilijker te behandelen zijn voor hun As–I angststoornis dan cliënten zonder een persoonlijkheidsstoornis, kritisch besproken. Eerder onderzoek lijkt deze veronderstelling te ondersteunen, maar er blijken aan de meeste studies allerlei methodologische probleme te kleven. Ons eigen onderzoek suggereert dat cliënte met een As–II stoornis een verbetering op klachtniveau laten zien die parallel loopt aan die van cliënten zonder As–II stoornis. In de tweede plaats komen recente ontwikkelinge in de cognitieve therapie voor As–II problemen aan de orde. De verschillen tussen de behandeling van As–I en As–II problemen worden verduidelijkt. Enkele cognitieve technieken lijken bij uitstek geschikt voor de behandeling van As–II: het uitdagen van dichotoom en eendimensioneel denken, en gedragsexperimenten voor het testen van interpersoonlijke opvattingen. Recent ontwikkelde technieken om problemen die zich in de therapeutische relatie voordoen, te bewerken en om schema’s te veranderen die hun wortels hebben in kinderervaringen, worden gepresenteerd. Er is enige reden voor optimisme: schaarse, ongecontroleerde bevindingen wijzen erop dat aangepaste cognitieve therapie effectief kan zijn voor de behandeling van zg. As–II–problemen.
Inleiding
Sinds de introductie van een aparte as voor de diagnostiek van persoonlijkheidsstoornissen in de DSM–III is de belangstelling voor deze stoornissen sterk toegenomen. In de klinische praktijk gelden cliënten met persoonlijkheidsstoornissen als een moeilijke groep. De volgende moeilijkheden worden genoemd:
- de tolerantie voor sterke emoties is laag;
- in de therapeutische relatie ontstaan sneller problemen;
- de cliënt lijkt onmachtig of weinig gemotiveerd om te veranderen;
- de problemen van de cliënt zijn zo sterk gerelateerd aan diepliggende personnlijkheidsstructuren, dat verandering bijkans onmogelijk lijkt (Padesky, 1988; Beck, Freeman & Associates, 1990).
Omdat persoonlijkheidsstoornissen gedefinieerd worden door combinaties van persoonlijkheidstrekken die inflexibel zijn, de adaptie in de weg staan en de persoon zelf of zijn/haar omgeving leed berokkenen (APA, 1987), is het niet vreemd dat deze groep als buitengewoon problematisch gezien wordt. Immers, de habituele inflexibele wijzen van gedragen, denken en voelen die deze stoornissen kenmerken, kunnen ook de therapie belemmeren. In het eerste deel van deze bijdrage zal worden ingegaan op de vraag of cliënten met een As–II–stoornis werkelijk zo moeilijk te behandelen zijn voor stoornissen op As–I. In het tweede deel van deze bijdrage zal worden ingegaan op de moeilijkheden die bij de cognitieve therapie van z.g. As–II–problemen zelf rijzen. Enkele methoden die specifiek geschikt zijn voor de behandeling van persoonlijkheidsstoornissen in het kader van cognitieve therapie worden geschetst, en enkele nieuw ontwikkelde technieken worden besproken.
Hebben cliënten met een As–II–stoornis een slechtere prognose bij de behandeling van hun As–I–klachten?
In de klinische praktijk wordt veelvuldig de opvatting gehoord dat cliënten met een As–II–stoornis gecontraïdiceerd zijn voor een klachtgerichte behandeling. Conform deze opvatting wordt het falen van een behandeling gericht op As–I–klachten vaak toegeschreven aan een veronderstelde persoonlijkheidsstoornis van de cliënt. Met deze verklaring voor het falen van een therapie blijft niet alleen de therapeut buiten schot, maar dreigt ook het gevaar van een cirkelredenering, wanneer de diagnose van een As–II–stoornis niet onafhankelijk van het wel of niet slagen van de behandeling wordt gesteld.
In het onderstaande beperken wij ons tot de invloed van As II op de behandeling van (As–I)–angststoornissen. De bij angststoornissen het meest voorkomende persoonlijkheidsstoornissen zijn die uit het C–cluster (ontwijkend, afhankelijk, dwangmatig en passief–aggressief). Ook voor de cluster–C–stoornissen is vaak verondersteld of gerapporteerd dat ze een negatieve invloed op de resultaten van een klachtgerichte behandeling zouden hebben (Kringlen, 1965; Green & Curtis, 1980; Millon, 1981; Mavissakalian & Hamann, 1987; Reich, 1988; Reich & Green, 1991; Chambless et al., 1992). Zeventien studies werden getraceerd die rapporteren over de invloed van As–II–stoornissen op de behandeling van angststoornissen (zie Dreessen et al., 1992, voor een uitgebreidere bespreking). Twaalf van de 17 rapporteren een negatieve invloed van As–II–stoornissen op de behandelingsresultaten, twee geen invloed, en drie, alle oudere studies, een positieve invloed (Lo, 1967; Rabavillas et al., 1979; Vaugan & Beech, 1985). Aan de meeste studies kleven methodologische onvolkomenheden. Een retrospectieve, klinische diagnose op As–II door therapeut of onderzoeker, niet blind voor het therapieresultaat, biedt geen enkele bescherming tegen het post hoc toeschrijven van therapiefalen aan een As–II–stoornis. Dit gebeurde echter wel in vier studies (Vaugan & Beech, 1985, Minichiello et al., 1987; Nurnberg et al., 1989; Turner, 1987). In dertien studies (Kringlen, 1965; Lo, 1967; Vaugan & Beech, 1985; Faravelli et al., 1987; Hermesh et al., 1987; Mavissakalian & Hamann, 1987; Minichiello et al., 1987; Turner 1987; Nurnberg et al., 1989; Mavissakalian et al., 1990; Reich, 1990; Steketee, 1990; Chambless et al., 1992) werden geen gestructureerde interviews gebruikt om As–II–diagnoses te stellen, maar ongestructureerde klinische diagnostiek of vragenlijsten, die minder betrouwbaar resp. valide zijn wanneer men stoornissen op As–II wil vaststellen (Repko & Cooper, 1985; Chambless et al., 1992). Bij een prospectieve studie is het essentieel dat zowel cliënt als therapeut blind zijn voor de As–II–diagnose (speciaal om de therapieverwachtingen niet negatief te beïnvloeden). Vijf studies geven daar geen enkele informatie over (Tyrer et al., 1983; Hermesh et al., 1987; Minichiello et al., 1987; Green & Curtis, 1988; Reich, 1988). Ten slotte het meten van vooruitgang op klachtniveau. In zes studies is geen gebruik gemaakt van een gevalideerd instrument (Kringlen, 1965; Lo, 1967; Vaugan & Beech, 1985; Hermesh et al., 1987; Minichiello et al., 1987; Reich, 1990). In sommige studies wordt een tweedeling gebruikt: de cliënten worden of als genezen, of als nog steeds ziek beschouwd (Kringlen, 1965; Tyrer et al., 1983; Green & Curtis, 1988; Mavissakalian & Hamaan, 1987, Mavissakalian et al., 1990). Een dimensionele benadering van angstklachten lijkt echter meer voor de hand te liggen: mensen zijn niet of bang, of helemaal niet bang. Een daarmee samenhangende kwestie is die van de correctie voor de toestand aan het begin van de behandeling. Omdat verwacht kan worden dat cliënten met een As–II–stoornis meer problemen hebben bij aanvang van de therapie, is het wenselijk de sterkte van de klachten bij aanvang van de behandeling in de analyse van de resultaten te betrekken. Het uitdrukken van verbetering als percentage van de voormeting, zoals gedaan is in een tweetal studies (Turner, 1987; Reich, 1988), kan problematisch zijn wanneer de te vergelijken groepen sterk verschillen op de voormeting, omdat het een meettheorische onwenselijke omkering van rangorde met zich mee kan brengen: een verbetering op een denkbeeldige schaal van 300 naar 180 is als ruwe verandering uitgedrukt sterker dan een verbetering van 200 naar 100 (120 vs. 100), maar als percentage uitgedrukt zwakker
(40% vs. 50%). Wanneer met alle methodologische beperkingen rekening wordt gehouden, blijkt dat de algemene opvatting, dat cliënten met een As–II–stoornis niet of veel minder verbeteren in hun therapie voor een angststoornis, afgezwakt moet worden. In de methodologisch betere studies werden meestal de effecten van farmacotherapie bestudeerd (Green & Curtis, 1988; Reich, 1989; Tyrer et al., 1983). Generalisatie van de (negatieve) bevindingen bij farmacologische behandelingen naar cognitieve gedragstherapie kan niet zonder meer geschieden. Kortom, vooralsnog is het verre van evident dat cliënten met een As–II–stoornis minder goed te helpen zijn met cognitieve gedragstherapie voor hum As–I–angststoornissen dan cliënten zonder As–II–stoornis.
Onderzoek binnen ons eigen instituut laat inderdaad geen negatieve effecten zien van As 11 op de resultaten van cognitieve of gedragstherapie voor angststoornissen (Dreessen et al., 1992). Cliënten met een paniekstoornis (n = 31) namen deel aan protocollaire behandelingen, die speciaal ontwikkeld waren voor paniekstoornissen. Voorafgaand aan de behandeling werd het Structured Clinical Interview for DSM–III–R Personality Disorders (SCID–II ; Spitzer et al., 1990; Koster van Groos, 1987) afgenomen. Met dit gestructureerde interview kunnen de persoonlijkheidsstoornissen volgens DSM–III–R worden gediagnostiseerd. De interbeoordelaarsbetrouwbaarheid bleek in ons instituut zeer bevredigend te zijn (gemiddelde Cohen’s Kappa’s voor de afzonderlijke stoornissen 0,80; Arntz et al., 1992). De factoriële validiteit werd d.m.v. confirmerende factoranalyse getoetst in een groep van 405 cliënten met verschillende As–I–stoornissen (Eussen et al., 1992). Het bleek dat bijna alle As–II–stoornissen goed van elkaar te onderscheiden waren: de criteria van elke stoornis hingen redelijk met elkaar samen, en vertoonden weinig statistische samenhang met de andere criteria. Dit gold echter in mindere mate voor de trits narcistische, theatrale en borderline stoornis: tussen de criteria van deze drie stoornissen is meer samenhang dan wenselijk is (overigens een vaker gevonden verschijnsel). Deze gegevens wijzen er op dat het SCID–II–interview een betrouwbaar en valide instrument is (althans, zoals afgenomen door onze beoordelaars).
Voorafgaand aan de behandeling werd het SCID–II–interview afgenomen door een onafhankelijke beoordelaar. Noch de cliënt noch de therapeut kreeg enige informatie over de uitslag van het SCID–II –interview. In de groep van 31 paniekcliënten bleken 17 cliënten niet aan de criteria voor een persoonlijkheidsstoornis te voldoen en 14 één (n = 11) of meerdere (n = 3) persoonlijkheidsstoornissen te hebben. Bij degenen met een persoonlijkheidsstoornis waren er zes ontwijkende, drie afhankelijke en twee paranoïde persoonlijkheidsstoornissen; bij degenen bij wie meerdere persoonlijkheidsstoornissen werden vastgesteld waren er in totaal drie afhankelijke, twee obsessief–compulsieve, een passief–agressieve, twee paranoïde, twee borderline en een zichzelfkwellende persoonlijkheidsstoornis.
Figuur 1 illustreert de gemiddelde scores op een set vragenlijsten op voormeting (‘pre’), nameting (‘post’), follow–up I (na een maand zonder behandeling; ‘ FU1’) en follow–up II (een halfjaar na het einde van de protocollaire therapie; ‘ FU2’). Na FU1 werd, wanneer dit klinisch geïndiceerd was, een nabehandeling gegeven. Er kunnen dus twee groepen onderscheiden worden: de groep zonder een As–II–stoornis (‘non– PD’) en de groep met één of meerdere As–II–stoornissen (‘ PD’). Zoals de figuur al suggereert, bleken de cliënten met een As–II–stoornis (marginaal) significant hogere depressie– (BDI: F(1, 29) = 3.99, p = 0.06) en angstscores (STAI–State: F(1, 29) = 3.11, p = 0.09; STAI–Trait: F(1, 29) = 5.13, p = 0.03)) te hebben op de voormeting. De verschillen op de andere instrumenten waren echter niet significant.
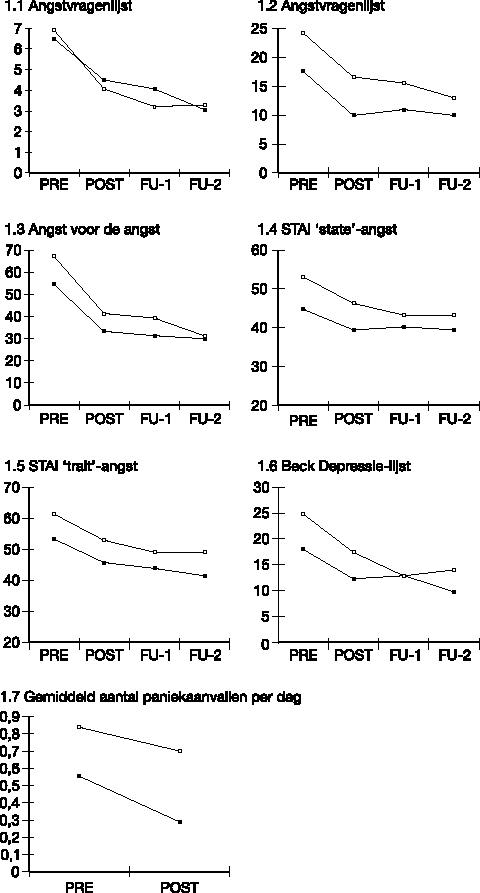
De verbetering werd gekwantificeerd met verschilscores (het therapie–effect werd dus geoperationaliseerd door verandering t.o.v. begintoestand, en niet door het absolute eindniveau). De verbetering in de twee groepen blijkt volstrekt parallel te lopen: er zijn geen significante verschillen tussen de cliënten met en zonder As–II–stoornissen in de mate van verbetering op angstklachten t.g.v. cognitieve gedragstherapie toegespitst op de As–I–angststoornis. Het gebrek aan een significant effect lijkt niet door een gebrek aan statistische power te komen: er is geen enkele trend aanwijsbaar die erop duidt dat een As–II–stoornis de verbetering negatief beïnvloedt. Uit een tweede onderzoek (n = 57; Dreessen et al., 1992) bleek wederom dat cliënten met een As–II–stoornis
De belangrijke conclusie die uit deze onderzoeken volgt is dat cliënten met een As–II–stoornis niet gecontraïndiceerd zijn voor een cognitieve of gedragstherapeutische behandeling van hun As–I–angststoornis. Het lijkt dan ook onterecht om het mislukken van een therapie aan een (veronderstelde) As–II–stoornis te wijten. Een beperking aan het onderzoek is echter dat in de onderzochte groep weinig As–II–stoornissen van het ‘dramatische’ cluster werden gediagnostiseerd (theatraal, narcistisch, borderline, anti–sociaal). Er is verder onderzoek nodig om na te gaan wat de invloed van deze stoornissen zou kunnen zijn. Verder dient opgemerkt te worden dat het onderzoek betrekking heeft op de behandeling van As–I–angststoornissen, klachten die relatief egodystoon zijn, vaak pas op latere leeftijd debuteren, en relatief autonoom zijn t.o.v. eventuele As–II–problematiek. De positieve resultaten bij deze klachten impliceren niet dat angsten die geacht worden een onderdeel te vormen van de persoonlijkheid even gemakkelijk te behandelen zijn. De voor sommige As–II–stoornissen kenmerkende angst en wanhoop die optreden bij verlating kan niet a priori gelijk gesteld worden met As–I–angsten. Niettemin impliceren de bevindingen dat ook cliënten met een As–II–stoornis kunnen profiteren van de veranderingsmechanismen waarop cognitieve en gedragstherapeutische technieken gebaseerd zijn. Dit bevestigt de stelling van directief therapeuten dat As–II–mensen weliswaar lastig in de omgang kunnen zijn, maar dat dat de verbetering op klachniveau niet in de weg hoeft te staan, mits de therapeut zijn interactie met de cliënt aanpast (Van der Velden, 1992). Een interessante kwestie is in hoeverre cognitief gedragstherapeutische technieken gebruikt kunnen worden om As–II–problemen te behandelen. In het onderstaande zal hierop verder worden ingegaan.
Ten slotte doet de vraag zich voor in hoeverre klachtgerichte behandelingen een gunstige invloed zouden kunnen hebben op As–II–kenmerken. In een onderzoek van Mavissakalian en Hamann (1987) werd gevonden dat een gecombineerde farmacologisch/gedragstherapeutische behandeling van agorafobie een gunstige invloed had op sommige As–II –kenmerken van de cliënten. Dit gold echter niet voor ontwijkende en theatrale kenmerken. Ook in ons eigen onderzoek werd een gunstig effect van klachtgerichte therapie gevonden op vragenlijsten die verondersteld worden persoonlijkheidstrekken te meten, zoals de Neuroticisme–factor van de Eysenck Personality Questionnaire en de Trait Anxiety–score van de STAI (Dreessen et al., 1992). Omdat de As–II–kenmerken in het onderzoek van Mavissakalian en Hamann gemeten werden met een vragenlijst, die gevoelig is voor de momentane toestand van de cliënt, is verder onderzoek met interviews geïndiceerd. Om As–II–kenmerken valide te meten moet een interview echter pas langere tijd na het beëindigen van de therapie worden afgenomen, omdat het anders onmogelijk is de habituele wijzen van gedragen, denken en voelen, die deze stoornissen kenmerken, vast te stellen.
Cognitieve formulering van As–II–stoornissen: het theoretische model
In de cognitieve theorie van neurotische psychopathologie staat het zogenaamde ‘schema’–begrip centraal. Dit begrip verwijst naar een theoretisch construct, dat verondersteld wordt een centrale rol te spelen in de selectie en interpretatie van binnenkomende informatie, en daarmee in het onstataan van emotionele en gedragsmatige reacties. De (meestal automatische) selectie en interpretatie van informatie gebeurt aan de hand van kennis, die in deze zogenaamde schema’s is opgenomen. Er is daarmee sprake van een ‘actief’ proces: mensen reageren niet reflexmatig op de binnenkomende informatie zelf, maar op de betekenis die zij eraan toekennen. Dit wil niet zeggen dat het proces van betekenistoekenning bewust en weloverwogen gebeurt: in de meeste gevallen is het een automatisch proces. De eerste these van de cognitieve therapie is dat psychologische problemen voortkomen uit schema’s met een te eenzijdige selectie– en interpretatiebias, die de informatieverwerking zijn gaan overheersen. De tweede these is dat deze schema’s te veranderen zijn langs de twee wegen waardoor deze schema’s ook ooit zijn ontstaan: verstandelijk inzicht en zintuiglijke waarneming. In de cognitieve therapie leren cliënten zich in de eerste plaats bewust te worden van de interpretaties die zij maken, om vervolgens deze interpretaties op hun houdbaarheid te onderzoeken en om ten slotte tot nieuwe interpretaties te komen wanneer dat op z’n plaats is (Beck et al., 1980; Arntz, 1991).
De hier kort weergegeven theorie is ontwikkeld op basis van klinische ervaring met en onderzoek bij cliënten met depressies en angststoornissen. Pogingen om de cognitieve therapie toe te passen op het gebied van persoonlijkheidsstoornissen hebben geleid tot een aantal belangrijke aanpassingen (cf. Beck et al., 1990; Padesky, 1988):
- Bij het typische As–I–probleem is er sprake van een relatieve overheersing van dysfunctionele schema’s: de persoon heeft wel degelijk de beschikking over (latent aanwezige) functionele (‘gezonde’) schema’s die betrekking hebben op het probleemgebied. Het is de taak van de therapeut om deze te activeren en de overhand te laten krijgen op de gebieden waar de dysfunctionele schema’s overheersen. In de therapie kan dus een beroep gedaan worden op relatief goed ontwikkelde, ‘gezonde’ structuren die de cliënt reeds ter beschikking heeft, maar die tijdelijk niet goed toegankelijk zijn. Bij het typische As–II–probleem ligt de situatie anders. De cliënt heeft hier niet de beschikking over alternatieve functionele schema’s.
Dit betekent natuurlijk niet dat de cliënt geen enkel functioneel schema zou hebben: er zullen gebieden zijn waarop de cliënt goed functioneert. Het in het eerste deel gepresenteerde onderzoek maakt duidelijk dat bij de behandeling van As–I–angstklachten de therapeut wel degelijk een beroep kan doen op bij de cliënt al aanwezige alternatieve schema’s die betrekking hebben op het klachtgebied. Dit hangt waarschijnlijk samen met het relatief late ontstaan en het ego–dystone karakter van de As–I–angstklachten. Dit betekent dat in de therapie er geen beroep gedaan kan worden op al aanwezige mogelijkheden tot alternatieve inzichten, en dat pogingen hiertoe op onbegrip bij de cliënt stuiten. Bovendien roepen de pogingen om veranderingen in de bestaande schema’s te bewerkstelligen verzet bij de cliënt op, die immers moeilijk kan inzien dat er ook alternatieven zijn, en angstig wordt wanneer de grondslag van zijn/haar wereld– of zelfbeeld dreigt te verdwijnen. In de therapie zal dus veel meer gewerkt moeten worden met het van de grond af aan opbouwen van nieuwe schema’s. Het ligt voor de hand dat dit een tijdrovend proces is. - In tegenstelling tot wat bij de meeste As–I–stoornissen het geval is, hebben veel dysfunctionele schema’s bij As–II–stoornissen een sterk relationeel karakter. Omdat, zoals werd aangestipt, meer functionele relationele schema’s ontbreken, betekent dit dat wanneer de therapeut de As–II–problematiek wil gaan bewerken, er gemakkelijk verstoringen in de therapeutische werkrelatie kunnen optreden. Meer dan bij de behandeling van As–I–problematiek zal dan ook de therapeutische relatie zelf in de behandeling betrokken moeten worden.
- Ook bij As–I–problematiek valt vaak op dat de kennisstructuur waar de problemen uit voortvloeien een kinderlijk karakter heeft: concepten zijn weinig gedifferentieerd, eendimensioneel, egocentrisch en laten weinig ruimte voor zienswijzen van anderen (vgl. Beck et al., 1980). Dit zou kunnen samenhangen met de leeftijd waarop deze kennisstructuur is gevormd: tijdens de kindertijd. Kinderen beschikken nog niet over een voldoende gerijpt cognitief apparaat om tot genuanceerde oordelen te komen. Bij As–II–stoornissen is dit een groot probleem. Bij de cliënt in kwestie lijkt vaak een cognitieve stagnatie te hebben plaatsgevonden, althans op de gebieden die gerelateerd zijn aan de As–II–stoornis. In de therapie zal daarom bijzondere aandacht besteed moeten worden aan het verwerven van meer volwassen cognitieve vaardigheden.
Rigide, eendimensionele, egocentrische concepten veroorzaken natuurlijk niet rechtstreeks klachten: dat wordt mede door hun inhoud en door de omstandigheden bepaald. De afhankelijke persoon, die verzekerd is van een verzorgende, stabiele partner, heeft waarschijnlijk slechts beperkte problemen. Ook kan het zijn dat de omgeving meer onder de problematiek lijdt dan de cliënt, zoals vaak bij de anti–sociale stoornis het geval is. Wel zijn ze gecorreleerd met psychopathologie (Dritschel & Teasdale, 1991) en is het zo dat wanneer het in de therapiesessie lukt om de aan emotionele problemen verbonden concepten te nuanceren en minder egocentrisch te maken, er een onmiddellijk effect op de emotionele stemming is, wat op zijn minst een aanwijzing is voor een causale invloed (Teasdale & Fennell, 1982; Fennell, 1983). - Daarnaast bestaat de klinische indruk dat schema’s die in de kindertijd zijn gevormd, moeilijk te veranderen zijn zonder op een of andere wijze ‘terug te keren’ naar het kinderlijke niveau. Het lijkt noodzakelijk te zijn om deze kinderlijke schema’s zo volledig mogelijk te reactiveren teneinde nieuwe, corrigerende informatie een heilzame werking te laten hebben (Padesky, 1989; Beck et al., 1990; Edwards, 1990).
De therapeutische relatie
Bovengenoemde aanpassingen van de cognitieve therapie t.b.v. As–II–problemen hebben een aantal belangrijke implicaties voor de therapeutische relatie. Geduld is misschien wel het belangrijkste dat van de therapeut gevraagd wordt. De therapeut dient zich goed te realiseren dat het veranderen van As–II–problematiek moeilijk is en veel tijd en doorzettingsvermogen vraagt van beide partijen. Waar een typische behandeling van As–I–klachten zo’n acht tot twintig sessies vergt, kan bij een behandeling van As–II–problemen al snel op twee tot vier jaar worden gerekend. Dit kan voor therapeuten die gewend zijn om kortdurende behandelingen te geven ontmoedigend zijn. Bovenstaande schema–formulering kan de therapeut helpen om zijn geduld te bewaren, niet te veel druk uit te oefenen, maar ook niet de moed te verliezen, en zeker niet de cliënt voortijdig te verlaten.
Het vormen van een goed samenwerkingsverbond met wederzijds vertrouwen kan moeilijk zijn. Veel cliënten met As–II–problemen hebben moeite te voldoen aan de verwachtingen die therapeuten hebben over het gedrag van de cliënt. Als huiswerkoefeningen niet worden gemaakt is dat niet door botte onwil, maar bijvoorbeeld omdat de cliënt vreest dat de therapeut de therapie zal beëindigen wanneer de cliënt de oefening verkeerd heeft uitgevoerd. Dergelijke ‘overdrachts’–verschijnselen komen veelvuldig voor. Ze vormen gelukkig niet alleen een obstakel, maar geven ook de mogelijkheid tot verandering. Noodzakelijk is dat de therapeut zich niet door ‘tegenoverdracht’ laat verblinden, maar deze verschijnselen kan interpreteren in het kader van de schema–formulering die gemaakt is van de cliënt, en daarop vruchtbare interventies kan baseren (zie bijv. Safran, 1990, en hieronder). Ten slotte moet de therapeut niet onrealistisch optimistisch zijn. Veel cliënten met As–II–stoornissen zijn immers erg gevoelig voor het niet voldoen aan verwachtingen van anderen. De beste houding lijkt te zijn om gebrek aan vooruitgang te erkennen, waar dat reëel is, zonder dat waar vooruitgang geboekt wordt te vergeten. Het belangrijkste is wellicht om de cliënt duidelijk te maken dat gebrek aan vooruitgang voor de therapeut geen reden vormt om de therapie te beëindigen, en niet snel in te stemmen met het voortijdig afbreken van de therapie door de cliënt.
Bestaande geschikte cognitieve technieken
Een aantal al langer bestaande cognitieve technieken zijn speciaal geschikt voor de behandeling van As–II–stoornissen. We lichten er twee uit. Zoals boven al is gezegd, vertonen cliënten met As–II–problemen vaak dichotoom en eendimensioneel denken. Voor borderline cliënten kan het bijvoorbeeld een uitgemaakte zaak zijn dat zij eigenlijk volkomen slechts zijn. In het beeld van deze cliënt zijn andere mensen vaak of volkomen goed of volkomen slecht (hieruit volgt ook de typerende afwisseling tussen totale ophemeling en verguizing). Gradaties worden niet gezien en een evaluatie van zichzelf of anderen op meerdere dimensies wordt al helemaal niet gemaakt. Het is daarom buitengewoon nuttig de cliënt te leren om zichzelf en anderen meerdimensioneel en genuanceerd te evalueren (zie Beck et al., 1980, 1990). Anders dan bij de behandeling van depressie, zal het veel tijd kosten om de cliënt deze vaardigheden bij te brengen. De therapeut laat zich niet teleurstellen wanneer de cliënt de boodschap niet snel oppikt, maar blijft telkens deze uitdaagtechniek toepassen.
De meeste As–II–schema’s hebben een sterk interpersoonlijk karakter. Het is daarom raadzaam om samen met de cliënt veelvuldig zogenaamde gedragsexperimenten te ontwerpen, waarmee relationele voorspellingen getoetst kunnen worden (Arntz, 1991; Beck et al., 1980). Typerend voor de ontwijkende persoonlijkheidsstoornis is bijvoorbeeld de verwachting dat andere mensen de cliënt zullen afwijzen wanneer ze de cliënt echt leren kennen. Deze veronderstelling kan worden getoetst in een serie van gradueel moeilijker experimenten, waarin cliënt eigen meningen onthult en nauwkeurig nagaat of daarop reacties van anderen volgen, waaruit blijkt dat ze de cliënt als persoon totaal afwijzen. Speciale aandacht verdienen hierbij experimenten met figuren als ouders of de partner, omdat de kern van het schema vaak het meest betrekking heeft op relaties met deze figuren.
Nieuw ontwikkelde technieken
Ook in de therapie zullen de gevoelens en gedragingen van de cliënten in sterke mate bepaald worden door hun interpersoonlijke schema’s. Wanneer er in voldoende mate een vertrouwensrelatie is ontstaan, kan de therapeut gaan proberen om deze ‘overdrachts’–verschijnselen in de therapie te bewerken. In principe bedient de therapeut zich van dezelfde methoden als in een ‘gewone’ cognitieve therapie: de interpretaties of verwachtingen worden opgespoord en onderzocht op logische en empirische houdbaarheid. De therapeut hoedt zich ervoor om de negatieve verwachtingen of interpretaties van de cliënt af te wijzen, de cliënt van het tegendeel te overtuigen, of te bewijzen dat de cliënt het bij het verkeerde eind heeft. Het is zinvoller om met begrip te reageren, en de relatie te leggen met de onderliggende algemene assumpties. Vervolgens worden de verwachtingen of interpretaties van de cliënt ten aanzien van de therapeut met uitdaagtechnieken onderzocht, of de cliënt wordt uitgenodigd een gedragsexperiment op te zetten om zijn/haar voorspellingen ten aanzien van het gedrag van de therapeut te toetsen (cf. Safran, 1990). Het gebruik maken van deze cognitieve technieken is in een dergelijke situatie veel lastiger voor de therapeut, omdat het nu niet een kwestie buiten de therapie betreft. De therapeut moet dan ook goed afstand weten te bewaren en zich hoeden voor (onbedoelde) afwijzende reacties.
Een voorbeeld: Wanneer een cliënt bepaalde zaken niet aan de orde durft te brengen in de therapie, kan het zinvol zijn om dit op nietbedreigende wijze ter sprake te brengen. Een goed moment is er bijvoorbeeld wanneer deze cliënt problemen met het vertrouwen van andere mensen naar voren brengt. De therapeut kan dan voorzichtig aangeven dat hij/zij zich kan voorstellen dat het probleem om een ander te vertrouwen ook in de therapie zou kunnen spelen:
T: Je vertelde dat je een collega van je werk tegenkwam die je vroeg hoe het met je ging en dat je geërgerd raakte omdat je dat een impertinente vraag vond aan iemand die in de ziektewet zit. Je vond dat hij moest begrijpen dat je niet zomaar zulke vragen naar vertrouweloijke informatie kunt stellen. Anderen kunnen daar immers misbruik van maken … Toen je dat vertelde dacht ik dat het misschien ook wel lastig voor je is om hier tegen mij vertrouwelijke zaken te vertellen … je weet helemaal niet of je mij wel kunt vertrouwen, kan ik me voorstellen …
C: Ja, nu je dat zo zegt, dat vind ik ook moeilijk … ik heb ook lang getwijfeld of ik wel naar de RIAGG zou gaan … hoe weet ik of ik je wel kan vertrouwen?
T: En in het verleden is je vertrouwen ook meermalen geschaad, dus je kijkt wel uit. Van de andere kant, misschien heb je toch wel behoefte om dingen ter sprake te brengen, maar doe je dat niet omdat je niet zeker bent of je mij wel voldoende kunt vertrouwen?
Beaamt de cliënt dit, dan kunnen de factoren die een rol spelen in het al of niet durven vertrouwen van anderen in kaart gebracht worden, en vervolgens kan de therapeutische situatie afgemeten worden aan de hand van deze factoren.
T: Laten we eens gaan kijken waaraan je kunt afmeten in hoeverre je iemand wel of niet kunt vertrouwen. Laten we eens een voorbeeld nemen. Wie vind je helemaal niet te vertrouwen?
C: Mijn collega X!
T: En wie het meest?
C: Nou, mijn zwager, hij is een van de weinigen die ik nog wel vertrouw.
T: Zou je die eens willen scoren op deze schaal? (de therapeut laat de cliënt de minst en de meest te vertrouwen personen scoren op een visuele analoog schaal [ VAS] die loopt van ‘helemaal niet te vertrouwen’ tot ‘helemaal te vertrouwen’). En hoe zou je mij scoren, zoals je daar nu tegenaan kijkt? (De cliënt scoort de therapeut nu op dezelfde schaal; het gebruik van de VAS dient enerzijds om al enige nuancering aan te brengen [vertrouwen is een graduele zaak], anderzijds om verandering te kunnen vaststellen). Laten we nu eens kijken waaraan je kunt afmeten of je iemand kunt vertrouwen. Waaraan merk je dat je je collega niet kunt vertrouwen?
C: Hij pakt je op je fouten, heeft er een plezier in om je te laten afgaan, maakt suggestieve opmerkingen.
T: Oké, laten we ze eens opschrijven … (de therapeut schrijft de kenmerken op en tekent daar schalen bij) Nog meer kenmerken?
De cliënt en de therapeut putten zich nu uit in het verzamelen van zoveel mogelijk factoren die bepalen of iemand te vertrouwen is of niet: het eendimensionele oordeel wordt aldus meerdimensioneel gemaakt. Het is hierbij raadzaam om eerst iemand als voorbeeld te nemen die zoveel mogelijk bij de negatieve groep hoort (collega X) en vervolgens iemand die een gunstige uitzondering vormt. De cliënt bepaalt wat de factoren zijn. De therapeut kan wel suggesties doen, maar grijpt alleen in wanneer er niet waarneembare factoren of cirkelredeneringen genoemd worden (C: Ik merk dat ik hem niet kan vertrouwen omdat ik een bepaald gevoel bij hem krijg; T: Wat aan hem maakt dat je dat gevoel krijgt?; C: Dat hij niet te vertrouwen is). Pas nadat alle factoren die bijdragen aan het vertrouwen dat je in iemand hebt zijn vastgesteld, en de negatief en de positief geëvalueerde externe personen zijn gescoord op deze factoren, wordt de cliënt verzocht de therapeut op alle factoren te scoren. Ten slotte wordt op basis van de verzameling van scores op alle factoren tot een nieuw globaal eindoordeel gekomen. Vaak zal cliënt er dan achter komen dat de therapeut, alle factoren in ogenschouw genomen en vergeleken met anderen, iets meer te vertrouwen is dan hij eerst dacht. Dit kan cliënt moed geven verder te experimenteren met de therapeutische situatie. Zo kan blijken dat de cliënt over de therapeut te weinig informatie heeft om tot een gefundeerd oordeel te komen. De cliënt wordt dan aangemoedigd een experimentele toets to ontwerpen. Voorbeeld: de cliënt vindt het om een ander te kunnen vertrouwen belangrijk dat deze zelf fouten kan erkennen of eerlijke antwoorden geeft over heikele kwesties. De cliënt kan dan bijvoorbeeld vragen naar fouten die de therapeut heeft gemaakt, of de achtergrond vragen van het te laat zijn van de therapeut bij de vorige sessie. Of de cliënt kan toch iets meer blootgeven van zichzelf en nauwkeurig de reacties van de therapeut nagaan.
Ten slotte de dosering van de spanning tijdens de sessie. Het is belangrijk dat de therapeut, wanneer zaken die de therapeutische relatie betreffen worden besproken, enerzijds de kwestie niet te vrijblijvend houdt (een zekere arousal of emotie bevordert de invloed van [disconfirmerende] informatie; Kelley, 1987; Nisbett & Ross, 1980; Foa & Kozak, 1986), maar anderzijds de situatie zo gestructureerd houdt dat de cliënt zich veilig kan blijven voelen. Door het gesprek afwisselend te laten gaan over de therapeutische situatie zelf en over situaties buiten de therapie, kan de therapeut de activatie van de onderliggende cognitieve structuren waarborgen, zonder dat het gesprek zo bedreigend wordt dat de cliënt afhaakt.
Vanwege het interpersoonlijke karakter van As–II–problemen kunnen rollenspelen bijzonder geschikt zijn. In cognitieve therapie dienen rollenspelen niet primair om nieuwe gedragsvaardigheden aan te leren, of om emoties op te wekken, maar om tot cognitieve veranderingen te komen. Bij het naspelen van actuele problematische interacties worden achterliggende interpretaties opgespoord. D.m.v. rolwisseling (de therapeut speelt de cliënt, de cliënt speelt de ander) kan de cliënt vervolgens kennis nemen van het perspectief van de ander. Deze rolomkering is om twee redenen bijzonder zinvol. In de eerste plaats zijn de cliënten zich er vaak niet van bewust hoe zij zelf aan hun moeilijkheden bijdragen. Door naar zichzelf te kijken (zoals gespeeld door therapeut) kunnen de cliënten hun interpretaties bijstellen. In de tweede plaats kan de typische As–II–cliënt zich vaak niet voorstellen dat een ander een heel ander perspectief kan hebben (door de kinderlijke egocentriciteit van As–II–schema’s). Door de rol van de ander te spelen, kan de cliënt zich gaan realiseren dat er andere perspectieven zijn dan de stereotiepe interpretatie van afwijzing. Nabespreking van de rolomwisseling is belangrijk om het nieuwe inzicht te versterken en te laten integreren. Ten slotte kan de oorspronkelijke rolverdeling weer worden gebruikt voor een derde ronde, waarin cliënt nu kan experimenteren met nieuw gedrag, gebaseerd op de recent verworven nieuwe inzichten. In de praktijk zijn vaak meerdere rolomkeringen nodig, omdat het verwerven van nieuwe inzichten veel tijd kost en de cliënt wil experimenteren met verschillende alternatieve hypothesen.
Het betrekken van het verleden bij de huidige moeilijkheden is ook een belangrijk onderdeel van de cognitieve therapie bij persoonlijkheidsstoornissen. Niet alleen de relaties tussen onderliggende veronderstellingen en ervaringen en interpretaties uit de kindertijd worden besproken, maar met een gemodificeerde psychodramatechniek kunnen de kinderlijke interpretaties die aanleiding hebben gegeven tot de vorming van het onderliggende schema ook meer rechtstreeks worden bewerkt. Een typerende interactie tussen kind (cliënt) en ouder kan in een rollenspel worden nagespeeld, waarbij de therapeut of een stand–in de rol van de ouder speelt. Vervolgens voltrekt het proces zich als bij het hierboven geschetste rollenspel van actuele situaties: de kinderlijke interpretaties worden opgespoord door de cliënt zichzelf als kind te laten spelen; door rolomkering wordt een ander perspectief aangeboden, wat de kinderlijke (egocentrische) interpretaties openbreekt en leidt tot de formulering van alternatieve interpretaties (hierbij kan de cliënt nu gebruik maken van volwassen inzichten en cognitieve vermogens die hij/zij als kind niet had); ten slotte wordt het rollenspel herhaald, waarbij cliënt zich nu baseert op de nieuw verworven inzichten.
Een voorbeeld kan dit verduidelijken. Mevr. Gal was al geruime tijd in behandeling, waarbij aanvankelijk vooral ingegaan werd op de (vele) aanmeldingsklachten: eetbuien afgewisseld met anorectische perioden, perioden met hevige angsten en alcohol– en drugsmisbruik. Bovendien waren er problemen op het werk, met familieleden en met vrienden, alsmede een buitengewone negatieve zelfevaluatie. Wat betreft As–II kon gesproken worden van een borderline personlijkheidsstoornis. Incest en nog andere traumatische ervaringen in de jeugd waren bekend, maar aanvankelijk niet goed te bespreken, omdat zij dit afhield en bij pogingen haar jeugd ter sprake te brengen dissocieerde (ze was dan enige minuten niet bereikbaar voor de therapeut, en bij navraag kon ze niet vertellen wat ze deze minuten ervaren had). Vooruitgang bleek moeilijk te bewerkstelligen, omdat cliënte elke positieve handeling van zichzelf diskwalificeerde omdat deze niet paste bij haar beeld van zichzelf als ‘slecht’ persoon. Toen mevr. Gal het eindelijk wel aandurfde, bleek dat niet alleen de incestervaring zelf, maar vooral de wijze waarop haar moeder in haar ogen had gereageerd op het bekend worden, bijgedragen had aan haar idee schuldig en slecht te zijn. Het schuldige, slechte gevoel dat cliënte over zichzelf had wanneer er in haar omgeving iets was misgelopen bleek overeen te stemmen met de gevoelens die cliënte als kind ervaren had toen haar moeder met haar wilde spreken over wat er was voorgevallen.
De interactie met haar moeder, waarop mevr. Gal de overtuiging slecht te zijn had gegrondvest, werd in een rollenspel nagespeeld. Het was een situatie waarin de moeder, die net iets te weten was gekomen, met haar dochter wilde praten over wat er was gebeurd. In het rollenspel bleek dat cliënte als kind zo bang was voor moeders reactie dat ze niet in staat was om er met haar over te praten: ze vreesde dat alles wat ze over het gebeuren zou zeggen zou uitmonden in een totale afwijzing door haar moeder. (De incestplegers hadden haar ook nog voorgehouden dat haar moeder haar voor altijd zou wegsturen, wanneer ze het te weten zou komen). Vervolgens had cliënte het beëindigen van het gesprek door haar moeder (nadat moeder niet in staat gebleken was om haar dochter aan het praten te krijgen) geïnterpreteerd als een bewijs voor de afwijzing door haar moeder en daarmee voor haar eigen ‘slecht’ zijn. Na dit geëxpliciteerd te hebben werd een rolwisseling toegepast: cliënte speelde nu de moederrol, en de stand–in (omdat de therapeut een man was, werd gebruik gemaakt van een vrouwelijke stand–in) speelde de dochter. N.a.v. deze rolomwisseling werden twee hypothesen opgesteld over het gebeurde: ten eerste meende nevr. Gal dat het koele gedrag van haar moeder en haar beëindigen van het gesprek het bewijs vormden van moeders afwijzing van cliënte. Ten tweede was er de alternatieve hypothese, dat er sprake was geweest van een wisselwerking tussen moeder en dochter (de dochter durft niet te vertellen en kan daardoor haar vrees afgewezen te worden niet toetsen; moeder weet het zwijgen van haar dochter niet te doorbreken en praat er verder niet meer over, maar bevestigt hiermee de vrees van de dochter). In een derde ronde werd cliënte in de gelegenheid gesteld te experimenteren met de alternatieve hypothese: door toch tegen moeder te vertellen wat er was gebeurd en expliciet naar het oordeel van moeder te vragen, kon zij haar vrees toetsen en haar oordeel corrigeren. Het was natuurlijk van belang dat de reacties van moeder nauwkeurig volgens de aanwijzingen van cliënte werden gespeeld. Door extra rolomwisselingen toe te passen kon dit worden verduidelijkt: ook al speelde cliënte zo nauwkeurig mogelijk haar moeder na, ze wees haar dochter niet af. Na meerdere variaties raakte cliënte ervan overtuigd dat haar kinderlijke conclusie niet juist was geweest, wat bevestigd werd in een gesprek over de incest met haar moeder. Het resultaat van dit rollenspel was dat cliënte haar zelfbeeld kon nuanceren, wat als bijkomend therapeutisch effect had dat ze zich nu successen in haar leven kon toestaan, en zich niet meer steeds als overal schuldig aan beschouwde.
Bij deze techniek geldt dus dat in de praktijk vaak meerdere rolomwisselingen en variaties nodig zijn voordat er een duidelijk nieuw inzicht komt. Ook lijkt het nuttig het verkregen inzicht te consolideren door experimenten te doen in het dagelijks leven. In theorie kan deze techniek simpel ijken, in de praktijk gaat de toepassing vaak gepaard met heftige emoties bij de cliënt. De therapeut moet daar niet te beducht voor zijn.
Besluit
In het bovenstaande zijn de belangrijkste verschillen tussen cognitieve therapie voor As–I–stoornissen en cognitieve therapie voor As–II–stoornissen belicht, en zijn de belangrijkste aanvullingen toegelicht. Talrijke vragen blijven nog onbeantwoord. Hoe effectief is deze bijgestelde cognitieve therapie? Is het noodzakelijk om de therapeutische relatie of het verleden van cliënt in de therapie te betrekken? Welke zijn de indicatiecriteria? Is het met dergelijke therapieën mogelijk de persoonlijkheidsstoornis ‘zelf’ te behandelen? Er zal nog veel onderzoek verricht dienen te worden, ook naar de theoretische veronderstellingen die aan het model ten grondslag liggen.
Laten we het herinterpreteren van het verleden als voorbeeld nemen. Niet alleen zal onderzoek moeten uitwijzen of deze procedure een therapeutisch effect heeft, ook zal onderzocht moeten worden of een dergelijke techniek superieur is aan andere methoden. Ook als dat is gedocumenteerd, zal onderzocht moeten worden waarom dit zo is. Hoewel de therapeutische effecten van herinterpretatie van eerdere vervelende ervaringen verklaarbaar zijn door recente cognitieve en cognitief leertheoretische theorieën (‘stimulus–revaluation’, Davey, 1989), volgt daaruit nog niet dat deze techniek noodzakelijk is voor de verandering van vroeg verworven opvattingen. Er zijn ten minste twee verklaringen voor een eventuele noodzaak voor het toepassen van deze techniek:
- de cliënt blijft, ondanks de therapie, ervaringen vermijden die essentiële, corrigerende informatie bieden. De herinterpretatie–techniek zou dan voor de therapeut één van de weinige mogelijkheden zijn om de vermijding te doorbreken en corrigerende informatie aan te bieden;
- bij het aanleren van genoemde vastzittende opvattingen is er sprake geweest van een bepaald type leerproces dat blijkbaar ongevoelig is voor de verwachte corrigerende effecten op het uitblijven van catastrofes. In de leertheorie geldt dit bijvoorbeeld voor evaluatieve conditionering (Martin & Levey, 1985). Zonder twijfel zijn er nog andere hypotheses te genereren.
Ook de effectiviteit van dergelijke behandelingen dient te worden onderzocht. Voorlopige klinische bevindingen geven aanleiding tot een gematigd optimisme, zeker waar het ontwijkende, afhankelijke en borderline problematiek betreft (Beck, 1989; Beck et al., 1990). Voor de borderline stoornis komen nu meer gedetailleerde protocollen beschikbaar (Arntz, 1993). In ons eigen onderzoeksinstituut worden momenteel een aantal n = 1 studies verricht naar de behandeling van As–II–stoornissen. Figuur 2
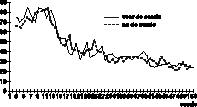
geeft de subjectieve geloofwaardigheid aan van een onderliggende opvatting van een cliënt met een ontwijkende persoonlijkheidsstoornis die momenteel behandeld wordt. Direct voorafgaand aan en onmiddellijk na iedere sessie scoorde de cliënt de geloofwaardigheid op een 0–100 schaal. De figuur illustreert de langzame afname van de sterkte van de oorspronkelijke opvatting, die gerelateerd was aan de persoonlijkheidsstoornis. Deze metingen zijn op zijn minst als manipulatie–check zinvol, omdat het de cognitieve therapie te doen is om dergelijke opvattingen (die geacht worden indicatoren te zijn van het onderliggende schema) te veranderen. Of de verandering van deze opvattingen vervolgens weer gepaard is gegaan met vermindering van de As–II–problematiek is een tweede vraag. Bij deze cliënt blijkt uit vragenlijstmetingen, nieuw gedrag en zelfrapportage dat er vooruitgang is. Maar de resultaten mogen dan als verandering beschouwd indrukwekkend zijn, als persoon blijft deze cliënt ontwijkende trekken vertonen. De conclusie zal duidelijk zijn: het ‘ombouwen’ van de persoonlijkheid tot een tegengesteld type is een onmogelijke zaak. Het verminderen van de extreme kwaliteiten van de persoonlijkheid lijkt daaretege mogelijk. En daar kan de cliënt veel aan hebben.
Summary
Two issues pertaining to cognitive–behavioral psychotherapy for patients with Personality Disorders are addressed. First, the presumption that patients with a Personality Disorder are more difficult to treat for their Axis– I anxiety disorders than patients without Axis– II disorders is discussed. Previous research seemed to support this view, but there appear to be various methodological weaknesses in most of these studies. Our own research suggests that patients with Axis– II disorders improve parallel to patients without Axis– II diagnoses on scales measuring Axis– I complaints. Second, recent developments in cognitive therapy for personality disorders are discussed. The differences between cognitive treatment of Axis– I and Axis– II problems are highlighted. Some cognitieve techniques seem especially suited for treatment of Axis– II: challenging of dichotomous and onedimensional thinking and the use of behavioural experiments to test interpersonal beliefs. Recently developed techniques to change dysfunctional problems in the therapeutical relationship and to change rigid schemata that have their roots in experiences in the youth are discussed. There is some ground for optimism: scarce, uncontrolled evidence for the effectiveness of cognitive therapy of Axis– II problems is reported.
Referenties
American Psychiatric Association (1987). Diagnostic and Statistical Manual of Mental Disorders, 3rd Edition Revised (DSM–R–III). Washington DC, APA.
Arntz, A. (1991). Principes en technieken van cognitieve therapie. Directieve Therapie, 11, 252–268.
Arntz, A. (1993). Ambulante cognitieve–gedragstherapie van borderline persoonlijkheidsstoornissen. In: J. J. L. Derksen & H. Groen (Eds.), Handboek voor de behandeling van Borderline Persoonlijkheidsstoornissen . ACCO, Amersfoort (in voorbereiding).
Arntz, A., van Beijsterveld, B., Hoekstra, R., Hofman, A., Eussen, M. & Sallaerts, S. (1992). The interrater reliability of a Dutch version of the Structured Interview for DSM–III–R Personality Disorders. Acta Psychiatrica Scandinavica, 85, 394–400.
Beck, A. T. (1989). Persoonlijke mededeling.
Beck, A. T., Freeman, A. & Associates (1990). Cognitive Therapy of Personality Disorders. New York: Guilford.
Beck, A. T., Rush, A. J., Shaw, B. F. & Emery, G. (1980). Cognitive Therapy of Depression. Chichester: Wiley.
Chambless, D. L., Renneberg, B., Goldstein, A. & Gracely, E. J. (1992). MCMI–diagnosed personality disorders among agoraphobic outpatients: prevalence and relationship to severity and treatment outcome. Journal of Anxiety Disorders, 6, 193–211.
Davey, G. C. L. (1989). UCS revaluation and conditioning models of acquired fears. Behaviour Research and Therapy, 27, 521–528.
Dreessen, L., Arntz, A., Luttels, C. & Sallaerts, S. (1992). Do personality disorders influence the results of cognitive–behavioural therapies for anxiety disorders? (In voorbereiding).
Dritschel, B. H. & Teasdale, J. D. (1992). Individual differences in affectrelated cognitive operations elicited by experimental stimuli. British Journal of Clinical Psychology, 30, 151–160.
Edwards, D. J. (1990). Cognitive therapy and the restructuring of early memories through guided imagery. Journal of Cognitive Psychotherapy, 4, 33–50.
Eussen, M., Arntz, A., Hoekstra, R., & Hofman, A. (1992). The factorial validity of the SCID–II. (In voorbereiding).
Faravelli, C. & Albanesi, G. (1987). Agoraphobia with panic attacks: One year prospective follow–up. Comprehensive Psychiatry , 28, 481–487.
Green, M. A. & Curtis, G. C. (1988). Personality disorders in panic patients: Response to termination of antipanic medication. Journal of Personality Disorders, 2, 303–314.
Fennell, M. J. (1983). Cognitive therapy of depression: The mechanisms of change. Behavioural Psychotherapy, 11, 97–108.
Foa, E. B. & Kozak, M. J. (1986). Emotional processing of fear: exposure to corrective information. Psychological Bulletin , 99, 20–35.
Green, M. A. & Curtis, G. C. (1988). Personality disorders in panic patients: Response in termination of antipanic medication. Journal of Personality Disorders, 2, 303–314.
Hermesth, H., Shahar, A. & Munitz, H. (1987). Obsessive–compulsive disorder and borderline personality disorder. American Journal of Psychiatry, 144, 120–121.
Kelley, M. J. (1987). Hormones and clinical anxiety: An imbalanced neuromodulation of attention. In H. J. Eysenck & I. Martin (Eds.), Theoretical Foundations of Behavior Therapy. New York & London: Plenum, 403–432.
Koster van Groos, G. A. S. (1987). Gestructureerd klinische interview voor DSM–III–R persoonlijkheidsstoornissen (SCID–II). Heeswijk–Dinther: auteur.
Kringlen, E. (1965). Obsessional neurotics: A long–term follow–up. British Journal of Psychiatry, 111, 709–722.
Lo, W. H. (1967). A follow–up study of obsessional neurotics in Hong Kong Chinese. British Journal of Psychiatry, 113, 823–832.
Martin, I. & Levey, A. B. (1985). Conditioning, evaluations and cognitions: An axis of integration. Behaviour Research and Therapyt, 23, 167–175.
Mavissakalian, M. & Hamann, M. S. (1987). DSM–III personality disorders in agoraphobia. II. Changes with treatment. Comprehensive Psychiatry, 28, 356–361.
Mavissakalian, M., Hamann, M. S. & Jones, B. (1990). DSM–III personality disorders in obsessive–compulsive disorder: changes with treatment. Comprehensive Psychiatry, 31, 432–437.
Millon, T. (1981). Disorders of personality: DSM–III–R, Axis–II
. New York: Wiley.
Minichiello, W. E., Bear, L. & Jenike, M. A. (1987). Schizotypal personality disorder: a poor prognostic indicator for behavior therapy in the treatment of obsessive–compulsive disorder. Journal of Anxiety Disorders, 1, 273–276.
Nisbett, R. E. & Ross, L. (1980). Human inference: Strategies and Shortcomings of Social Judgement. Englewood Cliffs, N.J.: Prentice Hall.
Nurnberg, H. G., Raskin, M., Levine, P. E., Pollack, S., Prince, R. & Siegel, O. (1989). Borderline personality disorder as a negative prognostic factor in anxiety disorders. Journal of Personality Disorders, 3, 205–216.
Padesky, C. A. (1988). Schema–focused cognitive therapy: Comments and questions . International Cognitive Therapy Newsletter , 4, 5–7.
Padesky, C. A. (1989). Cognitive therapy of personality disorders. Workshop given at the Academic Section Behavior Therapy, Community Mental Health Care Centre Maastricht/Limburg University.
Rabavillas, A. D., Boulougouris, J. C., Perissaki, C. & Stefanis, C. (1979). Pre–morbid personality traits and responsiveness to flooding in obsessive–compulsive patients. Behaviour Research and Therapy, 17, 575–580.
Reich, J. (1988). DSM–III personality disorders and the outcome of treated panic disorder . American Journal of Psychiatry, 145, 1149–1152.
Reich, J. (1990). The effects of personality on placebo response in panic patients. The Journal of Nervous and Mental Disease , 178, 699–702.
Reich, J. & Green, M. A. (1991). Effect of personality disorders on outcome of treatment. Journal of Nervous and Mental Disease , 179, p. 74–82.
Repko, G. R. & Cooper, R. (1985). The diagnosis of personality disorder: A comparison of MMPI profile, Millon Inventory, and Clinical Judgement in a workers’ compensation population . Journal of Clinical Psychology, 41, 867–881.
Safran, J. D. (1990). Towards a refinement of cognitive therapy in light of interpersonal practice: II. Practice. Clinical Psychology Review, 10, 107–121.
Spitzer, R. L., Williams, J. B. W., Gibbon, M. & First, M. (1990). Structured Clinical Interview for the DSM–III–R Personality Disorders (
SCID–II, version, 1.0). Washington, D.C., American Psychiatric Press.
Steketee, G. (1990). Personality traits and disorders in obsessieve–compulsives. Journal of Anxiety Disorders, 4, 351–364.
Teasdale, J. D. & Fennell, M. J. (1982). Immediate effects on depression of cognitive therapy interventions. Cognitive Therapy and Research, 6, 343–352.
Turner, R. McM. (1987). The effects of Personality disorder diagnoses on the outcome of social anxiety symptom reduction. Journal of Personality Disorders, 1, 136–143.
Tyrer, P., Casey, P., & Gall, J. (1983). Relationship between neurosis and personality disorder. British Journal of Psychiatry , 142, 404–408.
Vaugan, M. & Beech, H. R. (1985). Which obsessionals fail to change? In: Mays, D. T. & Franks, C. M. (Eds.), Negative outcome in psychotherapy and what to do about it. New York: Springer, 195–198.
Velden, K. van der (1992). Persoonlijkheidsstoornissen en de directieve therapie. In: Velden, K. van der (red.), Directieve Therapie , 4. Houten: Bohn Stafleu Van Loghum.
