DT-23-02-192.pdf 690.80 KB 966 downloads
Ernstige angststoornissen: een model voor probleemanalyse ...Samenvatting
Voor de behandeling van angststoornissen bestaan effectieve behandelmethoden, maar deze werken niet bij iedereen. Een aanzienlijke groep patiënten houdt klachten. In dit artikel wordt besproken dat ‘gevolgschade’ en kwetsbaarheid mogelijk kenmerkend zijn voor deze groep. Om de problemen te analyseren, presenteren we een model waarin deze aspecten een belangrijke plek innemen. Op basis van deze probleemanalyse volgen overwegingen voor probleemkeuze, fasering van de behandeling, doelen en terugvalpreventie. Tot slot bespreken we de voor- en nadelen van protocollair werken.
Inleiding
Voor angststoornissen, zoals de obsessieve-compulsieve stoornis en de paniekstoornis met agorafobie, bestaan behandelmethoden waarvan in gecontroleerd onderzoek werd aangetoond dat ze bij circa zeventig procent van de patiënten verbetering geven. Het gaat dan om cognitieve gedragstherapie en farmacotherapie (met name bepaalde antidepressiva, zoals ssri’s) en de combinatie van deze twee (Van Balkom, Van Oppen, & Van Dyck, 2001). De onderzoeksbevindingen zijn doorgaans gebaseerd op kortdurende, protocollaire behandelingen. Maar er zijn steeds meer aanwijzingen dat sommige patiënten na een dergelijke behandeling nog lange tijd nabehandeling zoeken (De Beurs, Van Balkom, Van Dyck, & Lange, 1999; De Haan et al., 1997). Bakker (2001) vermeldde dat nogal wat patiënten met een paniekstoornis met agorafobie na verloop van tijd weer klachten ontwikkelden. Dus hoewel is aangetoond dat de genoemde strategieën de aanpak van eerste keuze vormen bij de behandeling van de genoemde angststoornissen, is een relativering op zijn plaats. Ten minste dertig procent van de patiënten heeft bij deze behandelingen onvoldoende baat, moet langdurig worden doorbehandeld of krijgt opnieuw klachten.
De eerste auteur van dit artikel is werkzaam op een afdeling voor dagbehandeling waar vanuit gedragstherapeutische principes wordt gewerkt. Juist in een dagbehandeling worden patiënten behandeld die onvoldoende herstellen van een poliklinische behandeling met gedragstherapie en psychofarmaca. In dit artikel bespreken we eerst bevindingen uit onderzoek naar factoren die het effect van behandelingen bij angststoornissen bepalen. Daarna noemen we enkele kenmerken van de patiënten op de dagbehandeling. We besteden daarbij vooral aandacht aan ‘gevolgschade’ en kwetsbaarheid. We veronderstelden dat deze kenmerken elkaar vaak in negatieve zin versterken en daardoor de prognose van de behandeling verslechteren. Om die reden leek het nodig om deze aspecten in de diagnostiek te betrekken. Dit resulteerde in een model voor probleemanalyse waarin, naast de klachten, ook gevolgschade en kwetsbaarheid zijn opgenomen. Op basis van dit model bespreken we overwegingen rond probleemkeuze, fasering van de behandeling, doelen en terugvalpreventie, en de bruikbaarheid van protocollen.
Kenmerken die het effect van behandeling van angststoornissen bepalen
Het ligt voor de hand te veronderstellen dat de intensiteit van de aandoening, dat wil zeggen de ernst en uitgebreidheid van angst, vermijdingsgedrag of dwangrituelen, in belangrijke mate het resultaat van een behandeling bepaalt. Vanuit deze gedachte valt te verwachten dat patiënten met een obsessieve-compulsieve stoornis die poliklinisch niet herstellen en uiteindelijk (deeltijd)klinisch worden behandeld, hoger scoren op dwangvragenlijsten dan patiënten die wel voldoende hebben aan een poliklinische behandeling. Maar in onderzoeken van Meesters (1997) en Berretty en Jacobs (1998) bleek dat de scores van beide groepen maar weinig verschilden. De Haan et al. (1997) rapporteerden dat de intensiteit van de ocd-klachten, gemeten met de Yale-Brown Obsessive Compulsive Scale (y-bocs; Goodman et al., 1989), slechts zo’n 25 procent van de variantie in behandelings- en follow-upresultaten verklaarde. Blijkbaar is de intensiteit van de aandoening, gemeten met vragenlijsten over de klachten, slechts een van de parameters die het effect van een behandeling bepalen.
Een andere factor die mogelijk een rol speelt, is comorbiditeit, met andere as-i- of as-ii-stoornissen. Ook hiernaar werden inmiddels enkele studies verricht. Eisen et al. (1999) onderzochten patiënten met een obsessieve-compulsieve stoornis die vooral medicamenteus en in mindere mate gedragstherapeutisch waren behandeld. Zij vonden geen significante invloed van comorbide as-i- of as-ii-stoornissen op het behandelsucces. Ook Steketee, Eisen, Dyck, Warshaw en Rasmussen (1999) concludeerden dat comorbiditeit op as-i (vooral andere angststoornissen en depressie) en op as-ii (vooral stoornissen uit het C-cluster) geen significante voorspellers waren van de mate van herstel van ocd-patiënten die één jaar (98 procent) tot vijf jaar (59 procent) lang werden gevolgd.
Steketee et al. (1999) vonden dat uiteindelijk slechts twee factoren de kans op verbetering voorspelden. De eerste was al dan niet gehuwd zijn: gehuwde patiënten hadden een tweemaal zo grote kans op herstel als alleenstaanden. De tweede en beste voorspeller was de mate waarin de patiënt bij de start van de behandeling in het algemeen nog functioneerde. Patiënten die nog redelijk (dat wil zeggen 70 of hoger) scoorden op de Global Assessment of Severity (gas) hadden een tweemaal zo grote kans op herstel als patiënten die tussen 50 en 69 zaten, en deze groep had weer een tweemaal zo grote kans op herstel als patiënten die onder de 50 scoorden.
Samengevat: intensiteit van de klachten en comorbiditeit met as-i- en as-ii-stoornissen bepalen slechts gedeeltelijk het succes van een behandeling. Belangrijk is de eerdergenoemde bevinding van Steketee et al. (1999) : vooral als het op verschillende fronten slechter gaat en de patiënt dus in zijn algeheel functioneren wordt belemmerd, wordt de kans op herstel kleiner. Juist dit aspect – achteruitgang op meerdere gebieden – is kenmerkend voor de dagbehandelingspatiënten.
Enkele voorbeelden van patiënten op de dagbehandeling
De heer Alberts (33 jaar)
De heer Alberts was altijd al precies en tobberig, maar sinds hij zelfstandig ging wonen, tien jaar geleden, kreeg hij steeds meer last van dwangklachten. Sinds twee jaar kan hij niet meer werken. Een jaar geleden ging hij weer bij zijn moeder wonen, omdat hij in zijn eigen woning helemaal verstrikt raakte in zijn rituelen. Bij zijn moeder voelt hij zich rustiger. Dat komt vooral doordat hij het idee heeft dat in haar huis zij verantwoordelijk is voor alles wat er kan gebeuren, zodat hij zelf niet hoeft te controleren. De heer Alberts voelde zich in zijn jeugd vaak onveilig, omdat zijn vader regelmatig een kwade dronk had. Bij ruzies tussen zijn ouders lag hij verstard onder de dekens. Ook weet hij zich te herinneren dat zijn jongere broer dan naar beneden riep of het afgelopen kon zijn; die was niet bang. Na het overlijden van zijn vader (de heer Alberts was toen 15 jaar) werd de sfeer thuis beter. Hij vertelt overigens ook goede herinneringen te hebben aan zijn vader. Zijn moeder beaamt dit en vertelt ter verdediging van haar man dat deze was opgegroeid bij verschillende familieleden, nadat zijn moeder zich had gesuïcideerd. De afgelopen twee jaren heeft de heer Alberts, in tegenstelling tot vroeger, steeds minder sociale contacten. Hij is definitief ontslagen uit zijn functie als bankmedewerker.
Mevrouw Berends (55 jaar)
Mevrouw Berends kampt met de dwanggedachte dat haar kinderen of kleinkinderen iets ernstigs zou kunnen overkomen. Dit leidde tot uitgebreide telrituelen en controles om haar angsten te bezweren. Verder trok zij zich steeds meer terug uit sociale contacten, omdat deze contacten haar belemmerden haar rituelen uit te voeren. Ze werd ernstig depressief, en hoewel antidepressiva een gunstig effect hadden op haar stemming, bleven de dwangklachten onverminderd aanwezig. Haar man steunt haar, maar dit is voor haar vooral reden tot schuldgevoel. Zij vertelt dat haar bezorgde aard lijkt op die van haar moeder. Haar moeder was een warme vriendelijke vrouw, die ook regelmatig depressieve perioden doormaakte. Mevrouw Berends vertelt dat deze perioden alleen goed door te komen waren doordat haar vader er dan zijn schouders onder zette.
De heer Deen (32 jaar)
De heer Deen wordt al drie jaar ernstig belemmerd door een paniekstoornis met agorafobie; hij vermijdt inmiddels veel situaties. Hij was altijd een harde werker, die op grond van zijn goede werkprestaties promotie kreeg. Maar hij raakte steeds meer gespannen en kreeg paniekaanvallen. Hij moest zich daardoor ziek melden en bleef thuis. Dit was voor hem moeilijk te verdragen, omdat hij alle zelfwaardering ontleende aan zijn arbeidsprestaties. In het verleden leed hij aan dyslexie en hij vertelt vol trots hoe hij dat zelf de baas werd. Terugblikkend denkt hij dat hij op de middelbare school erg zenuwachtig was, omdat zijn vader – een wat dwangmatige man – zijn prestaties zo sterk controleerde. De heer Deen werd na een jaar thuis zitten steeds depressiever; hij voelde zich tekortschieten ten opzichte van zijn vriendin, die de laatste tijd aangeeft de relatie te willen beëindigen.
Naar onze indruk onderscheiden de patiënten binnen een dagbehandeling zich op de volgende aspecten van patiënten in poliklinische settings:
- Ze hadden geen of slechts tijdelijk baat bij behandelingen die volgens empirisch onderzoek bij dit type klachten adequaat zouden moeten zijn.
- Ze ervaren op veel levensgebieden problemen, bijvoorbeeld in hun opleiding of werk en in hun functioneren als ouder of partner.
- Ze hebben opvallend vaak eerste- of tweedegraads familieleden die leden aan soortgelijke psychische aandoeningen, soms in combinatie met alcoholmisbruik.
- Ze groeiden op in een klimaat dat hun kwetsbaarheid vergrootte: bijvoorbeeld de aandoening van een van de ouders zorgde voor een onvoldoende ondersteunend gezins- en opvoedingsklimaat; ook gepest zijn op school wordt relatief vaak gemeld.
De eerste twee kenmerken gelden eigenlijk per definitie. Ze vormen belangrijke indicatiecriteria voor dagbehandeling, omdat in het kader van stepped care een poliklinische behandeling de voorkeur verdient zolang patiënten niet eerder zijn behandeld of nog op allerlei gebieden (relatief) goed blijven functioneren. Het is denkbaar dat het problematische functioneren op veel levensgebieden op z’n minst gedeeltelijk het gevolg is van de aanhoudende angststoornis; dit is de ‘gevolgschade’ (Ormel, 1998). Verder kunnen de laatste twee kenmerken erop wijzen dat patiënten op een dagbehandeling al van jongs af aan een zekere kwetsbaarheid hebben voor het ontwikkelen van psychische stoornissen. Overigens moeten we daarbij onmiddellijk aantekenen dat dit vooralsnog klinische indrukken zijn. Vergelijking met normalen en met angstige patiënten die wel goed en duurzaam op cognitieve gedragstherapie of medicatie reageren, zou moeten uitwijzen in hoeverre de groepen inderdaad op deze kenmerken verschillen.
Maar als we ervan uitgaan dat deze indrukken kloppen, concluderen we dat twee aspecten kenmerkend zijn voor de patiënten op onze dagbehandeling: ze kampen met aanzienlijke gevolgschade en ze bezitten van jongs af aan een relatief grote kwetsbaarheid voor het ontwikkelen van een angststoornis. Op deze beide aspecten gaan we nader in.
Gevolgschade
Gevolgschade houdt in dat de patiënt door de klachten niet langer in staat is zijn oorspronkelijke activiteiten te verrichten, hetgeen tot uiting komt in verlies van of minder functioneren in de arbeidsrol, de sociale rollen, de relatie- en gezinsrol. Dit kan leiden tot overbelasting van de mensen in zijn directe omgeving: partner en kinderen, vrienden, collega’s. In de dsm-iv (apa, 1994) is dit aspect terug te vinden op as-v, de Global Assessment of Functioning of gaf-schaal. Het is een circulair proces: kan een patiënt niet meer werken omdat de dwangstoornis zo hevig is, of is de dwangstoornis zo hevig geworden omdat hij gestopt is met werken? Bekend is dat dit circulaire proces bij bijvoorbeeld burn-out (een verschijnsel dat aanvankelijk in psychisch opzicht wordt gekenmerkt door relatief milde symptomen) tot arbeidsongeschiktheid kan leiden. Hetzelfde proces kan optreden in de sociale rollen en de gezins- en relatierol. Trekt iemand zich terug uit contacten met vrienden omdat hij depressief is, of wordt hij depressiever omdat hij niemand meer ziet? Haken de gezinsleden en vrienden af omdat iemand steeds klachten heeft, of is hun afhaken een van de oorzaken van het voortduren van de klachten?
Kwetsbaarheid
Bij verschillende psychische aandoeningen (depressie, psychose, ontwikkelingsstoornissen) wordt tegenwoordig gewerkt vanuit een kwetsbaarheidmodel (Appelo, 2001; Van den Bosch, 1993). Op het gebied van angststoornissen beschreef onder andere Craske (1999) de kwetsbaarheid nader.
Ook bij patiënten op de dagbehandeling maken factoren in de voorgeschiedenis hen extra kwetsbaar voor het ontwikkelen van psychische klachten. Enkele van deze werden in het voorafgaande al genoemd, zoals een genetische aanleg voor psychopathologie en een onvoldoende ondersteunend opvoedingsklimaat, alsook het samenspel tussen deze factoren. Het lijkt erop dat mensen die een psychische stoornis ontwikkelen, geen aselecte steekproef zijn uit de gehele bevolking. Caspi, Moffitt, Newman en Silva (1996) rapporteerden onderzoek dat het belang van kwetsbaarheid bij het ontwikkelen van psychische klachten ondersteunt. In een longitudinale epidemiologische studie werden kinderen op driejarige leeftijd gedurende negentig minuten geobserveerd en getest door een onderzoeker die onbekend was met de antecedenten van het kind. Op basis van dit onderzoek werd het kind ingedeeld in een van drie groepen: impulsieve (N = 106), geïnhibeerde (N = 80) en aangepaste (N = 837) kinderen. Op 21-jarige leeftijd werden zij opnieuw onderzocht en bleken de eerste twee groepen (impulsief en geïnhibeerd) te verschillen van de derde (aangepast). De impulsieve groep was vaker met justitie in aanraking geweest en voldeed vaker aan de criteria van de antisociale persoonlijkheidsstoornis. De geïnhibeerde groep voldeed vaker aan de criteria voor een depressie. In vergelijking met de aangepaste groep hadden de personen in de beide andere groepen meer alcoholproblemen en vaker een suïcidepoging gedaan. Controle voor sociale klasse veranderde de uitkomsten niet. Hoewel de voorspellingen zeker niet perfect waren (ook in de aangepaste groep kwamen de genoemde stoornissen en problemen voor, maar minder frequent) zijn de gevonden verbanden opmerkelijk, gezien het tijdsinterval van 18 jaar tussen beide metingen en de korte gedragsobservatie op driejarige leeftijd. De auteurs concludeerden dan ook dat vroeg optredende gedragskenmerken een persisterende risicofactor kunnen vormen voor het ontwikkelen van bepaalde vormen van psychopathologie.
Ormel (1997), Ormel en De Jong (1999) en Ormel, Neeleman en Wiersma (2001) gaven een overzicht van bevindingen waaruit direct of indirect het belang van kwetsbaarheid in de etiologie van psychische stoornissen blijkt. Ormel (1997) noemde hierbij met name depressie, maar gaf aan dat de bevindingen voor bijvoorbeeld de paniekstoornis minstens zo overtuigend zijn. Deze bevindingen zijn (kort samengevat):
- Genetische factoren voorspellen tot op zekere hoogte het ontstaan van psychopathologie. Ze verklaren 30 tot 50 procent van de variantie. Omdat emotionele stoornissen, zoals angst en depressie, in belangrijke mate hun genetische achtergrond delen, bepalen omgevingsgebonden factoren welke emotionele stoornis feitelijk zal optreden.
- Affectieve verwaarlozing en trauma in de jeugd leiden tot een significant verhoogde kans op psychopathologie op volwassen leeftijd.
- Veel psychische aandoeningen, waaronder zeker ook angststoornissen en depressies, kennen hoge terugvalpercentages. Ongeveer de helft van de mensen die een eerste depressie doormaken, krijgt daarna een tweede depressie; driekwart van degenen met een tweede episode maken een derde mee.
- De aanwezigheid van psychische stoornissen is in de bevolking erg ongelijk verdeeld: het zijn vrijwel steeds dezelfden met wie het vaak niet goed gaat. Ormel citeerde onderzoek, gebaseerd op de National Comorbidity Study (Kessler et al., 1994) bij een representatieve steekproef van ruim 8000 Amerikanen, waaruit bleek dat 27 procent van de bevolking 79,4 procent van de lifetime-prevalentie van alle psychische aandoeningen voor zijn rekening nam.
- De voorspellende waarde van life-events is gering, bezien op het niveau van de gehele bevolking. Verreweg de meeste ingrijpende gebeurtenissen worden niet gevolgd door een depressie of angststoornis. Hetzelfde geldt voor de relatie tussen positieve gebeurtenissen en herstel van een emotionele stoornis. Ormel (1997) merkte op dat er dus wel condities moeten zijn als kwetsbaarheid of veerkracht, die maken dat negatieve en positieve gebeurtenissen bij de ene persoon wel pathogeen of juist heilzaam werken en bij de ander niet. Er zijn overigens aanwijzingen dat life-events iemand niet zomaar — at random –overkomen: 40 procent van de variantie in life-events wordt voorspeld door genetische en gezins- of omgevingsfactoren (Kendler, Neale, Kessler, Heath, & Eaves, 1993). Er is dus in ieder geval gedeeltelijk tweerichtingsverkeer. Verder gaven Kendler et al. (1993) aan dat de copingvaardigheden van de betrokken persoon, die eveneens voor een groot deel zijn bepaald door genetische en omgevingsfactoren, de duur van de life-events beïnvloeden.
Ormel beschreef verder kwetsbaarheidsfactoren als de verzameling determinanten die (a) het risico op een stoornis vergroten, (b) stabiel zijn in de tijd, waardoor het risico continu verhoogd is, en (c) op zichzelf onvoldoende zijn om de stoornis te doen ontstaan. Kwetsbaarheid alleen is dus geen voldoende voorwaarde; zonder uitlokkende factoren, hoe miniem ook, leidt kwetsbaarheid niet tot een stoornis. Anders zouden we niet van kwetsbaarheid hoeven te spreken maar in principe de oorzaak moeten kunnen aanwijzen, aldus Ormel. Gezien de eerdergenoemde onderzoeksbevindingen is dit niet aannemelijk: een stoornis ontstaat uit een samenspel van factoren. Genetische factoren zijn belangrijk, maar bepalen niet meer dan 30 tot 50 procent van de variantie; life-events hebben invloed, maar leiden niet rechtstreeks tot een stoornis; affectieve verwaarlozing heeft zijn effecten, maar niet bij alle personen.
Ormel (1997) maakte een voor de klinische praktijk handzaam onderscheid tussen structurele en instrumentele kwetsbaarheidsfactoren. Structurele kwetsbaarheid wordt gezien als een stabiele, relatief onveranderlijke factor die als het ware in het leven wordt meegedragen. Voorbeelden hiervan zijn erfelijke belasting, traumatisering en verwaarlozing in de kinderjaren. Deze structurele kwetsbaarheid uit zich in de instrumentele kwetsbaarheid. Daaronder worden verstaan: copingstijlen, mate van ervaren controle, reactiepatronen bij stress en dergelijke – kortom, de uitingsvormen in het dagelijkse leven. De structurele kwetsbaarheid is relatief onveranderlijk, de instrumentele kwetsbaarheid wordt gezien als dynamisch en als aan verandering onderhevig. De instrumentele kwetsbaarheid kan bijvoorbeeld verminderen bij het aangaan van taken en ervaringen die leiden tot een positief resultaat, waarbij de persoon in kwestie zelfcontrole en sociale steun ervaart. In dat opzicht wijkt dit model af van andere kwetsbaarheidsmodellen, die kwetsbaarheid als een onwrikbaar gegeven beschouwen of het individu alleen als een passieve ontvanger van ervaringen.
Een model voor probleemanalyse
Uit het voorafgaande concluderen we dat gevolgschade en kwetsbaarheid belangrijke factoren zijn in de etiologie en het voortduren van therapieresistente angststoornissen, zeker bij patiënten binnen een dagbehandeling. Zij lijken van jongs af aan meer dan gemiddeld kwetsbaar en ontwikkelen klachten, vaak in samenspel met stressfactoren en life-events. Deze klachten leiden tot gevolgschade, op te vatten als een duurzaam belastende life-event, die vervolgens weer negatief inwerkt op de kwetsbaarheid, waarmee de cirkel rond is. Omdat gevolgschade en (structurele en instrumentele) kwetsbaarheid zo kenmerkend zijn, dienen ze een centrale plaats in te nemen in de probleemanalyse. Dit leidt dan tot het volgende model, een bewerking van een eerder beschreven model voor probleemanalyse (Orlemans, 1987; Rombouts, 1993).
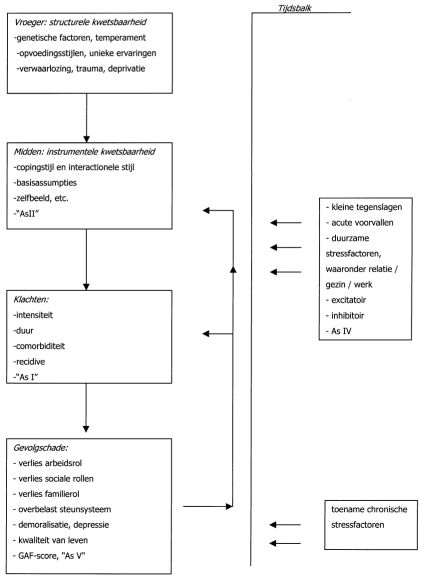
De structurele kwetsbaarheid wordt gevormd door genetische factoren, de wijze waarop de patiënt werd opgevoed (het ‘opvoedingsklimaat’), life-events en unieke ervaringen. In de adolescentie of jonge volwassenheid komen deze factoren tot uiting in relatief vaststaande basisassumpties en copingstrategieën: de instrumentele kwetsbaarheid, ook op te vatten als persoonlijkheidskenmerken (die binnen de dsm-iv vooral op as-ii zijn terug te vinden). Op de tijdsbalk staan de acute of duurzame stressfactoren (binnen de dsm-iv genoteerd op as-iv). Te denken valt hierbij aan belasting tijdens werk, studie en opleiding, omgang met leeftijdsgenoten; aan relationele en gezinsproblemen; aan faseovergangen, verlies en traumatische voorvallen. Hierbij wordt een onderscheid gemaakt tussen het optreden van excitatoire (uitlokkende) factoren en het verlies van voorheen beschermende of compenserende factoren, ook wel aangeduid als inhibitoire factoren. Wanneer een persoon, die toch al kwetsbaar was, in de loop van zijn leven wordt geconfronteerd met acute of duurzame stressfactoren, kan hij min of meer tijdelijke klachten ontwikkelen (binnen de dsm-iv genoteerd op as-i), omdat hij deze stressfactoren door zijn instrumentele kwetsbaarheid niet goed kan hanteren. Vermoedelijk geldt daarbij: hoe groter de kwetsbaarheid, hoe minder stress er nodig is om de betreffende persoon uit evenwicht te brengen. Wanneer de as-i-klachten voortduren, ontstaat gevolgschade: de kwaliteit en kwantiteit van de verschillende rollen, en dus het algeheel functioneren, gaat achteruit (genoteerd op as-v van de dsm-iv). Voor de instrumenteel kwetsbare persoon zijn ook deze nieuwe stressfactoren moeilijk te hanteren. Zijn klachten nemen toe. Zijn zelfbeeld verslechtert, zijn copingstrategieën worden steeds angstiger of depressiever gekleurd: zijn instrumentele kwetsbaarheid neemt toe. Dit kan ertoe leiden dat een genetisch bepaalde aanleg tot depressie (weer) manifest wordt, of dat vroegere traumatische gebeurtenissen hun invloed weer doen gelden, vooral doordat de patiënt onvoldoende copingvaardigheden heeft om deze succesvol te hanteren. In het verlengde hiervan nemen klachten en gevolgschade verder toe: de persoon is gevangen in verschillende vicieuze cirkels.
Een voorbeeld ter illustratie: een man met een dwangmatige copingstijl (instrumentele kwetsbaarheid), die hij mogelijk ontwikkelde onder invloed van een kritische, prestatiegerichte opvoedingsstijl door angstige ouders (aspecten van structurele kwetsbaarheid), leeft vanuit de basisassumptie dat alle zelfrespect ontleend dient te worden aan hard werken (instrumentele kwetsbaarheid). Bij toenemende werkbelasting (as-iv), die hij overigens op grond van zijn basisassumptie gedeeltelijk zelf zo organiseert, leidt dit tot paniekaanvallen en controledwang (as-i). Hij is ziek thuis (gevolgschade, as-v). Hij kan hierdoor niet meer voldoen aan zijn strenge basisassumptie (toename van instrumentele kwetsbaarheid). Hij wordt depressief (verdere toename van de as-i-klachten) en voelt zich nu ook falen als echtgenoot en als vader (toenemende gevolgschade).
Overwegingen op basis van het probleemanalysemodel
Het begin van de behandeling en de probleemkeuze
De gepresenteerde probleemanalyse strookt goed met het gedragstherapeutische procesdenken (Brinkman, 1978). Als gevolgschade en kwetsbaarheid kenmerkend zijn voor persisterende (angst)stoornissen, dan verdienen deze – naast de klachten – een duidelijke plaats in de probleemanalyse. Bij het begin van de behandeling is het beschreven model geschikt om in aangepaste bewoordingen aan de patiënt te presenteren als holistische theorie en daarmee behandelrationale, conform het gedragstherapeutische proces. Doorgaans zal dit op tentatieve wijze gebeuren (het kan enige tijd vergen voordat over alle aspecten voldoende indruk is verkregen) en met belichting van de positieve kanten (volgens de directieve-therapeutische traditie). Wanneer tijdens de behandeling nieuwe gegevens aan de orde komen, wordt de inhoud van het probleemanalysemodel aangepast.
De volgende belangrijke stap is de probleemkeuze: waar beginnen we mee. Brinkman (1978) en Orlemans (1987) lieten bij deze keuze de zogenaamde problematische waarde zwaar meewegen. In het voorgaande werd beargumenteerd dat bij patiënten met een ernstige angststoornis de gevolgschade een hoge problematische waarde heeft, en wel om drie redenen. Voor de individuele patiënt betekent het dat de kwaliteit van zijn leven ernstig is aangetast. Verder is volgens de bevindingen van Steketee et al. (1999) juist deze gevolgschade een belangrijke voorspeller van gebrek aan behandelsucces. Ten slotte (en vermoedelijk direct aan het vorige aspect gerelateerd) houdt deze gevolgschade volgens het model allerlei vicieuze cirkels in stand. Dit alles pleit ervoor om in het begin van de behandeling (ook) expliciet te werken aan het verminderen van de gevolgschade, soms nog voorafgaand aan of gelijktijdig met het inzetten van de interventies die direct bedoeld zijn om de as-i-klachten te verminderen.
Aanpak van de gevolgschade
We hebben de indruk dat voor de patiënt alleen al de deelname aan een dagbehandeling de eerste stap in de bestrijding van de gevolgschade vormt. In plaats van doelloos thuis te zitten, krijgt hij weer structuur in de dag en in de week. Hij moet de wekker weer zetten en is een aantal dagen gedurende kantoortijden van huis. Niet alleen voor de patiënt, maar ook voor de mensen om hem heen is dit een hele verandering. Ook op de klachten van de patiënt heeft de nieuwe structuur meestal een gunstig effect. Hij heeft bijvoorbeeld minder tijd om zijn dwanghandelingen uit te voeren.
Streven naar vermindering van de gevolgschade leidt tot een flexibel therapieprogramma en impliceert dat zo vroeg mogelijk in de behandeling de patiënt actief moet worden aangemoedigd om relevante rollen elders weer op te pakken. Wanneer een moeder met smetvrees nog wel haar kinderen naar school durft te brengen, kan zij later beginnen. Anders vergroot juist het in dagbehandeling zijn de gevolgschade: weer een rol die afbrokkelt. Als een van haar agorafobie herstellende moeder zover is dat ze haar kinderen weer van school durft te halen, krijgt ze daarvoor in het programma alle ruimte. Kortom: de patiënt gaat zo snel mogelijk weer enkele dagdelen besteden aan arbeidsherintegratie, vrijwilligerswerk, studie of werkzaamheden thuis. De problemen hierbij (zowel wat betreft klachten als instrumentele kwetsbaarheid) kunnen in de behandeling worden ingebracht en bewerkt. Geleidelijk aan wordt het aantal dagdelen uitgebreid, zodat bij beëindiging van de dagbehandeling de patiënt elders weer structuur en een relevante daginvulling heeft. Gedurende de nazorgcontacten kan de daginvulling verder worden uitgebouwd. In de praktijk betekent dit dat vrijwel nooit alle patiënten steeds op de dagbehandeling aanwezig zijn en dat veel begeleiding telefonisch plaatsvindt. Deze insteek is dus anders dan wanneer men zich pas na beëindiging van de behandeling gaat richten op het bewerken van de gevolgschade op maatschappelijk gebied, zoals in de meeste andere dagbehandelingsvormen gebruikelijk is.
Inschatten van haalbare doelen en terugvalpreventie
Op basis van dit model kan een eerste inschatting worden gemaakt van haalbare doelen. We veronderstellen dat de doelen bij een hoge kwetsbaarheid beperkter moeten zijn dan bij een lage kwetsbaarheid. Een patiënt die naast zijn dwangstoornis lijdt aan een dwangmatige persoonlijkheid, een duidelijke familiaire belasting en affectieve verwaarlozing in zijn jeugd, heeft waarschijnlijk een minder goede prognose dan een patiënt die naast zijn dwangstoornis weinig van dergelijke risicofactoren vertoont. Wanneer de dwangstoornis in het verlengde ligt van een pervasieve ontwikkelingsstoornis (hoge structurele en instrumentele kwetsbaarheid) moeten op het gebied van de dwang eveneens beperktere doelen worden gesteld. In het algemeen kunnen we stellen: naarmate de instrumentele en structurele kwetsbaarheid hoger is, verschuift het doel van de behandeling meer naar beperking van de gevolgschade (en minder naar directe klachtenreductie).
In het model vormt de instrumentele kwetsbaarheid een belangrijk aangrijpingspunt. In de eerste plaats leidt het denken in termen van instrumentele kwetsbaarheid tot een spaarzamer gebruik van de term persoonlijkheidsstoornis. Instrumentele kwetsbaarheid wordt gezien als een combinatie van idiosyncratische stijlen op het gebied van zelfbeeld, coping en interacties, die in cognitief-gedragstherapeutische termen goed operationaliseerbaar en redelijk te behandelen zijn, mits men rekening houdt met de door de structurele kwetsbaarheid bepaalde marges. Uit het model blijkt ook dat er steeds een samenspel is met de stressfactoren die op de tijdsbalk staan genoteerd. Iemand met een dwangmatige persoonlijkheid zal minder lijden onder zijn persoonlijkheidskenmerken wanneer op de tijdsbalk compenserende of inhibitoire factoren aanwezig zijn, zoals een overzichtelijk leven. Dit betekent dat het herstellen van deze factoren in een behandeling nuttig is: de persoonlijkheidsproblematiek blijft aanwezig maar doordat de patiënt minder wordt belast zullen zich minder snel klachten ontwikkelen. Dit is een belangrijk gegeven in het kader van de terugvalpreventie.
Het model verschaft meer overwegingen in dit kader. Ormel (1997) noemde dat er aanwijzingen zijn dat met name cognitieve-gedragstherapie de instrumentele kwetsbaarheid blijvend kan verminderen, met daardoor minder kans op terugval en recidives. Na, of parallel aan, de bestrijding van de klachten op as-i, dient dus ook deze instrumentele kwetsbaarheid zo veel mogelijk te worden verminderd door cognitief-gedragstherapeutische interventies. Een behandeling is daarom uit het oogpunt van recidive- en terugvalpreventie geslaagd wanneer deze leidt tot vermindering van gevolgschade, van klachten én van de instrumentele kwetsbaarheid. Zoals gezegd bepaalt de structurele kwetsbaarheid hoeveel de instrumentele kwetsbaarheid kan worden verminderd. Bij patiënten met een relatief grote structurele kwetsbaarheid is slechts beperkte winst te boeken; bij hen zal de terugvalpreventie vooral gericht zijn op het zo goed mogelijk hanteren van de stressfactoren die zich in hun leven kunnen voordoen. Dit betekent soms dat de betreffende persoon moet leren vermijden. Zo kan iemand met een dwangmatige persoonlijkheid het beste situaties vermijden waarin hij verschillende taken naast elkaar moet doen of te veel dingen aan zijn hoofd heeft.
In de praktijk leidt dit bij relatief kwetsbare patiënten tot soms langdurige nabehandelingscontacten. Bij hen geldt dat de as-i-stoornis voorzover mogelijk onder controle is, dat de gevolgschade is afgenomen en dat ze weer op een aanvaardbaar niveau functioneren. De instrumentele kwetsbaarheid is wel enigszins verminderd, maar verdere verbetering hierin lijkt niet mogelijk. De nazorg is dan bedoeld om de patiënt te helpen zich steeds bewust te zijn van de verhouding tussen eigen draagkracht en eigen draaglast.
De bruikbaarheid van protocollen en timing van interventies
Het gepresenteerde model kan ook worden gebruikt om de plaats van protocollen in de behandeling te bepalen.
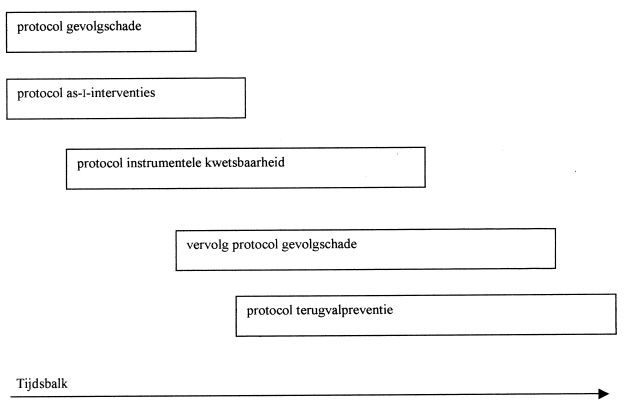
In de eerste plaats kan het model zelf worden gezien als een protocol op macroniveau, vooral bedoeld om de behandeling te faseren. In deze fasen heeft de therapeut de volgende taken en doelen:
- presenteer de probleemanalyse als behandelrationale;
- ingeval (ernstige) gevolgschade aanwezig is: bewerk de gevolgschade in die mate dat aanpak van de as-i-klachten mogelijk en zinvol wordt;
- start met vermindering van de klachten op as-i;
- bewerk spoedig de (instrumentele) kwetsbaarheid, continueer de klachtenbestrijding zoals gestart onder 3;
- bewerk de gevolgschade op ‘hoger’ niveau: verbeter geleidelijk het functioneren in de rollen die door de gevolgschade verloren zijn gegaan; continueer ad 4);
- start interventies in het kader van de terugvalpreventie.
Wanneer geen (ernstige) gevolgschade aanwezig is (wat vaak geldt voor poliklinische behandelingen) kunnen de fasen 2 en 5 zoals hiervoor beschreven, worden overgeslagen.
In de tweede plaats kan per gekozen probleemgebied protocollair worden gewerkt, bijvoorbeeld bij de aanpak van de as-i-klachten. Ook voor het bewerken van de instrumentele kwetsbaarheid op zich is een protocollaire benadering zeer wel denkbaar. Te denken valt hierbij aan cognitieve-gedragstherapie gericht op de automatische gedachten, aanpak van disfunctionele basisassumpties, vergroting van sociale en probleemoplossende vaardigheden, op indicatie ondersteund met psychofarmacalogische interventies. Een terugvalpreventie-protocol zal soortgelijke onderdelen bevatten, in het bijzonder gericht op het hanteren van de gebeurtenissen die zich in de toekomst in het leven van de patiënt kunnen voordoen. Ook rond de aanpak van de gevolgschade valt een geprotocolleerde beslisboom, leidend tot interventies, samen te stellen.
In de derde plaats kan het model houvast bieden om de interventies te situeren. Als voorbeeld: een belangrijk aspect van de gevolgschade is doorgaans overbelasting van de omgeving. Soms uit deze zich in overbetrokkenheid in negatieve zin of in moedeloosheid. Het heeft dan weinig zin om direct te beginnen met exposure-opdrachten thuis. Uitleg en psycho-educatie voor de andere gezinsleden is dan in eerste instantie aangewezen. Te voortvarende exposure doet de sfeer alleen maar verslechteren, de interventie is gedoemd te mislukken en de gevolgschade neemt toe. Als tweede voorbeeld noemen we de vraag wanneer en op welke manier de partner van de patiënt in de behandeling moet worden betrokken. Het geven van uitleg en psycho-educatie aan de partner is vooral bedoeld om te voorkomen dat deze afhaakt (interventie op gevolgschadeniveau). De partner kan ook worden ingeschakeld bij procedures ter vermindering van de klachtenbestrijding, bijvoorbeeld bij exposure met responspreventie (interventie op klachtenniveau). Bij patiënten met hoge instrumentele kwetsbaarheid kan de behandelhypothese zijn dat de relatie met de partner een duurzame stressfactor vormt die tot decompensatie heeft geleid (interventies op het niveau van de instrumentele kwetsbaarheid). Dit is denkbaar bij een dwangmatige patiënt die een relatie heeft met een onafhankelijke en ondernemende partner. In zo’n situatie kan met partner en patiënt worden besproken hoe de partner zijn initiatieven kan doseren om te voorkomen dat de patiënt overbelast wordt en weer klachten gaat ontwikkelen (interventie in het kader van de terugvalpreventie).
Deze aspecten kunnen worden samengevat in het volgende schema:
Tot slot
Het besproken probleemanalysemodel is bruikbaar voor ordening van de vaak complexe gegevens van patiënten met persisterende angststoornissen. Het werd vooral ontwikkeld in het contact met patiënten op de dagbehandeling, bij wie zowel aanzienlijke gevolgschade als verschillende kwetsbaarheidsfactoren aanwezig zijn. Zoals gezegd hebben we de indruk dat deze beide aspecten minder aanwezig zijn bij poliklinisch behandelde patiënten, van wie een groot deel voldoende heeft aan de gebruikelijke behandelingsmethoden. Echter, het model is ook voor deze patiënten bruikbaar. Ook bij poliklinische behandelingen dient aandacht te zijn voor de instrumentele kwetsbaarheid, bijvoorbeeld met het oog op terugvalpreventie, en zeker wanneer de patiënt al eerder dezelfde klachten had en weer is teruggevallen. Verder volgt uit het model dat juist bij patiënten die poliklinisch worden behandeld preventie van gevolgschade een belangrijk aandachtspunt moet zijn, aangezien vooral die gevolgschade het succes van toekomstige behandelingen vermindert.
Interessant is de vraag of protocollen gericht op behandeling van as-i-klachten, ook in een poliklinische behandeling minder effectief zijn bij patiënten met relatief uitgebreide gevolgschade, of een korter durend effect hebben bij patiënten met een hoge structurele en instrumentele kwetsbaarheid. Zo ja, zou dan de effectiviteit van as-i-protocollen verhoogd kunnen worden als eerst interventies worden gericht op vermindering van de gevolgschade? Zou daardoor bijvoorbeeld het aantal drop-outs verminderen? Zullen de resultaten van de protocollen gericht op de as-i-klachten langer beklijven wanneer (daarna of gelijktijdig) de instrumentele kwetsbaarheid wordt bewerkt en zullen patiënten daarna minder snel terugvallen?
Genoemd werd dat patiënten met aanhoudende, therapieresistente klachten geen aselecte steekproef vormen uit alle patiënten met psychische klachten. Het besproken model doet daar recht aan, zonder te vervallen in therapeutisch nihilisme. Wel leidt het bij bepaalde patiënten op beredeneerde wijze tot langer durende behandelingen. Gedragstherapeuten worden doorgaans opgeleid met een nadruk op korte, klachtgerichte therapieën. In de inleiding werd al genoemd dat in elk geval bij angststoornissen hiertoe alle aanleiding is, gezien de effectiviteit van dit soort interventies, maar ook dat bij minstens dertig procent van de patiënten dit onvoldoende is en dat een nog hoger percentage langdurige nabehandeling behoeft. Gedragstherapie werkt blijkbaar niet, zou dan de conclusie kunnen zijn. Wanneer men het gepresenteerde model voor probleemanalyse hanteert, zijn er ook andere overwegingen. Hoe zit het met de structurele en instrumentele kwetsbaarheid van de patiënt? Is de gevolgschade zo belemmerend dat deze eerst moet worden bewerkt? Hoe staat het met belastende of beschermende factoren? Hoe is het samenspel tussen deze verschillende aspecten? Wat zegt dit over de te bereiken resultaten? En in welke volgorde moeten deze aspecten worden aangepakt? Dit resulteert in een wijze van behandelen waarin voor de patiënt en de behandelaar de kans op demoralisatie kleiner is.
In dit artikel werd uitgebreid ingegaan op het begrip kwetsbaarheid. Sommige structurele aspecten van kwetsbaarheid, zoals familiaire belasting, zijn goed traceerbaar door gericht navraag te doen. Bij andere structurele aspecten, zoals opvoedingsklimaat, bestaat het gevaar dat de patiënt een vertekend beeld heeft van het verleden. Maar ook zulke aspecten kunnen heteroanamnestisch worden onderzocht en al dan niet bevestigd. Instrumentele aspecten van kwetsbaarheid kunnen worden geobjectiveerd door de patiënt vragenlijsten te laten invullen over zijn copingstijlen en cognities, zijn gedrag in sociale contacten en aspecten van zijn persoonlijkheid, en verder door observaties en ontwikkelingen tijdens de behandeling.
Het model is inmiddels op een dagbehandeling voor angststoornissen goed bruikbaar gebleken en is richtinggevend voor de samenstelling van het behandelprogramma. We denken dat het ook bij andere stoornissen nuttig kan zijn, zoals bij depressie. Bij ontwikkelingsstoornissen of bij bijvoorbeeld schizofrenie zal de structurele kwetsbaarheid anders van aard zijn dan bij angststoornissen. Niettemin gelden dan dezelfde overwegingen als het gaat om voorkomen van gevolgschade, bewerken van de instrumentele kwetsbaarheid en soms langdurig volgen van patiënten in het kader van terugvalpreventie. In de praktijk hebben we steeds te maken met individuele patiënten. We hopen dat het besproken model de behandelaar extra overwegingen en armslag kan aanreiken wanneer de behandeling moeizamer verloopt dan aanvankelijk werd verwacht.
Summary
Despite the availability of effective treatment strategies for anxiety disorder, a substantial proportion of patients with this diagnosis fail to respond. This paper proposes that vulnerability and consequential damage may be characteristics of this group. A model for problem analysis is presented in which these aspects feature prominently. This problem analysis has implications for problem targeting, staging of treatment, treatment goals, relapse prevention and the use of treatment protocols.
Referenties
apa, American Psychiatric Association (1994). Diagnostic and statistical manual of mental disorders, dsm-iv, fourth edition. Washington dc: apa.
Appelo, M.T. (2001). Placebo: inleiding en vraagstelling. Directieve Therapie, 21, 318-322.
Bakker, A. (2001). Recente ontwikkelingen in de behandeling van paniekstoornis en agorafobie. Tijdschrift voor Psychiatrie, 43, 385-394.
Balkom, A.J.L.M. van, Oppen, P. van, & Dyck, R. van (2001). Behandelingsstrategieën bij angststoornissen. Houten: Bohn Stafleu Van Loghum.
Berretty, E.W., & Jacobs, C.A.P. (1998). Evaluatie van klinische behandeling bij ocd: een replicatie. Gedragstherapie, 31, 291-296.
Beurs, E. de, Balkom, A.J.L.M. van, Dyck, R. van, & Lange, A. (1999). Long-term outcome of pharmacological and psychological treatment for panic disorder with agorafobia: A two-year naturalistic follow-up. Acta psychiatrica Scandinavica, 99, 59-68.
Bosch, R.J. van den. (1993). Schizofrenie, subjectieve ervaringen en cognitief onderzoek. Houten/Zaventem: Bohn Stafleu Van Loghum.
Brinkman, W. (1978). Het gedragstherapeutisch proces. In J.W.G. Orlemans, P. Eelen, & W.P. Haaijman, Handboek voor gedragstherapie (pp. A.5-1 / A.5-12). Deventer: Van Loghum Slaterus.
Caspi, A., Moffit, T.E., Newman, D.L., & Silva, P.A. (1996). Behavioral observations at age 3 predict adult psychiatric disorders. Archives of General Psychiatry, 53, 1033-1039.
Craske, M.G. (1999). Anxiety disorders: Psychological approaches to theory and treatment. Boulder: Westview Press.
Eisen, J.L., Goodman, W.K., Keller, M.B., Warshaw, M.G., Demarco, L.M., Luce, D.D., & Rasmussen, S.A. (1999). Patterns of remission and relapse in ocd: a 2-year prospective study. Journal of Clinical Psychiatry, 60, 346-351.
Goodman, W.K., Price, L.H., Rasmussen, S.A., Mazure, C., Fleischmann, R.L., Hill, C.L. Heninger, G.R., & Charney, D.S.(1989). The Yale-Brown Obsessive Compulsive Scale: i. Development, use, and reliability. Archives of General Psychiatry, 46, 1006-1011.
Haan, E. de, Oppen, P. van, Balkom, A.J.L.M. van, Spinhoven, P., Hoogduin, C.A.L., & Dyck, R. van (1997). Prediction of outcome and early vs late improvement in ocd patients treated with cognitive behaviour therapy and pharmacotherapy. Acta Psychiatrica Scandinavica, 96, 354-361.
Kendler, K.S., Neale, M., Kessler, R., Heath, A., & Eaves, L. (1993). A twin study of recent life events and difficulties. Archives of General Psychiatry, 50, 789-796.
Kessler, R.C., McGonagie, K.A., Zhao, S., Nelson, C.B., Hughes, M., Eshleman, S., Wittchen, H.U.,& Kendler, K.S. (1994) Lifetime and 12 month prevalence of dsm-iii-r psychiatric disorders in the United States: results from the National Comorbidity Survey. Archives of General Psychiatry, 51, 8-19.
Meesters, Y. (1997). Twee dwang-vragenlijsten bij ocd-patiënten: de moci en de idb. Gedragstherapie, 30, 103-112.
Orlemans, J.W.G. (1987). Modellen voor probleemkeuze en functieanalyse. In J.W.G. Orlemans, P. Eelen & W.P. Haaijman, Handboek voor gedragstherapie (pp. A.17-1/A.17-27). Deventer: Van Loghum Slaterus.
Ormel, J. (1997) Kwetsbare mensen. Maandblad Geestelijke volksgezondheid, 1231-1240.
Ormel, J. (1998) Persoonlijke mededeling.
Ormel, J., & Jong, P. de (1999). On vulnerability to common mental disorders; an evidence-based plea for a developmental perspective. In M. Tansella, & G. Thornicroft, Common mental disorders in primary care (pp. 34-51). Londen/New York: Routledge.
Ormel, J., Neeleman, J., & Wiersma, D. (2001). Determinanten van psychische ongezondheid: Implicaties voor onderzoek en beleid. Tijdschrift voor Psychiatrie, 43, 245-257.
Rombouts, A.J.A.J. (1993). De afdeling gedragstherapie van het psychiatrisch centrum Rosenburg: beschrijving en casus-illustratie. In M.G.T. Kwee, & M.K. Kwee-Taams, Klinische Gedragstherapie in Nederland en Vlaanderen (pp. 122-145). Delft: Eburon.
Steketee, G., Eisen, J., Dyck, I., Warshaw, M., & Rasmussen, S. (1999). Predictors of course in obsessive-compulsive dirorder. Psychiatry Research, 89, 229-238.
