Samenvatting
Patiënten met onverklaarde lichamelijke klachten hebben een lage kwaliteit van leven. Vanuit een fysiek perspectief op hun klachten zoeken ze hulp in de somatische gezondheidszorg. De somatische gezondheidszorg lijkt de kwaliteit van leven onvoldoende te verbeteren, terwijl deze behandeling hoge kosten met zich meebrengt. Kunnen psychologen betere zorg realiseren voor deze patiëntengroep? Het artikel beschrijft hoe het cognitief-gedragsmatige gevolgenmodel is aangepast aan de visie van patiënten. Op basis hiervan is een cursus ontwikkeld en deze is wetenschappelijk onderzocht. Uit het onderzoek blijkt dat patiënten na afloop van de cursus een betere kwaliteit van leven ervaren, terwijl dit minder kosten met zich meebrengt. Er valt voor patiënt en maatschappij winst te behalen wanneer gezondheidszorgpsychologen zich bezighouden met de behandeling van onverklaarde lichamelijke klachten. Is het tijd voor een verandering van de multidisciplinaire richtlijn voor deze patiëntengroep?
Onverklaarde lichamelijke klachten zijn lichamelijke klachten die niet of onvoldoende verklaard kunnen worden door een bekende medische aandoening. Deze klachten kunnen binnen de DSM-IV geclassificeerd worden als een somatoforme stoornis als ze niet met opzet veroorzaakt of voorgewend worden, in significante mate lijden of beperkingen in het functioneren veroorzaken, ten minste zes maanden duren en niet toe te schrijven zijn aan een andere DSM-IV-classificatie (APA, 2005). De meest voorkomende somatoforme stoornissen bij de huisarts zijn de ongedifferentieerde somatoforme stoornis met een prevalentie van 13% en de chronische pijnstoornis met een prevalentie van 1.6% (de Waal, Arnold, Eekhof & van Hemert, 2004). In slechts 25% van de patiënten met een somatoforme stoornis genezen of verminderen de lichamelijke klachten spontaan (Arnold, de Waal, Eekhof & van Hemert, 2006).
Bij patiënten met onverklaarde lichamelijke klachten komen zowel comorbide somatische als comorbide psychische stoornissen vaker voor dan bij andere patiëntengroepen (Barsky, Orav & Bates, 2005; Garcia-Campayo, Alda, Sobradiel, Olivan & Pascual, 2007; Henningsen, Zimmermann & Sattel, 2003; Verhaak, Meijer, Visser & Wolters, 2006). Zo’n 26 tot 58% van de patiënten heeft een comorbide depressieve en/of een angststoornis (Barsky et al., 2005; de Waal et al., 2004; Löwe et al., 2008). Zo’n 37 tot 88.6% van de patiënten heeft een comorbide persoonlijkheidsstoornis. De meest voorkomende persoonlijkheidsstoornis wisselde in de studies tussen obsessieve-compulsieve, theatrale, vermijdende, afhankelijke en paranoïde persoonlijkheidsstoornis (Bornstein & Gold, 2008; Dammen, Ekeberg, Arnesen & Friis, 2000; Garcia-Campayo et al., 2007; Garyfallos et al., 1999; Henderson & Tannock, 2004; Katon, Ries & Kleinman, 1984; Maina, Albert, Gandolfo, Vitalucci & Bogetto, 2005; Noyes et al., 2001; Rost, Akins, Brown & Smith, 1992; Uguz, Engin & Yilmaz, 2008).
Onverklaarde lichamelijke klachten zijn geassocieerd met een slechte kwaliteit van leven en hoge maatschappelijke kosten en zijn daarmee belastend voor zowel patiënten als de maatschappij (Barsky et al., 2005; Dirkzwager & Verhaak, 2007; Koch et al., 2007; Reynolds, Vernon, Bouchery & Reeves, 2004). De kwaliteit van leven van patiënten kan verbeterd en kosten voor de maatschappij kunnen verminderd worden door cognitieve gedragstherapie aan patiënten aan te bieden (Kroenke, 2007; Sumathipala, 2007). Deze therapie wordt voornamelijk in specialistische medische centra en in geestelijke gezondheidszorginstellingen aangeboden (Sumathipala, 2007). Dit aanbod is niet toereikend, omdat ten eerste naar schatting een miljoen Nederlanders lichamelijke klachten heeft die voldoen aan de DSM-IV-criteria van een ongedifferentieerde somatoforme stoornis of van een chronische pijnstoornis en de behandelcapaciteit van specialistische centra ten opzichte van deze hoge prevalentie beperkt is (Zonneveld, 2013). Ten tweede lijkt de geestelijke gezondheidszorg de cognitieve gedragstherapie aan te bieden in een vorm die niet aansluit bij de visie van patiënten op hun klachten, want naar schatting volgt zo’n 50 tot 80% van de patiënten een verwijzing naar de geestelijke gezondheidszorg niet op (Allen & Woolfolk, 2010).
Een mogelijke reden om een verwijzing naar de geestelijke gezondheidszorg af te slaan, is dat dit suggereert dat het ’tussen de oren zit’, waardoor patiënten zich niet begrepen of zelfs beledigd voelen (Stone et al., 2002). Als het perspectief op klachten van patiënten met onverklaarde lichamelijke klachten vergeleken wordt met dat van patiënten met verklaarde lichamelijke klachten, dan blijken patiënten met onverklaarde klachten hun klachten dan ook meer aan fysieke factoren en minder aan hun leefstijl toe te schrijven (Nimnuan, Hotopf & Wessely, 2001).
Om het aanbod voor patiënten met onverklaarde lichamelijke klachten te vergroten is een cognitief-gedragsmatige cursus ontwikkeld die toepasbaar is in de eerste lijn en vervolgens is deze cursus onderzocht.
Van cognitief-gedragsmatig model naar cursus
Bij het ontwikkelen van de cursus is het gevolgenmodel als uitgangspunt genomen (Speckens, Spinhoven, Hawton, Bolk & van Hemert, 1996; Speckens, Spinhoven & van Rood, 1999). Het oorspronkelijke gevolgenmodel (figuur 1: getrokken pijlen en niet-cursieve tekst) beschrijft biopsychosociale factoren als de gevolgen en niet als de oorzaken van onverklaarde lichamelijke klachten. Deze gevolgen houden de lichamelijke klachten in stand. Bijvoorbeeld: jeuk leidt tot krabben, waardoor jeuk blijft bestaan. Deze gevolgen ontstaan door het gunstige effect op korte termijn op de klachten, het functioneren en de coping. Bijvoorbeeld: het krabben verlicht de jeuk. Op de lange termijn kunnen gevolgen een ongunstige uitwerking hebben. Bijvoorbeeld: door het krabben raakt de huid geïrriteerd. Om een negatieve vicieuze cirkel op de lange termijn te voorkomen kan een verandering in de lichamelijke, gedragsmatige, emotionele, cognitieve en/of sociale reacties op de lichamelijke klachten noodzakelijk zijn, zoals het stoppen met krabben. Door te erkennen dat de oorzaak van de klachten onbekend is en de gevolgen ervan te rechtvaardigen worden patiënten niet verantwoordelijk gemaakt (ontschuldigd) voor het ontstaan van hun onverklaarde lichamelijke klachten.
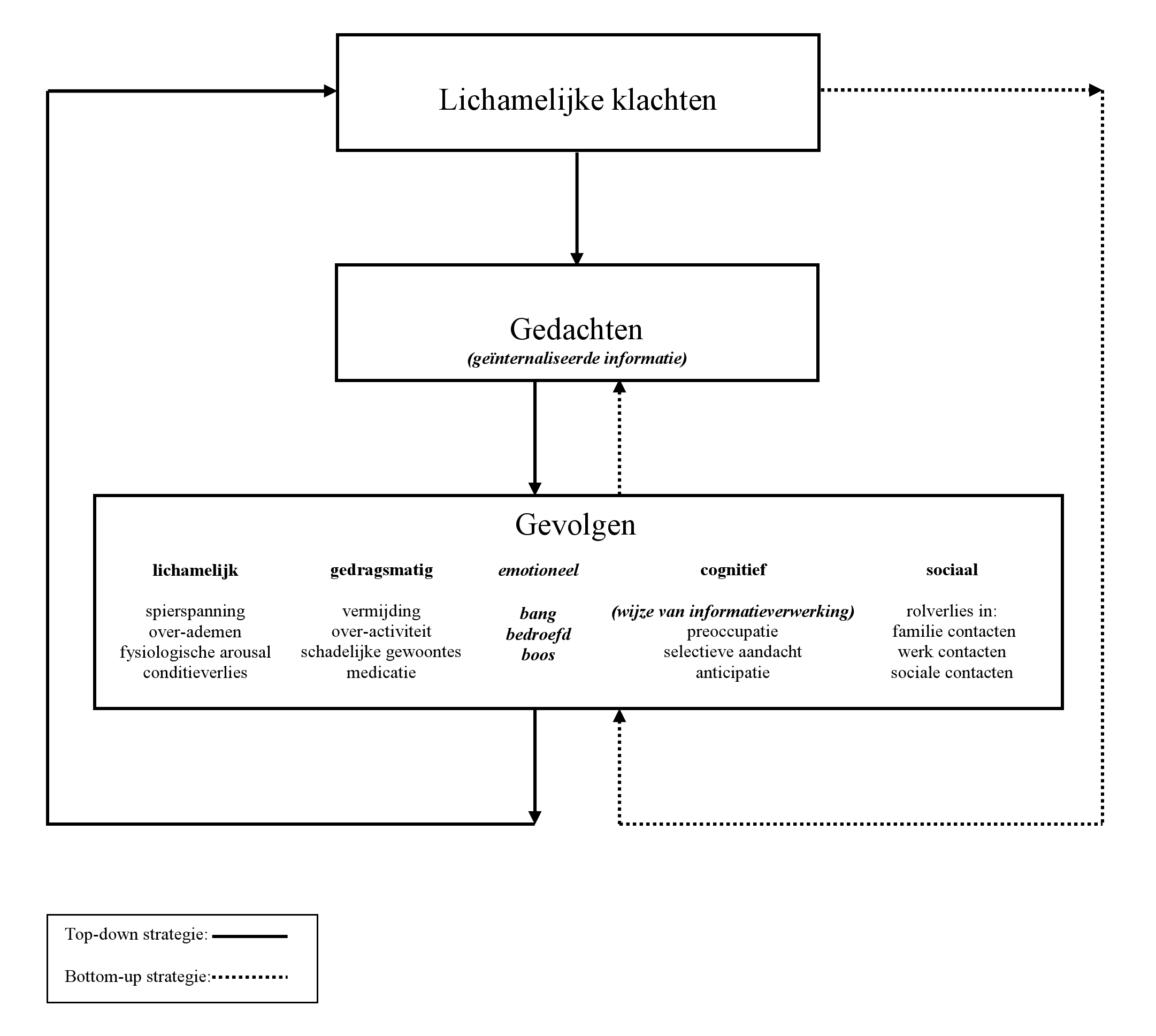
Het oorspronkelijke gevolgenmodel is gemodificeerd (figuur 1: gestippelde pijlen en cursieve tekst) om meer aan te sluiten bij het perspectief van patiënten (Zonneveld, Duivenvoorden, Passchier & van ’t Spijker, 2010; Zonneveld, van ’t Spijker & van Busschbach, 2012a). Door beter aan te sluiten zouden patiënten zich meer begrepen en gerespecteerd kunnen voelen. Zich gerespecteerd voelen blijkt niet alleen het aantal no-shows bij verwijzing te kunnen verminderen maar ook de therapeutische werkrelatie in de behandeling te kunnen verbeteren (Castonguay, Constantino & Holtforth, 2006; Lacy, Paulman, Reuter & Lovejoy, 2004). Een goede werkrelatie voorspelt een goede behandeluitkomst (Castonguay et al., 2006). Om deze uitkomsten na te streven ziet het gemodificeerd gevolgenmodel er als volgt uit.
- Het gemodificeerd gevolgenmodel volgt het natuurlijke beloop van klachten en begint met de gevolgen van een klacht (bottom-up) in plaats van met gedachten (top-down). Hiermee voorkomt het gemodificeerd gevolgenmodel de suggestie dat de klachten ’tussen de oren zitten’. Bijvoorbeeld: jeuk leidt al tot krabben, voordat een gedachte zoals ‘Ik heb huidkanker’ ontstaat.
- Het gemodificeerd gevolgenmodel herdefinieert cognitieve gevolgen als ‘informatieverwerking’ in plaats van als ‘geheugen- en concentratieproblemen’. Hiermee brengt het gemodificeerd model de manier van waarnemen van de lichamelijke klachten in kaart. Bijvoorbeeld: het intensief monitoren van de huid leidt tot eerdere waarneming van sensaties op de huid. Geheugen- en concentratieproblemen kunnen in het gemodificeerd model lichamelijke gevolgen zijn, bijvoorbeeld: jeuk leidt af. Ook kunnen geheugen- en concentratieproblemen de fysieke uitingen van emotionele gevolgen zijn, bijvoorbeeld: chronische jeuk leidt tot een depressie, wat onder andere geheugen- en concentratieproblemen omvat.
- Het gemodificeerd gevolgenmodel ziet de gevolgen als verergerende in plaats van als in stand houdende factoren. Hierdoor hoeft de patiënt geen schuldgevoel te krijgen over het ontstaan van de klachten. Ook hoeft hij zich niet te verbazen wanneer de klachten niet geheel verdwijnen. Dit doet recht aan de term ‘onverklaard’. Bijvoorbeeld: de chronische jeuk kan na het stoppen met krabben in een verminderde ernst aanhouden, want de klachten zijn immers onverklaard.
- Een behandelaanbod gebaseerd op het gemodificeerd gevolgenmodel heeft als doel het verhogen van de kwaliteit van leven in plaats van genezing van de klachten. Een doel kan bijvoorbeeld zijn het opbouwen van sociale contacten ondanks de jeuk.
- Een behandelaanbod gebaseerd op het gemodificeerd gevolgenmodel is een groepscursus in plaats van een individuele behandeling. Klachten en gevolgen worden genormaliseerd door het gebruik van neutrale termen en door (h)erkenning onderling tussen cursisten. Het belang hiervan komt terug in de volgende spontane reactie van een cursist: ‘Ik ben zo blij dat je het een cursus hebt genoemd en geen groepstherapie.’
Het gemodificeerd gevolgenmodel heeft geleid tot een cursus genaamd ‘Omgaan met de gevolgen van onverklaarde lichamelijke klachten’, die in een medische setting geïmplementeerd wordt, daar waar patiënten hulp zoeken.
Deze cursus bestaat uit dertien wekelijkse bijeenkomsten van twee uur, die verbatim beschreven zijn in een draaiboek (Zonneveld, 2005a). In de cursus wordt eerst psycho-educatie gegeven, waarin de fysiologische processen onderliggend aan de verschillende gevolgen van lichamelijke klachten worden uitgelegd. Vervolgens worden er gedragsmatige technieken en ten slotte cognitieve technieken aangeboden om deze fysiologische processen te beïnvloeden. Per bijeenkomst krijgen patiënten een samenvatting van de gevolgde bijeenkomst en huiswerk mee (Zonneveld, 2005b). Tabel 1 geeft de cursusinhoud per bijeenkomst weer.
| Bijeenkomst | Programma | |
|---|---|---|
| Kennismaking | ||
| 1 | Plenair bespreken van eigen cursusdoelen en lichamelijke klachten | |
| Gevolgen | Overlevingsstrategieën * | |
| 2 | Lichamelijke | Stoppen van de fysiologische arousal en spierspanning en vervangen door de ademhalings- en ontspanningsoefening (Nelson-Jones, 1982; Oostburg, 1997; van Rood & van Es, 2001) |
| Gedragsmatige | Stoppen van niet-helpende automatismen en vervangen door onverenigbare handelingen (Hoogduin, Hagenaars, van Minnen & Keijsers, 1999) | |
| 3 | Gedragsmatige | Stoppen van de onder- en/of overactiviteit en vervangen door het afwisselen van activiteiten en het inplannen van pauzes door de activiteitenplanner (Speckens et al., 1999) |
| 4 | Emotionele | Stoppen van de fysiologische arousal van emoties en vervangen door de ademhalings- en ontspanningsoefening (Nelson-Jones, 1982; Oostburg, 1997; van Rood & van Es, 2001) Herkennen van emotionele gevolgen als belangrijk signaal dat:
|
| 5 | Gedachten | Stoppen van niet-helpende en niet-passende gedachten en vervangen door helpende en passende gedachten met een 4G-schema (Gebeurtenis → Gedachten → Gevoel → Gedrag) (Bouman, Vervaeke & Visser, 2001; Diekstra, 1999) |
| 6 | Lichamelijke | Verhogen van de lichamelijke conditie op geleide van tijd (Speckens et al., 1999) |
| 7 | Cognitieve | Stoppen van de niet-helpende informatieverwerking en vervangen door helpende informatieverwerking (van den Hout & Kole-Snijders, 2000) |
| Sociale | Inventariseren en samenvatten van alle gevolgen in het gemodificeerd gevolgenmodel Bespreken van dit persoonlijke gevolgenmodel met een vertrouwenspersoon |
|
| 8-12 | Diverse | Bedenken van passende overlevingsstrategieën om kwaliteit van leven te verbeteren door:
|
| Terugvalpreventie | ||
| 13 | EHBO-koffer voor kwaliteit van leven samenstellen uit de aangereikte overlevingsstrategieën om een terugval te voorkomen | |
| Follow-up | Evaluatie van de kwaliteit van leven met de onderstaande vragen: | |
|
||
| * In de cursus worden gevolgen gezien en uitgelegd als automatische reacties van lichaam en geest om te overleven, zoals fysiologische arousal om te kunnen ontsnappen aan gevaar. Omdat deze automatische reacties om te overleven wel op korte termijn maar niet op lange termijn effectief kunnen zijn, is het zinvol om de niet-effectieve automatische reacties te stoppen en te vervangen door nieuwe reacties om te overleven. Naar analogie van de primaire functie van gevolgen worden deze nieuwe reacties ‘overlevingsstrategieën’ genoemd. | ||
De cursus wordt gegeven door een trainer die ten minste gezondheidszorgpsycholoog is vanwege de hoge comorbiditeit bij patiënten met onverklaarde lichamelijke klachten (Barsky et al., 2005; Garcia-Campayo et al., 2007; Henningsen et al., 2003; Verhaak et al., 2006). Van de trainer wordt verwacht dat deze in staat is om de cursus volgens protocol uit te voeren ondanks comorbiditeit, en alleen in uitzonderingssituaties af te wijken, bijvoorbeeld als de comorbide stoornis de primaire stoornis is geworden. Dit vraagt kennis en vaardigheden die van gezondheidszorgpsychologen verwacht kunnen worden.
Van cursus naar wetenschappelijk onderzoek
Door de cursus wetenschappelijk te onderzoeken kan de relevantie ervan voor patiënten en maatschappij worden nagegaan. De relevantie van de cursus is met de volgende vragen onderzocht:
- Hoe laag is de kwaliteit van leven van patiënten met onverklaarde lichamelijke klachten in vergelijking tot andere patiëntengroepen?
- Hoe hoog zijn de maatschappelijke kosten gerelateerd aan onverklaarde lichamelijke klachten in vergelijking tot andere patiëntengroepen?
- Zijn patiënten gebaat bij de cursus en is deze kosteneffectief?
- Is indicatiestelling voor de cursus nodig?
De vier vragen zijn onderzocht bij 162 patiënten met onverklaarde lichamelijke klachten, die met het semigestructureerd interview naar DSM-IV as i-stoornissen (SCID-I) geclassificeerd waren als een ongedifferentieerde somatoforme stoornis of als een chronische pijnstoornis. Naast het classificeren van DSM-IV as i-stoornissen werden ook DSM-IV as II-stoornissen gemeten met de zelfrapportage Vragenlijst voor Kenmerken van de Persoonlijkheid (VKP).
Van februari 2005 tot en met september 2008 werden patiënten verloot naar de cursus of naar de wachtlijst, nadat ze de voormeting (T0) hadden afgerond. In tabel 2 worden de relevante kenmerken weergegeven van de patiënten die verloot waren. Op deze kenmerken bleken patiënten verloot naar de cursus of de wachtlijstgroep niet significant van elkaar te verschillen. Direct na het volgen van de cursus (dertien weken) of na het wachten op de wachtlijst (dertien weken) vond de nameting (T1) plaats. Na deze nameting mochten de patiënten die op de wachtlijst stonden met de cursus beginnen. Bij alle cursisten werd er een vervolgmeting gedaan drie maanden na de cursus (T2) en vervolgens een jaar na de cursus (T3). Verdere details van de onderzoeksopzet zijn elders gepubliceerd (Zonneveld, van ’t Spijker, Passchier, van Busschbach & Duivenvoorden, 2009; Zonneveld et al., 2012c).
| Sociodemografische kenmerken | Cursus (n = 84) |
Wachtlijst (n = 78) |
|---|---|---|
| Geslacht | ||
| vrouw man |
67 17 |
64 14 |
|
Leeftijd in jaren, gemiddelde (interkwartiel range) |
46 (38-53) |
44 (35-52) |
|
Nationaliteit Nederlands anders |
72 12 |
69 9 |
|
Burgerlijke staat gehuwd/samenwonend anders |
62 22 |
48 30 |
|
Opleidingsniveau basisonderwijs of minder lager beroepsonderwijs/mavo middelbaar beroepsonderwijs/havo hoger beroepsonderwijs/vwo/wo onbekend |
7 29 33 15 0 |
7 25 24 21 1 |
|
Werk werk geen werk |
29 55 |
28 50 |
|
Verwijzer eerstelijns medische gezondheidszorg tweedelijns medische gezondheidszorg tweedelijns geestelijke gezondheidszorg |
41 28 15 |
41 23 14 |
| Kenmerken van Onverklaarde Lichamelijke Klachten (OLK) | ||
| Duur van OLK in jaren, mediaan (interkwartiel range) | 8 (3-16) | 9.5 (3-17) |
|
Classificatie van OLK gemeten met SCID-I* ongedifferentieerde somatoformestoornis chronische pijnstoornis |
32 52 |
31 47 |
| Comorbide DSM-IV-stoornissen | ||
|
Comorbide DSM-IV as I-stoornissen gemeten met SCID-I stemmingsstoornis (lifetime) angststoornis (lifetime) aan middelen gebonden stoornis (lifetime) eetstoornis (lifetime) psychotische stoornis (lifetime) somatisatie stoornis hypochondrie aanpassingsstoornis |
13 (40) 20 (36) 1 (12) 1 (4) 0 (0) 14 1 2 |
11 (30) 27 (41) 0 (6) 0 (2) 0 (1) 10 1 2 |
|
Comorbide DSM-IV as II-stoornissen gemeten met VKP ** paranoïde stoornis schizoïde stoornis schizotypische stoornis antisociale stoornis borderline stoornis theatrale stoornis narcistische stoornis ontwijkende stoornis afhankelijke stoornis obsessieve-compulsieve stoornis |
6 2 1 0 2 1 0 15 2 14 |
12 3 1 1 5 1 2 14 2 10 |
|
Gemiddeld aantal DSM-IV as II-criteria door patiënt gerapporteerd op VKP |
16 | 14 |
| * SCID-I is een semigestructureerd interview naar de voornaamste DSM-IV as i-stoornissen. ** VKP is een zelfrapportage Vragenlijst voor Kenmerken van de Persoonlijkheid. |
||
In de voor-, na- en vervolgmetingen vulden patiënten drie vragenlijsten in. De eerste vragenlijst was de Medical Outcomes Study Short-Form General Health Survey (SF-36), die – zoals de meeste meetinstrumenten voor kwaliteit van leven – de definitie van gezondheid van de World Health Organization als uitgangspunt neemt om kwaliteit van leven te meten (Sprangers, 2006). Gezondheid wordt hierin gedefinieerd als ‘een toestand van volledig lichamelijk, mentaal, en sociaal welzijn en niet alleen de afwezigheid van ziekte of beperking’ (WHO, 1948).
De SF-36 omvat 36 multiplechoicevragen die de patiënt invult om zijn visie over zijn gezondheidsgerelateerde kwaliteit van leven te geven. De items resulteren in acht subschalen: [1] Fysiek functioneren, [2] Sociaal functioneren, [3] Rolbeperkingen door fysiek probleem, [4] Rolbeperkingen door emotioneel probleem, [5] Mentale gezondheid, [6] Vitaliteit, [7] Pijn, [8] Algemene gezondheidsbeleving. Deze subschalen kunnen worden samengevat in twee totaalscores die het lichamelijke welzijn en het mentale welzijn weergeven. Deze twee totaalscores waren de primaire uitkomstmaten voor de effectiviteit van de cursus.
De tweede vragenlijst was de Symptom Checklist (SCL-90-R). De SCL-90-R omvat negentig omschrijvingen van klachten, waarvan de patiënt de ernst op multiplechoicewijze aangeeft. De items resulteren in acht subschalen: [1] Agorafobie, [2] Angst, [3] Depressie, [4] Somatische klachten, [5] Insufficiëntie van denken en handelen, [6] Wantrouwen en interpersoonlijke sensitiviteit, [7] Hostiliteit, [8] Slaapproblemen. De subschalen kunnen worden samengevat in één totaalscore die het algehele niveau van psychisch en lichamelijk disfunctioneren weergeeft.
De derde vragenlijst was de Trimbos/iMTA questionnaire for Costs associated with Psychiatric illness (TiC-P). De eerste helft van de TiC-P omvat vijftien vragen naar zorggebruik, waarop de patiënt het aantal contacten met hulpverleners en medicatiegebruik invult. De kosten van zorggebruik worden berekend door het aantal contacten te vermenigvuldigen met de kostprijs van de betreffende hulpverlener en op te tellen bij de medicatiekosten. De tweede helft van de TiC-P omvat elf vragen naar productieverliezen in (on-)betaald werk. Hierop rapporteert de patiënt zijn ziekteverzuim, zijn verminderde efficiëntie op de werkvloer en het verlies van functioneren in zijn huishoudelijke taken. De kosten van deze productieverliezen worden berekend door het aantal verloren productie-uren te vermenigvuldigen met de productiviteitskosten.
Van wetenschappelijke vragen naar antwoorden
Hoe laag is de kwaliteit van leven van patiënten met onverklaarde lichamelijke klachten in vergelijking tot andere patiëntengroepen?
Als kwaliteit van leven gedefinieerd wordt als ‘een toestand van volledig lichamelijk, mentaal, en sociaal welzijn en niet alleen de afwezigheid van ziekte of beperking’, dan ervoeren patiënten met onverklaarde lichamelijke klachten een verminderd lichamelijk en sociaal welzijn ten opzichte van een relatief beter mentaal welzijn.
In vergelijking met het normeringsonderzoek van Aaronson et al. (1998) rapporteerden patiënten met onverklaarde lichamelijke klachten een slechter lichamelijk en sociaal welzijn dan patiënten met een depressieve stoornis of patiënten met kanker (Aaronson et al., 1998). Het mentale welzijn van patiënten met onverklaarde lichamelijke klachten was vergelijkbaar met dat van kankerpatiënten, maar beter dan dat van patiënten met een depressieve stoornis. Verdere details van deze resultaten zijn elders gepubliceerd (Zonneveld, 2013).
Hoe hoog zijn de maatschappelijke kosten gerelateerd aan onverklaarde lichamelijke klachten in vergelijking tot andere patiëntengroepen?
De maatschappelijke kosten gerelateerd aan onverklaarde lichamelijke klachten zijn het gevolg van zorggebruik en van productieverliezen in (on)betaald werk.
De zorg die patiënten met onverklaarde lichamelijke klachten het meest gebruikten was die van de huisarts, daarna die van medisch specialisten en vervolgens die van de fysiotherapeut. De zorguitgaven voor patiënten met onverklaarde lichamelijke klachten bedroegen gemiddeld ruim € 3000 per patiënt per jaar. Omdat er naar schatting een miljoen patiënten zijn met onverklaarde lichamelijke klachten die voldoen aan de DSM-IV-criteria van ongedifferentieerde somatoforme stoornis of van chronische pijnstoornis, worden de totale zorguitgaven voor deze patiëntengroep op drie miljard euro geschat (Zonneveld, 2013). Dit is ruim 4% van de Nederlandse zorguitgaven, die in hun totaliteit 74 miljard euro bedragen (Slobbe, Smit, Groen, Poos & Kommer, 2011). De zorguitgaven voor onverklaarde lichamelijke klachten kwamen hiermee overeen met de zorguitgaven voor kanker en goedaardige tumoren. Daarentegen waren de zorguitgaven voor onverklaarde lichamelijke klachten ruim drie keer zo groot als de zorguitgaven voor alle stemmingsstoornissen in hun totaliteit.
De kosten van productieverliezen in (on)betaald werk door ziekteverzuim en verminderd functioneren op de werkvloer en in huishoudelijke taken voor patiënten met onverklaarde lichamelijke klachten bedroegen gemiddeld ruim € 3500 per patiënt per jaar. De totale maatschappelijke kosten gerelateerd aan onverklaarde lichamelijke klachten werden hierdoor geschat op ruim € 6500 per patiënt per jaar. Verdere details van deze resultaten zijn elders gepubliceerd (Zonneveld, 2013).
Zijn patiënten gebaat bij de cursus en is deze kosteneffectief?
Op de primaire uitkomstmaat rapporteerden cursisten na afloop van de cursus een significante verbetering in hun lichamelijke welzijn in vergelijking met patiënten die gewacht hadden. Op de secundaire uitkomstmaten ervoeren cursisten na de cursus ook een beter fysiek, emotioneel en sociaal functioneren, minder pijn en beter functioneren ondanks de pijn, meer vitaliteit, minder lichamelijke symptomen en minder slaapproblemen dan de wachtenden op de cursus. De vervolgmetingen gaven geen terugval bij de cursisten weer. Verdere details van deze resultaten zijn elders gepubliceerd (Zonneveld et al., 2012c).
De cursus bleek kosteneffectief. Na aftrek van de cursuskosten zouden de cursisten na vier jaar naar schatting ruim € 1000 per patiënt minder maatschappelijke kosten maken dan patiënten die niet de cursus volgden. Bijna 43% van deze besparing, oftewel € 450 per patiënt, zou behaald worden door minder zorggebruik door cursisten in vergelijking met dat van niet-cursisten met onverklaarde lichamelijke klachten. Aangezien er naar schatting één miljoen mensen in Nederland dit soort klachten hebben, betekent dit een enorme kostenbesparing in de gezondheidszorg. Verdere details van deze resultaten zijn elders gepubliceerd (Zonneveld, 2013).
Is indicatiestelling voor de cursus nodig?
In de praktijk blijken patiënten met onverklaarde lichamelijke klachten geen behandeling te krijgen voor hun aanmeldingsklacht als er sprake is van een psychische comorbiditeit. Deze handelwijze bij indicatiestelling is op zijn zinvolheid onderzocht. Psychische comorbiditeit bij de voormeting, gemeten met SCL-90-R (totaalscore), VKP (aantal DSM-IV as II-criteria gerapporteerd door patiënt), SCID-I/P (aantal DSM-IV as i-stoornissen in het verleden) en SF-36 (totaalscore van mentaal welzijn), voorspelde niet de uitkomsten van de cursus. Dit betekent dat cursisten met psychische comorbiditeit evenveel profiteerden van de cursus als cursisten zonder psychische comorbiditeit. Indicatiestelling lijkt dus niet nodig. Verdere details van deze resultaten zijn elders gepubliceerd (Zonneveld et al., 2012b).
Van wetenschappelijke antwoorden naar praktijk
Patiënten met onverklaarde lichamelijke klachten hebben een lage kwaliteit van leven en maken hoge maatschappelijke kosten in vergelijking met andere patiëntengroepen. Dit rechtvaardigt de toewijzing van middelen voor behandeling, zodat de belasting van deze klachten voor patiënt en maatschappij vermindert. Daarbij gaat het niet om meer middelen maar om een andere verdeling van middelen.
De huidige verdeling van middelen voor de behandeling van onverklaarde lichamelijke klachten wordt beschreven in de Multidisciplinaire richtlijn: somatisch onvoldoende verklaarde lichamelijke klachten en somatoforme klachten (Landelijke Stuurgroep Multidisciplinaire Richtlijnontwikkeling in de GGZ, 2010). In deze richtlijn staat de huisarts centraal, die naast passende diagnostiek ook cognitieve gedragstherapie bij patiënten zou moeten uitvoeren. De toewijzing van deze centrale rol aan huisartsen lijkt zowel bij huisartsen zelf als bij patiënten geen voorkeur te hebben. Huisartsen zien bezwaren in de uitvoering van cognitieve gedragstherapie in hun gesprekskamer (Dowrick et al., 2008; Salmon et al., 2007). Patiënten bespreken liever niet met hun huisarts de psychosociale gebeurtenissen geassocieerd met de onverklaarde lichamelijke klachten, wat een noodzakelijke voorwaarde voor cognitieve gedragstherapie is (Peters et al., 2008). Ook de evidentie voor de effectiviteit van cognitieve gedragstherapie uitgevoerd door de huisarts is beperkt (Aiarzaguena et al., 2007; Arnold et al., 2009; Blankenstein, 2001; Larisch, Schweickhardt, Wirsching & Fritzsche, 2004; Morriss et al., 2007; Rosendal et al., 2007; Sumathipala et al., 2008; Toft et al., 2010).
Een herverdeling van middelen zou betekenen dat de huisarts de diagnostiek en actieve geruststelling op basis van deze diagnostiek doet, maar niet de cognitieve gedragstherapie. Voor de behandeling van onverklaarde lichamelijke klachten met cognitieve gedragstherapie kunnen de huisartsen de deur van hun praktijk openzetten voor de gezondheidszorgpsychologen, die in hun medische setting de cognitieve gedragstherapie implementeren. De gezondheidszorgpsychologen zullen op hun beurt ook de deuren wijder moeten openzetten voor patiënten met onverklaarde lichamelijke klachten. Dit kunnen ze doen door ook daadwerkelijk plaats te nemen in een medische setting in plaats van af te wachten tot deze patiënten naar een ggz-instelling komen én door lichamelijke klachten in plaats van psychosociale gebeurtenissen als voldoende uitgangspunt te zien voor een cognitieve gedragstherapie.
De cognitief-gedragsmatige cursus ‘Omgaan met de gevolgen van onverklaarde lichamelijke klachten’ is een gestandaardiseerd en laagdrempelig protocol voor patiënten met onverklaarde lichamelijke klachten dat zonder aanpassingen geïmplementeerd kan worden in de medische setting. De cursus biedt door het groepsverband meer capaciteit dan individuele contacten, wat nodig is gezien de hoge prevalentie van onverklaarde lichamelijke klachten. Bovendien voldoet de cursus aan de voorwaarde van effectiviteit en kosteneffectiviteit. Is het tijd voor een verandering van de multidisciplinaire richtlijn voor deze patiëntengroep?
Referenties
Aaronson, N.K., Muller, M., Cohen, P.D.A., Essink-Bot, M., Fekkes, M., Sanderman, R., … Verrips, E. (1998). Translation, validation and norming of the Dutch language version of the SF-36 health survey in community and chronic disease populations. Journal of Clinical Epidemiology, 51, 1055-1068.
Aiarzaguena, J.M., Grandes, G., Gaminde, I., Salazar, A., Sánchez, Á. & Ariño, J. (2007). A randomized controlled clinical trial of a psychosocial and communication intervention carried out by GPs for patients with medically unexplained symptoms. Psychological Medicine, 37, 283-294.
American Psychiatric Association (APA) (2005). Beknopte handleiding bij de diagnostische criteria van de DSM-IV-TR (G.A.S. Koster van Groos, Trans. 2de druk). Lisse: Harcourt Assessment BV.
Allen, L.A. & Woolfolk, R.L. (2010). Cognitive behavioral therapy for somatoform disorders. Psychiatric Clinics of North America, 33, 579-593.
Arnold, I.A., de Waal, M.W.M., Eekhof, J.A.H., Assendelft, W.J.J., Spinhoven, P. & van Hemert, A.M. (2009). Medically unexplained physical symptoms in primary care: A controlled study on the effectiveness of cognitive-behavioral treatment by the family physician. Psychosomatics, 50, 515-524.
Arnold, I.A., de Waal, M.W.M., Eekhof, J.A.H. & van Hemert, A.M. (2006). Somatoform disorder in primary care: Course and the need for cognitive-behavioral treatment. Psychosomatics, 47, 498-503.
Barsky, A.J., Orav, E.J. & Bates, D.W. (2005). Somatization increases medical utilization and costs independent of psychiatric and medical comorbidity. Archives of General Psychiatry, 62, 903-910.
Blankenstein, A.H. (2001). Somatising patients in general practice: Reattribution, a promising approach. Amsterdam: Vrije Universiteit Amsterdam.
Bornstein, R.F. & Gold, S.H. (2008). Comorbidity of personality disorders and somatization disorder: A meta-analytic review. Journal of Psychopathology and Behavioral Assessment, 30, 154-161.
Bouman, T.K., Vervaeke, G.A.C. & Visser, S. (2001). Behandelprotocol bij hypochondrie: Therapeutenboek. Utrecht: Cure & Care Publishers.
Castonguay, L.G., Constantino, M.J. & Holtforth, M.G. (2006). The working alliance: Where are we and where should we go? Psychotherapy: Theory, Research, Practice, Training 43, 271-279.
Dammen, T., Ekeberg, Ø., Arnesen, H. & Friis, S. (2000). Personality profiles in patients referred for chest pain: Investigation with emphasis on panic disorder patients. Psychosomatics, 41, 269-276.
de Waal, M.W.M., Arnold, I.A., Eekhof, J.A.H. & van Hemert, A.M. (2004). Somatoform disorders in general practice: Prevalence, functional impairment and comorbidity with anxiety and depressive disorders. British Journal of Psychiatry, 184, 470-476.
Diekstra, R. (1999). Ik kan denken/voelen wat ik wil. Lisse: Swets & Zeitlinger.
Dirkzwager, A.J.E. & Verhaak, P.F.M. (2007). Patients with persistent medically unexplained symptoms in general practice: Characteristics and quality of care. BMC Family Practice, 8, 33.
Dowrick, C., Gask, L., Hughes, J.G., Charles-Jones, H., Hogg, J.A., Peters, S., … Morriss, R.K. (2008). General practitioners’ views on reattribution for patients with medically unexplained symptoms: A questionnaire and qualitative study. BMC Family Practice, 9, 46.
Garcia-Campayo, J., Alda, M., Sobradiel, N., Olivan, B. & Pascual, A. (2007). Personality disorders in somatization disorder patients: A controlled study in Spain. Journal of Psychosomatic Research, 62, 675-680.
Garyfallos, G., Adamopoulou, A., Karastergiou, A., Voikli, M., Ikonomidis, N., Donias, S., … Dimitriou, E. (1999). Somatoform disorders: Comorbidity with other DSM-III-R psychiatric diagnoses in Greece. Comprehensive Psychiatry, 40, 299-307.
Henderson, M. & Tannock, C. (2004). Objective assessment of personality disorder in chronic fatigue syndrome. Journal of Psychosomatic Research, 56, 251-254.
Henningsen, P., Zimmermann, T. & Sattel, H. (2003). Medically unexplained physical symptoms, anxiety, and depression: A meta-analytic review. Psychosomatic Medicine, 65, 528-533.
Hoogduin, C.A.L., Hagenaars, M.A. van Minnen, A. & Keijsers, G.P.J. (1999). Protocollaire behandeling van patiënten met ongewenste gewoonten: Zelfcontroleprocedures. In: G.P.J. Keijsers, A. Van Minnen & C.A.L. Hoogduin (Eds.), Protocollaire behandelingen in de ambulante geestelijke gezondheidszorg 2 (pp. 237-252). Houten/Diegem: Bohn Stafleu van Loghum.
Katon, W.J., Ries, R.K. & Kleinman, A. (1984). Part II: A prospective DSM-III study of 100 consecutive somatization patients. Comprehensive Psychiatry, 25, 305-314.
Koch, H., van Bokhoven, M.A., ter Riet, G., van der Weijden, T., Dinant, G.J. & Bindels, P.J.E. (2007). Demographic characteristics and quality of life of patients with unexplained complaints: A descriptive study in general practice. Quality of Life Research, 16, 1483-1489.
Kroenke, K. (2007). Efficacy of treatment for somatoform disorders: A review of randomized controlled trials. Psychosomatic Medicine, 69, 881-888.
Lacy, N.L., Paulman, A., Reuter, M.D. & Lovejoy, B. (2004). Why we don’t come: Patient perceptions on no-shows. Annals of Family Medicine, 2, 541-545.
Landelijke Stuurgroep Multidisciplinaire Richtlijn ontwikkeling in de GGZ. (2010). Multidisciplinaire richtlijn: Somatisch onvoldoende verklaarde lichamelijke klachten en somatoforme stoornissen. Utrecht: Trimbos-instituut.
Larisch, A., Schweickhardt, A., Wirsching, M. & Fritzsche, K. (2004). Psychosocial interventions for somatizing patients by the general practitioner: A randomized controlled trial. Journal of Psychosomatic Research, 57, 507-514.
Löwe, B., Spitzer, R.L., Williams, J.B.W., Mussell, M., Schellberg, D. & Kroenke, K. (2008). Depression, anxiety and somatization in primary care: Syndrome overlap and functional impairment. General Hospital Psychiatry, 30, 191-199.
Maina, G., Albert, U., Gandolfo, S., Vitalucci, A. & Bogetto, F. (2005). Personality disorders in patients with burning mouth syndrome. Journal of Personality Disorders, 19, 84-93.
Morriss, R., Dowrick, C., Salmon, P., Peters, S., Dunn, G., Rogers, A., … Gask, L. (2007). Cluster randomised controlled trial of training practices in reattribution for medically unexplained symptoms. British Journal of Psychiatry, 191, 536-542.
Nelson-Jones, R. (1982). The theory and practice of counselling psychology (pp. 250-257). London: Cassell Educational Limited.
Nezu, A.M., Nezu, C.M., Friedman, S.H., Faddis, S. & Houts, P.S. (1998). Helping cancer patients cope: A problem-solving approach. Washington, DC, US: American Psychological Association.
Nimnuan, C., Hotopf, M. & Wessely, S. (2001). Medically unexplained symptoms: An epidemiological study in seven specialities. Journal of Psychosomatic Research, 51, 361-367.
Noyes, R., Langbehn, D.R., Happel, R.L., Stout, L.R., Muller, B.A. & Longley, S.L. (2001). Personality dysfunction among somatizing patients. Psychosomatics, 42, 320-329.
Oostburg, R.I.M. (1997). Relaxatietraining voor de uitvoeringspraktijk: Verbatim protocol (ten behoeve van hulpverleners).
Peters, S., Rogers, A., Salmon, P., Gask, L., Dowrick, C., Towey, M., … Morriss, R. (2008). What do patients choose to tell their doctors? Qualitative analysis of potential barriers to reattributing medically unexplained symptoms. Journal of General Internal Medicine 24, 443-449.
Reynolds, K.J., Vernon, S.D., Bouchery, E. & Reeves, W.C. ( 2004). The economic impact of chronic fatigue syndrome. Cost Effectiveness and Resource Allocation, 2, 4.
Rosendal, M., Olesen, F., Fink, P., Toft, T., Sokolowski, I. & Bro, F. (2007). A randomized controlled trial of brief training in the assessment and treatment of somatization in primary care: Effects on patient outcome. General Hospital Psychiatry, 29, 364-373.
Rost, K.M., Akins, R.N., Brown, F.W. & Smith, G.R. (1992). The comorbidity of DSM-III-R personality disorders in somatization disorder. General Hospital Psychiatry, 14, 322-326.
Salmon, P., Peters, S., Clifford, R., Iredale, W., Gask, L., Rogers, A., … Morriss, R. (2007). Why do general practitioners decline training to improve management of medically unexplained symptoms? Journal of General Internal Medicine 22, 565-571.
Slobbe, L.C.J., Smit, J.M., Groen, J., Poos, M.J.J.C. & Kommer, G.J. (2011). Kosten van ziekten in Nederland 2007: Trends in de Nederlandse zorguitgaven 1999-2010. Zorg voor euro’s (pp. RIVM-rapportnummer 270751023/270752011). Bilthoven: Rijksinstituut voor Volksgezondheid en Milieu (RIVM)/Centraal Bureau voor de Statistiek (CBS).
Speckens, A.E.M., Spinhoven, P., Hawton, K.E., Bolk, J.H. & van Hemert, A.M. (1996). Cognitive behavioural therapy for medically unexplained physical symptoms: A pilot study. Behavioural and Cognitive Psychotherapy, 24, 1-16.
Speckens, A.E.M., Spinhoven, P. & van Rood, Y.R. (1999). Protocollaire behandeling van patiënten met onverklaarde lichamelijke klachten: Cognitieve gedragstherapie. In: G.P.J. Keijsers, A. van Minnen & C.A.L. Hoogduin (Eds.), Protocollaire behandelingen in de ambulante geestelijke gezondheidszorg 2 (pp. 199-236). Houten/Diegem: Bohn Stafleu van Loghum.
Sprangers, M.A.G. (2006). Van zacht begrip naar hard getal. Amsterdam: Vossiuspers UVA.
Stone, J., Wojcik, W., Durrance, D., Carson, A., Lewis, S., MacKenzie, L., … Sharpe, M. (2002). What should we say to patients with symptoms unexplained by disease? The ‘number needed to offend’. British Medical Journal, 325, 1449-1450.
Sumathipala, A. (2007). What is the evidence for the efficacy of treatments for somatoform disorders? A critical review of previous intervention studies. Psychosomatic Medicine, 69, 889-900.
Sumathipala, A., Siribaddana, S., Abeysingha, M.R.N., De Silva, P., Dewey, M., Prince, M. & Mann, A.H. (2008). Cognitive behavioural therapy v. structured care for medically unexplained symptoms: Randomised controlled trial. The British Journal of Psychiatry, 193, 51-59.
Toft, T., Rosendal, M., Ørnbøl, E., Olesen, F., Frostholm, L. & Fink, P. (2010). Training general practitioners in the treatment of functional somatic symptoms: Effects on patient health in a cluster-randomised controlled trial (the Functional Illness in Primary Care Study). Psychotherapy and Psychosomatics, 79, 227-237.
Uguz, F., Engin, B. & Yilmaz, E. (2008). Axis I and Axis II diagnoses in patients with chronic idiopathic urticaria. Journal of Psychosomatic Research, 64, 225-229.
van den Hout, A.H.C. & Kole-Snijders, A.M.J. (2000). Cognitieve behandelingen. In: J.W.S. Vlaeyen & P.H.T.G. Heuts (Eds.), Gedragsgeoriënteerde behandelingsstrategieën bij rugpijn. Houten/Diegem: Bohn Stafleu van Loghum.
van Rood, Y.R. & van Es, S.M. (2001). Ontspanningsoefeningen: Een handleiding met speciale aandacht voor het gebruik van ontspanningsoefeningen bij lichamelijke klachten. Leiden: Leids Universitair Medisch Centrum.
Verhaak, P.F.M., Meijer, S.A., Visser, A.P. & Wolters, G. (2006). Persistent presentation of medically unexplained symptoms in general practice. Family Practice, 23, 414-420.
World Health Organization (WHO) (1948). Official record of the World Health Organization. Geneva: World Health Organization.
Zonneveld, L.N.L. (2005a). Draaiboek (trainers) ‘Omgaan met de gevolgen van onverklaarde lichamelijke klachten’. Vlaardingen/Rotterdam: Riagg Rijnmond/Erasmus MC Afdeling Medische Psychologie en Psychotherapie. Available from http://www.onverklaarde-klachten.nl/downloads/Draaiboek_Onverklaarde_Klachten_Lyonne_Zonneveld_deel_I.pdf, http://www.onverklaarde-klachten.nl/downloads/Draaiboek_Onverklaarde_Klachten_Lyonne_Zonneveld_deel_II.pdf
Zonneveld, L.N.L. (2005b). Werkboek (patiënten) ‘Omgaan met de gevolgen van onverklaarde lichamelijke klachten’. Vlaardingen/Rotterdam: Riagg Rijnmond/Erasmus MC Afdeling Medische Psychologie en Psychotherapie.
Zonneveld, L.N.L. (2013). Unexplained physical symptoms: Patients’ quality of life improved by cognitive-behavioral group treatment tailored to their perspective (PhD). Rotterdam: Erasmus MC/Erasmus University.
Zonneveld, L.N.L., Duivenvoorden, H.J., Passchier, J. & van ’t Spijker, A. (2010). Tailoring a cognitive behavioural model for unexplained physical symptoms to patient’s perspective: A bottom-up approach. Clinical Psychology and Psychotherapy, 17, 528-535.
Zonneveld, L.N.L., van ’t Spijker, A., Passchier, J., van Busschbach, J.J. & Duivenvoorden, H.J. (2009). The effectiveness of a training for patients with unexplained physical symptoms: Protocol of a cognitive behavioral group training and randomized controlled trial. BMC Public Health, 9, 251.
Zonneveld, L.N.L., van ’t Spijker, A. & van Busschbach, J.J. (2012a). Bevorderen van gepaste zorg voor patiënten met onverklaarde lichamelijke klachten: Een voorbeeld. GZ-psychologie, 4, 10-15.
Zonneveld, L.N.L., van Rood, Y.R., Kooiman, C.G., Timman, R., van ’t Spijker, A. & Busschbach, J.J.V. (2012b). Predicting the outcome of a cognitive-behavioral group training for patients with unexplained physical symptoms: A one-year follow-up study. BMC Public Health, 12, 848.
Zonneveld, L.N.L., van Rood, Y.R., Timman, R., Kooiman, C.G., van ’t Spijker, A. & Busschbach, J.J.V. (2012c). Effective group training for patients with unexplained physical symptoms: A randomized controlled trial with a non-randomized one-year follow-up. PLoS ONE, 7, e42629.
