Samenvatting
Halverwege de jaren 90 van de vorige eeuw is het metacognitieve model voor de gegeneraliseerde angststoornis (GAS) ontwikkeld. De effectiviteit van de hierop gebaseerde metacognitieve therapie (MCT) is de afgelopen jaren in verschillende studies onderzocht. In dit artikel worden het metacognitieve model en therapie voor GAS beschreven. Vervolgens wordt een overzicht gegeven van de onderzoeken die tot dusverre zijn uitgevoerd naar de effectiviteit van deze behandeling. In dit overzicht worden ook de voorlopige resultaten van recent afgerond en nog niet gepubliceerd onderzoek beschreven.
Inleiding
De gegeneraliseerde angststoornis wordt gekenmerkt door buitensporige angst en onbeheersbare bezorgdheid over verschillende onderwerpen gedurende minstens een halfjaar (APA, 2000). In de behandeling van de gegeneraliseerde angststoornis is cognitieve gedragstherapie (CGT) de behandeling van eerste keus (LSMR, 2003). Anders dan bij andere angststoornissen zijn de effecten van cognitieve gedragstherapie bij GAS echter matig (Craske, 1999; Elgersma & Arntz, 1999; Fisher, 2006). Een mogelijke verklaring zou het ontbreken van een stoornisspecifiek model voor GAS kunnen zijn (Wells, 1995). Om die reden zijn er de afgelopen jaren meerdere specifieke theoretische modellen voor de gegeneraliseerde angststoornis ontwikkeld met daarop gebaseerde behandelprotocollen in het cognitief gedragstherapeutische domein. Een van deze modellen is het metacognitieve model voor de gegeneraliseerde angststoornis van Wells (1995; 1997). Uitgangspunt hierbij is dat een verklarend model voor GAS zich niet zozeer moet richten op het piekeren zelf, maar op de in stand houdende factoren ervan. De op dit model gebaseerde behandeling, metacognitieve therapie, is in enkele onderzoeken werkzaam gebleken (Van der Heiden, Muris, & Van der Molen, ter publicatie aangeboden; Wells & King, 2006; Wells e.a., 2010). In dit artikel zal eerst worden ingegaan op het metacognitieve model en metacognitieve therapie. Vervolgens wordt een overzicht gegeven van de resultaten van onderzoeken naar de effectiviteit van deze behandeling, inclusief de voorlopige resultaten van recent afgerond en nog niet gepubliceerd onderzoek.
Het metacognitieve model
Uitgangspunt van het metacognitieve model voor de gegeneraliseerde angststoornis is dat niet het piekeren zelf de pathologische component binnen de gegeneraliseerde angststoornis is, maar de manier waarop patiënten over piekeren denken, ook wel metacognities genoemd (Wells, 1995; 1997). De term ‘metacognitie’ kan gedefinieerd worden als ‘denken over het denken’. Metacognities kunnen zowel positief als negatief zijn. Bij GAS lijken vooral negatieve gedachten over piekeren een rol te spelen bij de instandhouding van de angst en het pathologische piekeren.
Binnen het metacognitieve model voor GAS worden twee typen gepieker onderscheiden: piekeren over alledaagse onderwerpen (type-I-piekeren) en piekeren over het piekeren (type-II-piekeren). GAS-patiënten hebben voortdurend last van type-I-gepieker, dus zorgelijke gedachten over allerlei onderwerpen. Zorgen kunnen gaan over de meest uiteenlopende zaken, zoals gezondheid, relaties, werk en financiën. Dit type-I-gepieker wordt beschouwd als een cognitieve strategie om met (vermeende) problemen om te gaan, als een manier om enige controle te ervaren over dergelijke situaties. Deze denkstrategie wordt gevoed door positieve gedachten over het piekeren, ofwel positieve metacognities, zoals ‘piekeren helpt mij om negatieve gebeurtenissen te voorkomen’. Verondersteld wordt dat dergelijke positieve opvattingen over het piekeren ontstaan en in stand gehouden worden door bekrachtiging. Wanneer iemand bijvoorbeeld veel piekert over het al dan niet halen van een tentamen en vervolgens voor dit tentamen slaagt, kan het succes worden toegeschreven aan het gepieker: ‘Door dat gepieker was ik goed voorbereid.’ Door dergelijke associaties kunnen positieve metacognities gevormd en versterkt worden, met als gevolg dat het als positief beleefde piekeren steeds vaker als copingstrategie wordt ingezet. Zolang het piekeren in de beleving van de patiënt binnen beheersbare grenzen blijft, is er geen probleem.
GAS ontstaat pas wanneer het piekeren uit de hand loopt en als onbeheersbaar of bedreigend ervaren gaat worden, bijvoorbeeld ‘ik kan het piekeren niet stoppen’ of ‘ik maak mezelf gek met mijn gepieker.’ Dergelijke negatieve gedachten over piekeren, ook wel negatieve metacognities genoemd, kunnen leiden tot een negatieve emotionele respons (angst), die als bevestiging gezien kan worden voor de opvatting dat piekeren gevaarlijk is. Pogingen om het piekeren te stoppen mislukken vaak, waardoor de angst verder toeneemt en negatieve opvattingen over piekeren versterkt worden: ‘Zie je wel, ik kan het gepieker echt niet stoppen. Straks draai ik er nog van door.’
Als negatieve metacognities geactiveerd worden, leidt dit tot piekeren over het piekeren (type-II-gepieker) en een toename van angst. Om te voorkomen dat de piekercyclus in gang wordt gezet, of om het gepieker en de angst te doorbreken, hanteren patiënten met GAS verschillende strategieën. Deze kunnen worden onderverdeeld in gedragsstrategieën en pogingen het denken te beheersen. Een voorbeeld van een gedragsstrategie is het vermijden van situaties of zaken die tot gepieker kunnen leiden, zoals televisieprogramma’s over ziektes. Ook geruststelling vragen of overmatig afleiding zoeken valt in deze categorie. Onder de gedachtecontrolepogingen vallen bijvoorbeeld pogingen gedachten te onderdrukken of positieve zelfspraak. Hoewel deze strategieën op de korte termijn soms helpen, is een nadeel ervan dat GAS-patiënten zichzelf corrigerende leermomenten ontnemen die juist noodzakelijk zijn om de negatieve metacognities te falsificeren. Men ervaart niet dat als er geen geruststelling was gevraagd, het piekeren niet tot de gevreesde catastrofe geleid zou hebben. Bovendien werken de strategieën vaak maar kort of helemaal niet (denk aan het befaamde ‘witte-beerexperiment’ van Wegner (Wegner, Schneider, Carter, & White, 1987), waardoor negatieve opvattingen over piekeren bevestigd worden.
In figuur 1 is het metacognitieve model schematisch weergegeven.
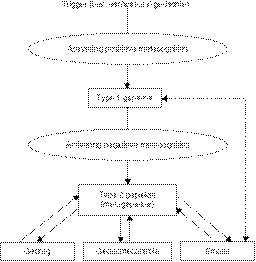
In verschillende onderzoeken is ondersteuning gevonden voor het metacognitieve model van GAS. Zo is gebleken dat zowel positieve als negatieve metacognities hoog gecorreleerd zijn met pathologisch piekeren (Cartwright-Hatton & Wells, 1997) en komen metacognities vaker voor bij mensen met een gegeneraliseerde angststoornis dan bij niet-angstige mensen (Borkovec & Roemer, 1995). Hoewel metacognities ook voorkomen bij andere vormen van pathologie, blijken ze het sterkst bij mensen met een gegeneraliseerde angststoornis (Wells & Carter, 2001). Tot slot blijken metacognities een goede voorspeller te zijn voor GAS (Nassif, 1999). Voor een uitgebreide beschrijving van de wetenschappelijke ondersteuning voor het metacognitieve model wordt verwezen naar Wells (2004).
Metacognitieve therapie (MCT)
De klinische implicatie van het metacognitieve model is dat de behandeling van GAS zich niet zozeer moet richten op de inhoudelijke zorgen (type-I-piekeren), maar op de in stand houdende factoren, de opvattingen over piekeren.
MCT is een kortdurende behandeling van tien tot vijftien sessies. De behandeling kan opgedeeld worden in vier fases (Wells, 1997).
Eerste fase
In de eerste fase van de behandeling maakt de patiënt kennis met het metacognitieve model, dat wordt uitgelegd. Bij de uitleg daarvan ligt de nadruk op het leren begrijpen dat de inhoudelijke zorgen zelf niet het probleem zijn, maar de gedachten over deze zorgen, de metacognities. Ook krijgt de patiënt inzicht in de vicieuze cirkels van gedragingen en gedachtecontrolepogingen die het piekeren in stand houden. Zo wordt de contraproductiviteit van pogingen om het denken te beheersen gedemonstreerd aan de hand van het zogenaamde ‘witte-beerexperiment’ (Wegner et al., 1987). In dit experiment wordt patiënten gevraagd hun ogen te sluiten en te rapporteren waar ze aan denken. Ze mogen hierbij echter niet denken aan een witte beer. De meeste patiënten krijgen dan juist gedachten over de witte beer, waardoor ze ervaren dat het onderdrukken van gedachten lastig en vaak juist contraproductief is.
Vervolgens wordt aan de hand van een recente piekersituatie het metacognitieve model in kaart gebracht. Hierbij kunnen de in kader 1 weergegeven vragen helpen. Metacognities kunnen ook worden opgespoord door een voor- en nadelenlijst van piekeren op te stellen of door de Metacognitie Vragenlijst (MCV; Hermans, Crombez, Van Rijsoort, & Laeremans, 1998) met patiënten door te nemen. Tot slot wordt in de eerste fase van de behandeling het behandelprogramma besproken, waarbij uitgelegd wordt dat eerst de negatieve en vervolgens de positieve metacognities onderzocht zullen worden, en dat wordt afgesloten met het aanleren van alternatieve strategieën om met (vermeende) problemen om te gaan.
Kader 1
Hulpvragen om het metacognitieve model met patiënten door te nemen.
- Vraag na wat de trigger is: wat was de 1 e gedachte in de sequentie van zorgen?
- Wat dacht u vervolgens? (= type-I-gepieker)
- Hoe voelde u zich toen u zo zat te denken? (= emotie)
- Toen u dat gevoel kreeg, wat dacht u toen? Dacht u dat er iets kon gebeuren als u zich zo’n zorgen zou blijven maken? (= type-II-gepieker)
- Wat is het ergste dat er zou kunnen gebeuren als u zo zou blijven piekeren? Is piekeren iets dat u kunt stoppen? (= negatieve opvattingen over piekeren)
- Het klinkt alsof piekeren problematisch is, maar zitten er ook voordelen aan? (= positieve opvattingen over piekeren)
- Als het piekeren begint, wat doet u dan om ermee om te gaan? Kunt u voorbeelden geven?
Zijn er dingen die u doet, of juist niet meer doet, om te voorkomen dat u gaat piekeren? (= gedrag) - Probeert u wel eens bepaalde dingen niet te denken omdat u dan gaat piekeren? (= gedachtecontrole)
Tweede fase
In de tweede fase staan de negatieve opvattingen over piekeren centraal. Begonnen wordt met het onderzoeken en wijzigen van de metacognities over de oncontroleerbaarheid. De reden hiervoor is dat indien patiënten piekeren als (enigszins) beheersbaar gaan beleven, de kans groter is dat ze gedragsexperimenten durven uit te voeren om het gevaar van piekeren te onderzoeken, dan wanneer ze piekeren nog als een volledig onbeheersbaar proces beschouwen.
Het onderzoeken van metacognities gebeurt met behulp van zogenaamde piekergedachteschema’s, speciaal voor piekeren bewerkte gedachteschema’s uit de cognitieve therapie (Van der Heiden, 2009). Met behulp van deze piekergedachteschema’s leren mensen zowel argumenten te verzamelen die hun opvattingen over piekeren ondersteunen, als argumenten die laten zien dat die opvattingen niet helemaal kloppen. Op basis van de gevonden argumenten kan een alternatieve, meer evenwichtige opvatting over piekeren geformuleerd worden. Vervolgens worden gedragsexperimenten gedaan om de houdbaarheid van zowel de negatieve opvattingen als de nieuwe alternatieven in de praktijk te testen.
Een voorbeeld is het ‘uitstelexperiment’, waarbij patiënten gevraagd wordt het piekeren, zodra het begint, uit te stellen naar een vooraf afgesproken tijdstip. Rationale achter dit experiment is niet zozeer de patiënt een techniek te leren het piekeren uit te stellen of te verminderen, maar om meer zicht te krijgen op de veronderstelde oncontroleerbaarheid van het piekeren. Als het patiënten (soms) lukt piekeren uit te stellen, dan kan besproken worden wat de implicatie van deze ervaring is voor de opvatting dat piekeren onbeheersbaar is. Ook krijgen patiënten de opdracht om bij een spontane piekerperiode juist erger te gaan piekeren om na te gaan of het gevreesde gevolg (zoals ‘doordraaien’) al dan niet optreedt.
Derde fase
Wanneer de geloofwaardigheid van de negatieve metacognities is afgenomen, worden de positieve metacognities onderzocht. Doel daarvan is patiënten te laten inzien en ervaren dat piekeren niet zo nuttig is als ze aanvankelijk dachten, met als gevolg dat ze meer bereidheid tonen om andere strategieën om met problemen om te gaan uit te proberen. Bovendien verkleint het bijstellen van positieve opvattingen over piekeren de kans dat patiënten in de toekomst toch weer terugvallen op piekeren als strategie om met problemen om te gaan.
Ook de positieve metacognities worden eerst onderzocht met behulp van verbale cognitieve methoden, zoals de piekergedachteschema’s, en vervolgens met gedragsexperimenten. Een voorbeeld van een gedragsexperiment is patiënten te vragen om de ene helft van de week zo min mogelijk te piekeren en de andere helft van de week juist zoveel mogelijk. Vervolgens wordt geëvalueerd in welke helft van de week:
- er meer negatieve gebeurtenissen zijn voorgevallen;
- patiënten zich beter voelden; en
- patiënten beter functioneerden.
Vaak blijkt er geen verschil in het aantal negatieve gebeurtenissen, iets wat op basis van een positieve opvatting als ‘piekeren helpt me negatieve gebeurtenissen te voorkomen’ wel verwacht zou worden. Bovendien blijken patiënten zich in de ‘zo min mogelijk piekeren’-periode meestal beter te hebben gevoeld en beter te hebben gefunctioneerd. In deze fase wordt ook gewerkt met de zogeheten ‘mismatch-strategie’ om na te gaan of de voorspellingen die patiënten tijdens hun gepieker doen, juist zijn. Dit kan zowel retrospectief als prospectief. In de retrospectieve variant wordt patiënten gevraagd terug te denken aan de voorspellingen die ze deden in recente piekersituaties, en hoe deze vervolgens zijn afgelopen. In de prospectieve variant wordt patiënten gevraagd naar voorspellingen in actuele piekersituaties. Deze voorspellingen worden vergeleken met de feitelijke afloop van de situatie, zodra die zich heeft voorgedaan. Als telkens blijkt dat de voorspellingen niet overeenkomen met de daadwerkelijke afloop van situaties, dan kan het nut of de helpendheid van piekeren ter discussie gesteld worden.
Vierde fase
In de vierde en laatste fase van de behandeling is er aandacht voor nog bestaand vermijdings- en veiligheidsgedrag en het aanleren van alternatieve strategieën om met (vermeende) problemen en onzekere situaties om te gaan. Vermijdings- en veiligheidsgedrag, zoals het niet bekijken van bepaalde televisieprogramma’s of het overmatig geruststelling vragen, wordt afgebouwd met behulp van exposure met responspreventieafspraken. Bij het aanleren van alternatieve strategieën om met onzekere situaties om te gaan wordt gebruikgemaakt van ‘standaard’ cognitieve technieken, zoals het bijhouden van een positief logboek en de taartpunttechniek (zie bijvoorbeeld Beck, 1999; Ten Broeke, Van der Heiden, Meijer, & Schurink, 2008). In deze afsluitende fase zijn deze interventies gericht op de disfunctionele cognities zelf, en niet langer op de metacognities. Ook wordt er geoefend met het ‘laten gaan van gedachten’ in plaats van gedachten te ‘bestrijden’, en met het brainstormen over en/of verbeelden van alternatieve positieve aflopen van zorgelijke situaties.
Effectiviteit van MCT bij GAS: een overzicht
In het afgelopen decennium zijn verschillende onderzoeken uitgevoerd naar de werkzaamheid van metacognitieve therapie voor GAS. In een eerste pilot-onderzoek kregen tien patiënten met een gegeneraliseerde angststoornis wekelijks individuele MCT aangeboden (Wells & King, 2006). De gemiddelde behandelduur was 7.4 sessies. Behandeling bleek te leiden tot significante verbeteringen op elk van de zeven uitkomstmaten, waaronder maten voor angst, piekeren, metacognities en depressie. De gevonden effect-sizes (ESs) konden alle als ‘large’ worden geclassificeerd (variërend van 1.13 tot 2.78).
Als aanvulling op berekeningen van statistische significantie en effect-sizes wordt tegenwoordig ook vaak gebruikgemaakt van een meting voor klinisch relevantie verbetering. Hiervoor worden de richtlijnen van Jacobson en Truax (1991) gebruikt om na te gaan of patiënten (a) statistisch betrouwbaar verbeterd zijn op een vragenlijst (hiertoe wordt een Reliable Change Index [RCI] berekend), en (b) na de behandeling een score op de vragenlijst behalen die valt binnen het bereik van een normale populatie: hiertoe wordt een cut-off-score (c) berekend. Patiënten die aan beide voorwaarden voldoen, worden als hersteld beschouwd. Als slechts aan één van de twee criteria wordt voldaan, wordt de patiënt als ‘betrouwbaar verbeterd’ aangemerkt. Uitgaande van de criteria van Jacobson en Truax (1991) voor klinisch relevante verbetering, toegepast op de angstdispositieversie van de State-Trait Anxiety Inventory (STAI-T; Spielberger, Gorsuch, Lushene, Vagg, & Jacobs, 1983), konden zeven van de acht patiënten die de behandeling afmaakten als hersteld aangemerkt worden (87,5%). Dit effect bleef grotendeels behouden op de langere termijn: zowel zes als twaalf maanden na afsluiting van de behandeling bleek nog altijd 75% hersteld.
In een tweede studie van Wells onder twintig patiënten met GAS werden vergelijkbare positieve resultaten gevonden (Wells et al., 2010). In deze ‘randomized controlled trial’ (RCT) werd metacognitieve therapie vergeleken met applied relaxation (AR), een bewezen effectieve behandeling voor GAS (zie voor een gedetailleerde beschrijving van AR: Öst, 1987). Metacognitieve therapie leidde op elk van de uitkomstmaten tot significant grotere afname van klachten dan AR. De ESs in de MCT conditie konden als ‘large’ geclassificeerd worden: 3.42 op de Penn State Worry Questionnaire (PSWQ; Meyer, Miller, Metzger, & Borkovec, 1990), een vragenlijst die de neiging tot piekeren meet, en 2.30 op de STAI-T. Deze ESs waren aanzienlijk hoger dan die in de AR-conditie (respectievelijk .95 en .55). Ook voor wat betreft klinisch relevante verbetering was er een duidelijk voordeel voor MCT. Na afloop van de behandeling bleek dat 80% van de patiënten als hersteld aangemerkt kon worden op zowel de PSWQ als de STAI-T, tegenover 10% van de patiënten in de AR-conditie. Dit effect bleef behouden bij follow-up een jaar later: in de MCT-conditie voldeed nog altijd 70% aan de criteria voor herstel op zowel de PSWQ als de STAI-T, terwijl dit in de AR-conditie voor 10% respectievelijk 20% gold. Een belangrijke tekortkoming van beide onderzoeken was het geringe aantal proefpersonen (tien in elke conditie).
Recent is een groter, onafhankelijk onderzoek naar de effectiviteit van MCT voor GAS afgerond (Van der Heiden, Muris, & Van der Molen, ter publicatie aangeboden). In dit gerandomiseerde en gecontroleerde onderzoek is MCT vergeleken met zowel een wachtlijstcontrolegroep als met een tweede specifiek voor GAS ontwikkelde vorm van cognitieve gedragstherapie, gebaseerd op het ‘Intolerance-of-Uncertainty’-model (IUT; Dugas, Gagnon, Ladouceur, & Freeston, 1998). Deze IUT-therapie is eerder in drie RCT’s werkzaam gebleken (Dugas et al., 2003; Dugas et al., 2010; Ladouceur et al., 2000). In de MCT-conditie werden 61 patiënten geïncludeerd, in de IUT-groep 60. Beide behandelingen bestonden uit maximaal 14 wekelijkse sessies, met een gemiddeld aantal van 12,3 in de MCT-conditie en 12,9 in de IUT-conditie (dit verschil was niet significant). In beide condities maakten 18 patiënten (30%) de behandeling niet af. Zowel MCT als IUT bleek te leiden tot een significante afname van zowel piekeren (gemeten met de PSWQ), angst (gemeten met de STAI-T) als comorbide depressie (gemeten met de BDI-II) en algemeen psychisch onwelbevinden (gemeten met de SCL-90), terwijl in de wachtlijstconditie geen significante veranderingen werden gevonden. De effecten bleven in beide condities behouden bij een follow-upmeting na zes maanden. Er werden geen significante verschillen gevonden tussen de twee behandelcondities, met uitzondering van piekeren direct na afloop van de behandeling. Dit significante verschil in het voordeel van MCT was bij de follow-up verdwenen. In beide condities waren de ESs groot (> .80) op alle uitkomstmaten, zowel direct na afloop van de behandeling als zes maanden daarna (MCT: ESs variërend van 1.53 tot 2.39, IUT: ESs variërend van 0.98 tot 1.60). Wanneer echter gekeken wordt naar de ‘between-group ESs’ dan blijkt op alle uitkomstmaten een ‘gemiddeld’ verschil in het voordeel van MCT, met zelfs een groot verschil op piekeren direct na afloop van de behandeling. Ook als gekeken wordt naar klinisch relevante verbetering (gebaseerd op de maten van Jacobson & Truax, 1991), leiden beide behandelingen tot goede resultaten, met een voordeel voor MCT. Na afloop van MCT kan 72% van de patiënten die de behandeling heeft afgemaakt, als hersteld aangemerkt worden op de PSWQ en nog eens 21% als verbeterd, tegenover 48% hersteld en nog eens 33% verbeterd in de IUT-conditie. Bij follow-up zes maanden later blijken deze percentages voor de MCT-conditie vrijwel gelijk te zijn (74% en 19%), terwijl IUT een verdere verbetering laat zien (63% hersteld en 20% verbeterd), maar nog altijd minder hoog dan MCT. Ook op de STAI-T zijn de herstelpercentages na afloop van de behandeling voor MCT (68% hersteld, 27% verbeterd) beter dan voor IUT (59% hersteld, 20% verbeterd), al is het verschil minder groot dan op de PSWQ. Ook nu blijken deze effecten behouden op de follow-up, met een herstelpercentage van 72% (en nog eens 18% verbeterd) in de MCT-conditie tegenover een herstelpercentage van 62% (en nog eens 15% verbeterd) in de IUT-conditie.
Inmiddels zijn ook de voorlopige resultaten bekend van een recent afgeronde follow-upmeting tweeënhalf jaar na afsluiting van metacognitieve therapie (nog niet gepubliceerd). Van de 43 patiënten die tweeënhalf jaar daarvoor hun behandeling hadden afgerond, hebben achttien patiënten de PSWQ ingevuld geretourneerd (42%). Uit deze data blijkt dat er nog altijd veertien als hersteld aangemerkt kunnen worden (78%), terwijl nog eens drie patiënten (16%) betrouwbaar verbeterd zijn.
In een ander recent afgerond onderzoek is de effectiviteit van MCT voor groepen patiënten met GAS onderzocht (nog niet gepubliceerd). Deze behandeling bestaat uit veertien wekelijkse sessies van anderhalf uur voor groepen van tien tot veertien deelnemers. In totaal hebben 34 patiënten met een primaire diagnose GAS deelgenomen aan het onderzoek, van wie 22 patiënten de behandeling hebben afgemaakt (drop-out percentage van 35%). Uit de resultaten komt naar voren dat groeps-MCT leidt tot statistisch significante afname van zowel piekeren als toestandsangst, met grote ESs (1.89 respectievelijk 1.34). Van de patiënten die de groepsbehandeling hebben afgerond, kan 68% als hersteld en nog eens 23% als verbeterd aangemerkt worden op de PSWQ, terwijl deze percentages op de STAI-T 50% respectievelijk 32% zijn. De gevonden effecten blijken op alle vragenlijsten behouden ten tijde van de follow-up. Zes maanden na afloop van de groeps-MCT blijkt 62% hersteld en nog eens 30% verbeterd op de PSWQ, en 50% hersteld en nog eens 33% verbeterd op de STAI-T.
Tot slot
Metacognitieve therapie is een specifiek voor de GAS ontwikkelde behandeling, gericht op het onderzoeken en wijzigen van de opvattingen die patiënten over piekeren hebben. In dit artikel is stilgestaan bij het metacognitieve model voor de gegeneraliseerde angststoornis en de hierop gebaseerde behandeling, en zijn de tot dusverre uitgevoerde onderzoeken naar de effectiviteit van deze behandeling op een rij gezet. Hoewel het aantal uitgevoerde onderzoeken nog te beperkt is om definitieve conclusies te trekken, lijkt MCT bij GAS een veelbelovende behandeling, die nader onderzoek verdient. In vergelijking met andere vormen van cognitieve gedragstherapie voor GAS, zoals applied relaxation en intolerance-of-uncertainty therapy, zijn zowel de ESs als herstelpercentages hoger (Fisher, 2006). Met name het feit dat de effecten ook zes maanden na afloop van behandeling (ook zijn er aanwijzingen voor tweeënhalf jaar na afloop van de behandeling) behouden blijven is van groot belang, gezien het feit dat GAS beschouwd wordt als een chronische stoornis met een geringe kans op spontaan herstel (Roemer & Orsillo, 2002; Yonkers, Warshaw, Massion, & Keller, 1996). Om de relatieve effectiviteit van MCT te kunnen bepalen, is vooral nader onderzoek nodig waarin MCT vergeleken wordt met bestaande evidence-based behandelingen voor GAS, applied relaxation of cognitieve therapie. Ook voor het bepalen van het effect van MCT op langere termijn, is nader onderzoek nodig.
Hoewel de resultaten van een tweeënhalf jaar follow-uponderzoek veelbelovend lijken dient wel te worden opgemerkt dat slechts een beperkt aantal patiënten (42%) heeft meegewerkt aan dit onderzoek. Het is van belang op te merken dat dit aantal alleen betrekking heeft op die patiënten die hun behandeling hebben afgemaakt. Als uitgegaan wordt van de deelnemers die aan de behandeling begonnen zijn dan is het percentage deelnemers slechts 30% van de oorspronkelijke steekproef. De resultaten van dit follow-uponderzoek dienen dan ook met voorzichtigheid geïnterpreteerd te worden.
Een mogelijke reden voor de tegenvallende respons is de matige opzet van dit follow-uponderzoek. In de oorspronkelijke onderzoeksopzet was slechts een follow-up van een halfjaar voorzien. Dit is ook waarmee de patiënten akkoord zijn gegaan. Enthousiast geraakt door de positieve resultaten is pas gaandeweg het onderzoek besloten na te gaan of de effecten ook tweeënhalf jaar later behouden waren gebleven. Dit had tot gevolg dat een deel van de patiënten niet meer te traceren was, dan wel niet na zoveel tijd weer aan een onderzoek wilde deelnemen. Toekomstig onderzoek zou dan ook gebaat zijn bij het direct opnemen van een lange termijn follow-upmeting, waar deelnemers direct van op de hoogte zijn en mee instemmen, waardoor de kans op een positieve respons groter wordt. Bovendien kan dan met de deelnemers overeen worden gekomen adreswijzigingen door te geven, zodat ze beschikbaar blijven voor de follow-upmeting.
De positieve resultaten van MCT gelden zowel voor een individuele behandeling als behandeling in een groep, hoewel een individuele behandeling wel tot grotere effecten en hogere herstelpercentages lijkt te leiden dan groeps-MCT. Bovendien beëindigen minder patiënten met een GAS een individuele behandeling (18%; Van der Heiden et al., ter publicatie aangeboden) dan een behandeling in een groep (35% in het recent afgeronde onderzoek dat in dit artikel beschreven is). Hoewel het in de huidige tijd van bezuiniging in de GGZ op basis van de beschreven onderzoeksresultaten verdedigbaar is om MCT aan groepen patiënten met GAS aan te bieden, lijkt een individuele behandeling op inhoudelijke gronden (beste resultaat en minder drop-out) de voorkeur te verdienen. Nader onderzoek waarin individuele MCT direct wordt vergeleken met groeps-MCT zal hierover verder uitsluitsel moeten bieden. Het zou daarbij van belang zijn ook maten voor kosteneffectiviteit in dergelijk onderzoek te betrekken.
Summary
In the 90’s Wells (1995) developed the metacognitive approach for generalized anxiety disorder. In this article, the metacognitive model of GAD, metacognitive therapy (MCT) for GAD, and an overview of studies into the efficacy of MCT are presented successively. The overview of efficacy studies not only includes results of already publishes studies, but also the preliminary results of some unpublished studies.
Referenties
American Psychiatric Association (APA) (2000). Diagnostic and Statistical Manual of Mental Disorders, fourth edition, text revision. Washington, DC: American Psychiatric Press.
Beck, J. (1999). Basisboek cognitieve therapie (vertaling door H. Geluk). Baarn: HB Uitgevers.
Borkovec, T.D. & Roemer, L. (1995). Perceived functions of worry among generalized anxiety disorder subjects: Distraction from more emotionally distressing topics? Journal of Behaviour Therapy and Experimental Psychiatry, 26, 25-30.
Broeke, E. ten, Heiden, C. van der, Meijer, S., & Schurink, G. (2008). Cognitieve therapie: De basisvaardigheden. Nijmegen: Cure and Care Publishers.
Cartwright-Hatton, S. & Wells, A. (1997). Beliefs about worry and intrusions: The Meta-cognitions Questionnaire and its correlates. Journal of Anxiety Disorders, 11, 279-315.
Craske, M.G. (1999). Anxiety disorders. Psychological approaches to theory and treatment. Boulder: Westview Press.
Dugas, M.J., Brillon, P., Savard, P., Turcot, J., Gauvet, A., Ladouceur, R., Leblanc, R., & Gervais, N.J. (2010). A randomized clinical trial of cognitive-behavioral therapy and applied relaxation for adults with generalized anxiety disorder. Behavior Therapy, 41, 46-58.
Dugas, M.J., Gagnon, F., Ladouceur, R., & Freeston, M.H. (1998). Generalized anxiety disorder: A preliminary test of a conceptual model. Behaviour Research and Therapy, 36, 215-226.
Dugas, M.J., Ladouceur, R., Léger, E., Freeston, M.H., Langlois, F., Provencher, M.D., & Boisvert, J.-M. (2003). Group cognitive-behavioral therapy for generalized anxiety disorder: treatment outcome and long-term follow-up. Journal of Consulting and Clinical Psychology, 71, 821-825.
Elgersma, H.J. & Arntz, A. (1999). Protocollaire behandeling van patiënten met een gegeneraliseerde angststoornis. In: G.P.J. Keijsers, A. van Minnen, & C.A.L. Hoogduin (red.), Protocollaire behandelingen in de ambulante geestelijke gezondheidszorg II (pp. 100-123). Houten/Diegem: Bohn Stafleu van Loghum.
Fisher, P.L. (2006). The efficacy of psychological treatments for generalised anxiety disorder? In: G.C.L. Davey & A. Wells (Eds.), Worry and its psychological disorders: Theory, Assessment and Treatment (pp. 359-378). Chichester: Wiley.
Heiden, C. van der (2009). Metacognitieve therapie bij gegeneraliseerde angst (serie Protocollen voor de GGZ). Houten: Bohn Stafleu van Loghum.
Heiden, C. van der, Muris, P., & Molen, H.T. van der (ter publicatie aangeboden). Randomized controlled trial of the effectiveness of metacognitive therapy and intolerance-of-uncertainty therapy for generalized anxiety disorder.
Hermans, D., Crombez, G., Rijsoort, S. van, & Laeremans, I. (1998). Meta-Cognities Vragenlijst (ongepubliceerde, geautoriseerde vertaling van de Meta-cognitions Questionnaire).
Jacobson, N.S. & Truax, P. (1991). Clinical significance: A statistical approach to defining meaningful change in psychotherapy research. Journal of Consulting and Clinical Psychology, 59, 12-19.
Ladouceur, R., Dugas, M.J., Freeston, M.H., Léger, E., Gagnon, F., & Thibodeau, N. (2000). Efficacy of a cognitive-behavioral treatment for generalized anxiety disorder: evaluation in a controlled clinical trial. Journal of Consulting and Clinical Psychology, 68, 957-964.
Landelijke Stuurgroep Multidisciplinaire Richtlijnontwikkeling in de GGZ (LSMR) (2003). Multidisciplinaire richtlijn angststoornissen. Richtlijn voor diagnostiek, behandeling en begeleiding van volwassen patiënten met een angststoornis. Utrecht: Trimbos-instituut.
Meyer, T.J., Miller, M.L., Metzger, R.L., & Borkovec, T.D. (1990). Development and validation of the Penn State Worry Questionnaire. Behaviour, research and Therapy, 28, 487-496.
Nassif, Y. (1999). Predictors of pathological worry. Ongepubliceerd manuscript, geciteerd in Wells (2002).
Ost, L.G. (1987). Applied relaxation: Description of a coping technique and review of controlled studies. Behaviour Research and Therapy, 25(5), 397-409.
Roemer, L. & Orsillo, S.M. (2002). Expanding our conceptualization of and treatment for generalized anxiety disorder: Integrating mindfulness/acceptance-based approaches with existing cognitive-behavioral methods. Clinical Psychology: Science and Practice, 9, 54-68.
Spielberger, C.D., Gorsuch, R.C., Lushene, R.E., Vagg, P.R., & Jacobs, G.A. (1983). Manual for the State-Trait Anxiety Inventory. Palo Alto: Consulting Psychologists Press.
Wegner, D.M., Schneider, D.J., Carter, S., & White, T. (1987). Paradoxical effects of thought suppression. Journal of Personality and Social Psychology, 53, 5-13.
Wells, A. (1995). Metacognition and worry: A cognitive model of generalised anxiety disorder. Behavioural and Cognitive Psychotherapy, 23, 301-320.
Wells, A. (1997). Cognitive therapy of anxiety disorders. Chichester: John Wiley & Sons.
Wells, A. (2004). A cognitive model of GAD: Metacognitions and pathological worry. In: R.G. Heimberg, C.L. Turk, & D.S. Mennin (Eds.), Generalized anxiety disorder: Advances in research and practice (pp. 164-186). New York/London: The Guilford Press.
Wells, A. & Carter, K. (2001). Further tests of a cognitive model of generalized anxiety disorder: Metacognitions and worry in GAD, panic disorder, social phobia, depression and nonpatients. Behavior Therapy, 32, 85-102.
Wells, A. & King, P. (2006). Metacognitive therapy for generalized anxiety disorder: An open trial. Journal of Behavior Therapy and Experimental Psychiatry, 37(3), 206-212.
Wells, A., Welford, M., King, P., Papageorgiou, C., Wisely, J., & Mendel, E. (2010). A pilot randomized trial of metacognitive therapy vs. applied relaxation in the treatment of adults with generalized anxiety disorder. Behaviour Research and Therapy, 48(5):429-434.
Yonkers, K.A., Warshaw, M.G., Massion, A.O., & Keller, M.B. (1996). Phenomenology and course of generalized anxiety disorder. British Journal of Psychiatry, 168, 308-313.
