DT-22-03-300.pdf 637.13 KB 713 downloads
Zelfcontrole bij de behandeling van automutilatie ...Met dank aan Daniëlle Cath voor haar deskundige commentaar op een eerdere versie van dit artikel.
Samenvatting
In dit artikel beschrijven we twee behandelingen van mannen die zichzelf slaan. Naast dit zelfbeschadigend gedrag zijn geen symptomen aanwezig en derhalve is het gedrag gediagnosticeerd als een stoornis in de impulsbeheersing. Tot op heden bestaat er geen consensus over de eerste keus in de behandeling van automutulatie. De twee beschreven patiënten worden behandeld met een zelfcontroleprocedure. Deze behandeling blijkt voor beide patiënten effectief. Het automutileren is vrijwel geheel gestopt na de behandelingen. In beide casussen lijken de uitgebreide registratieopdrachten en de bewustwordingstraining de effectieve elementen van de behandeling te zijn.
Inleiding
Diagnostiek
Zelfbeschadigend gedrag of automutilatie is een veelvoorkomend fenomeen in de klinische praktijk. Automutilatie bestaat uit het toebrengen van schade aan het eigen lichaam, zonder dat de dader dood wil. Snijden, branden, hoofdbonken, krassen, slaan en haren uittrekken komen veel voor, bij uiteenlopende stoornissen. Misschien wordt bij automutilatie wel het eerst gedacht aan de borderline persoonlijkheidsstoornis (bps), aangezien recidiverende automutilatie een hoge voorspellende waarde voor de diagnose bps heeft (Verheul, 1998). Maar zelfbeschadiging komt tevens voor bij een depressieve of een psychotische stoornis. Bij dwang en hypochondrie kun je ook zelfbeschadigend gedrag tegenkomen. Het herhaaldelijk wassen of controleren van bepaalde lichaamsdelen kan op den duur schade aan bijvoorbeeld de huid veroorzaken. Bij de nagebootste stoornissen is automutilatie een belangrijk criterium voor het stellen van de diagnose. Mensen die lijden aan de ticstoornis volgens de dsm-iv kunnen onder andere last hebben van stereotiepe bewegingen. Deze bewegingen kunnen leiden tot zelfbeschadiging. Ten slotte zijn er de zogenaamde stoornissen in de impulsbeheersing, trichotillomanie bijvoorbeeld, waarbij nagelbijten of krabben hoort. In veel gevallen is de automutilatie slechts een onderdeel van de symptomen waarvoor hulp wordt gezocht. Zodra bij iemand sprake is van automutilatie, is het belangrijk om ook andere symptomen in kaart te brengen, aangezien op grond van de samenhang van de symptomen de (differentiële) diagnose wordt gesteld. Bij een bps is automutilatie alleen onvoldoende om de diagnose te kunnen stellen. Voor de bps moet er meer aan de hand zijn, zoals instabiele relaties, identiteitsstoornis, affectlabiliteit, intense woede, impulsiviteit of voorbijgaande paranoïde ideeën. Automutilatie bij een depressieve stoornis of een psychotische stoornis zou je als een uitvloeisel van de andere klachten kunnen beschouwen. Zo kan bijvoorbeeld een psychotische patiënt zich verwonden tijdens wanen of hallucinaties. Maar voordat een psychotische stoornis gediagnosticeerd mag worden, moeten wanen, hallucinaties, onsamenhangende spraak of ernstig chaotisch of katatoon gedrag worden vastgesteld. Bij een depressieve stoornis kan automutilatie in het kader van suïcidale of parasuïcidale gedachten voorkomen. Alleen automutilatie is wederom niet voldoende om een depressieve stoornis te diagnosticeren. Bij het stellen van de diagnose ‘nagebootste stoornis’ wordt ervan uitgegaan dat de motivatie voor automutilatie gelegen is in het feit dat de cliënt graag de rol van ‘zieke’ op zich neemt. Ook bij hypochondrie en bij de dwangstoornis ziet men automutilatie, maar dan als gevolg van repetitieve gedragingen (controles).
Automutileren verloopt via de vaste sequentie: voorafgaande spanningsopbouw, een onweerstaanbare drang zichzelf op een of andere manier te verwonden, en gevoelens van bevrediging achteraf. Indien men automutilatie als apart symptoom wil classificeren volgens de dsm-iv (apa, 1994), dan bestaat er een probleem, aangezien het als symptoom geen plaats heeft gekregen. De criteria van de stoornis in de impulsbeheersing volgens dsm-iv lijken wel van toepassing op patiënten die alleen zichzelf verwonden. De criteria voor de stoornis in de impulsbeheersing zijn: onvermogen zich tegen de impuls te verzetten, toenemend gevoel van spanning voorafgaand aan de uitvoering en bevrediging of opluchting na afloop. Favazza en Rosenthal (1993) pleiten voor de classificatie van het syndroom van terugkerende automutilatie als een as-I-stoornis in de impulscontrole. Hoogduin en Lange (1990) en Van Wijk, Keijsers, Van der Heiden en Jacobs (1998) diagnosticeren automutilatie eveneens als een stoornis in de impulsbeheersing.
Behandeling
Er is weinig literatuur over de diagnostiek en nog minder over de behandeling van automutilatie (Van Wijk et al., 1998). Recent is een beslisboom geformuleerd voor de behandeling van automutilatie bij patiënten met een verstandelijke handicap of zwakzinnigen (Duker, 1998). Dit biedt helaas weinig aanknopingspunten voor behandelmogelijkheden van mensen met psychische klachten zonder een verstandelijke handicap. Hawton et al. (1998) hebben in een overzichtsartikel de verschillende behandelmogelijkheden bij zelfverwonding in kaart gebracht. Dit overzicht is nogal teleurstellend, aangezien grote onzekerheid bestaat over welke vormen van behandeling het meest effectief zijn voor automutilatie. Gecontroleerd onderzoek over de behandeling van automutilatie ontbreekt. Dit heeft ook te maken met het genoemde probleem van classificeren (en onderzoeken) van automutilatie als voornaamste symptoom.
Als men automutilatie beschouwt als een stoornis in de impulscontrole, dan ligt een zelfcontroleprocedure als behandeling voor de hand. Van Wijk (1996) beschrijft voor de behandeling van automutilatie een zelfcontroleprocedure, die duidelijk is afgeleid van de behandeling bij stoornissen in de impulscontrole (Hoogduin, 1980, 1981; Lange, De Vries, & Gest, 1994). Binnen dit behandelmodel worden drie onderdelen onderscheiden: voorlichting, registratie, en responspreventie. De voorlichting bestaat uit informatie over hoe automutilatie als aangeleerd gedrag wordt gezien, en dat dit gedrag onder invloed staat van antecedente en consequente factoren. In de registratie- of bewustwordingsfase (Hoogduin, Hagenaars, Van Minnen, & Keijsers, 1999) schrijft de patiënt de uitlokkende, spanning oproepende gebeurtenissen op. Vervolgens stelt hij een responspreventielijst op. Deze lijst bestaat uit direct uitvoerbare activiteiten, die de patiënt doorgaans een ontspannen en veilig gevoel geven en die tevens (gedeeltelijk) onverenigbaar zijn met automutilatie. Hierdoor wordt de respons van automutileren voorkomen. Eventueel kan de therapeut een vorm van zelfbestraffing toevoegen, voor het geval dat automutilatie toch plaatsvindt. Voorgaand behandelmodel werd bij zeven patiënten toegepast en geëvalueerd (Van Wijk et al., 1998). Twee van de onderzochten sloegen zichzelf, net als de patiënten die we hier beschrijven, regelmatig op het lichaam. De frequentie van automutilatie daalde bij alle zeven patiënten drastisch. Dit effect bleef bij follow-up onderzoek na drie maanden gehandhaafd.
Een vergelijkbare zelfcontroleprocedure, de zogenaamde habit reversal, heeft bekendheid gekregen bij de behandeling van ongewenste gewoonten en tics (Azrin & Nunn, 1973). Binnen deze methode besteedt men veel aandacht aan bewustwording van de ongewenste gewoonte. Habit reversal leert de patiënten de ongewenste gewoonte te beschrijven, alert te zijn op het vóórkomen en herkennen van signalen die voorafgaan aan de gewoonte. Ook leert de patiënt activiteiten uit te voeren die onverenigbaar zijn met de ongewenste gewoonte, waardoor het ongewenste gedrag wordt voorkomen. Dit laatste onderdeel van habit reversal noemt Van Wijk (1996) stimulusresponsinterventie bij automutilatie. Bij de behandeling van ongewenste gewoonten worden hoge succespercentages genoemd. In het geval van nagelbijten stopt veertig procent van de patiënten geheel en zevenentachtig procent reduceert het nagelbijten met de helft, na behandeling met habit reversal (Azrin, Nunn, & Frantz, 1980). Bij de behandeling van tics is één gecontroleerde studie verricht, die behandeling met habit reversal vergeleek met een wachtlijstconditie. Het succespercentage bedroeg na behandeling drieënnegentig procent reductie van tics. Na drie maanden bleef de frequentie van de tics significant minder dan die van de controlegroep (Azrin & Peterson, 1990). Deze twee studies zijn nooit door andere onderzoekers gerepliceerd.
Casus
Inleiding
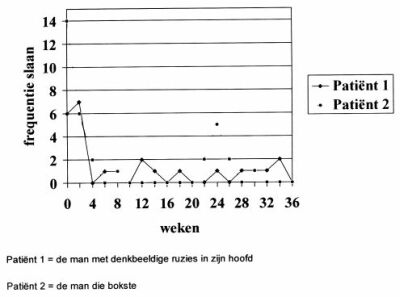
Wij presenteren hier twee gevalsbeschrijvingen van mannen die automutileerden. Beide mannen meldden zich aan bij een polikliniek van een psychiatrisch ziekenhuis. Ze kregen aanvankelijk wekelijks gesprekken aangeboden. In die periode werd het doel van de behandeling en de rationale besproken en begonnen beiden met registreren. Na ongeveer vijf zittingen werd de frequentie verlaagd naar één gesprek per twee weken. Aan het eind van de behandeling, rond de achttiende zitting, verminderden de gesprekken nog verder tot één keer per zes weken. In deze zogenaamde follow-up periode bleven beide patiënten registreren. In totaal heeft de eerste patiënt, een man met denkbeeldige ruzies in zijn hoofd, twintig zittingen gehad. De als tweede beschreven patiënt, de man die bokste, had er dertig.
Vanaf het begin van de behandeling tot de afsluiting registreerden de patiënten hun klachten, het zichzelf slaan. Daarbij is het belangrijk op te merken dat het slaan nooit eenmalig voorkwam, maar altijd in serie. Beide patiënten sloegen zichzelf een aantal keren achter elkaar. De frequentie van de momenten per week dat zij zichzelf sloegen is gescoord. De duur van het slaan is niet uit de registratie af te leiden. Bij beide patiënten was het eerste doel van de therapie het stoppen van het zelfdestructieve gedrag. Daarvoor werd gekozen, omdat het slaan aanzienlijk lichamelijk letsel veroorzaakte. De modificatieprocedure voor het automutileren bestond uit een zelfcontroleprocedure zoals beschreven door Van Wijk (1996) en Hoogduin et al. (1999) : voorlichting; registratie; ketenanalyse, het in kaart brengen van de sequentie van de uitlokkende factoren; en responspreventie.
De man met denkbeeldige ruzies in zijn hoofd
Willibrord, een man van halverwege de dertig, meldde zich aan met de klacht zichzelf te slaan. Sinds zijn puberteit hoorde Willibrord denkbeeldige ruzies in zijn hoofd en hij sloeg zichzelf daarbij. Maar hij was zich ervan bewust dat deze ruzies niet daadwerkelijk plaatsvonden, dat ze uit zijn levendige fantasie voortkwamen. Willibrord probeerde door zichzelf te slaan het ruziën te laten stoppen. Dit gaf hem een gevoel van opluchting. Tijdens de ruzies stelde hij zich in zijn hoofd een man en een vrouw voor. Hij noemde deze zijn fantasiefiguren die hij al sinds zijn kindertijd ‘met zich meedroeg’. Hij bleek goed in staat te zijn realiteit en fantasie te onderscheiden. De ruzies in zijn hoofd waren voor hem niet bedreigend. Ook gaven ze hem geen opdrachten. Wel becommentarieerden ze hem. Vroeger gebeurde dit alleen op een positieve manier: hij fantaseerde dan dat hij als brandweerman iemand had gered. Sinds een aantal jaren konden de man en de vrouw hem echter ook treiteren: ze maakten dan negatieve opmerkingen over hem. Willibrord zag deze opmerkingen nooit als van buitenaf in zijn hoofd ingebracht, maar duidelijk als zijn eigen gedachten. Ook vermoedde hij dat hij deze figuren, een man en een vrouw, had uitgekozen als zijn echte ouders. Willibrord wist dat hij op jonge leeftijd geadopteerd was en zijn ouders niet zijn biologische ouders waren. Aangezien hij de ruzies in zijn hoofd duidelijk als fantasie ervoer en er geen andere kenmerkende psychotische symptomen aanwezig waren, werd de hypothese van een psychotische stoornis verworpen. Hij kreeg de diagnose stoornis in de impulsbeheersing nao volgens de dsm-iv.
De man die bokste
Een man van begin twintig met de bijnaam Bep meldde zich aan met de klacht zichzelf te slaan sinds zeven jaar. Hij had een loodgietersbedrijf en woonde samen met zijn vriendin. Hij was gedurende twee uur per dag bezig met zichzelf slaan en met het houden van schijngevechten. Dit deed hij het liefst voor de spiegel. Hij imiteerde geweldssituaties van televisie, waarbij hij de slagen of stoten minstens tien keer achter elkaar herhaalde. Hij probeerde hierdoor zijn verdediging te verbeteren voor het geval hij aangevallen zou worden. Als het hem lukte de boksbewegingen na te doen, verminderde zijn spanning. Als kind was Bep regelmatig door zijn (stief)vader geslagen. Hij realiseerde zich dat de kans dat hij in zijn huidige leven zou worden aangevallen, klein was. Toch kon hij de neiging zijn gevechtstechnieken te trainen niet nalaten. Door de verschillende pijnlijke plekken die hij in zijn gezicht had opgelopen, als gevolg van zichzelf slaan, was hij sinds een paar jaar gestopt met zijn favoriete sport, boksen. Bep kreeg de diagnose volgens dsm-ivstoornis in de impulsbeheersing nao.
Behandelingen
Beide behandelingen begonnen met voorlichting. De rationale van de behandeling werd uitgelegd. Het slaan werd benoemd als een angstreducerende handeling. Op korte termijn gaf het slaan bij beiden een gevoel van opluchting, omdat het gevoel van spanning even verdween. Op lange termijn bleek voor beiden het slaan nadelige gevolgen te hebben. De therapeut lichtte de rationale mondeling uitvoerig toe aan de hand van de persoonlijke situatie van de patiënten. Zij kregen de rationale van de therapie ook op papier mee naar huis. Daarin stond een korte schets van de behandeling. In het begin van de behandeling werden de voor- en nadelen van de automutilatie besproken. Willibrord en Bep konden de ‘voors en tegens’ goed benoemen. Ze hadden dermate hinder van hun gedrag dat ze gemotiveerd aan de therapie begonnen. Willibrord had zogenaamde bloemkooloren als gevolg van het vele slaan, Bep had diverse pijnlijke plekken in het gezicht. Ze hadden niet alleen last van de toegebrachte schade, maar schaamden zich voor de opmerkingen van anderen.
De registratieopdracht had bij beiden snel effect. De patiënten kochten een schrift om alle keren dat ze zichzelf sloegen, vast te leggen. In een aantal gevallen lukte het om de aandrang tot slaan te beheersen, omdat ze (uit schaamte) niet alles in hun schrift wilden noteren. Dit vormde het begin van zelfcontrole. Dit eerste succes was uiteraard een stimulans voor de rest van de behandeling. Bij beiden werd vervolgens gekeken naar mogelijkheden van stimuluscontrole om de klachten verder te verminderen. Bij Bep werden in overleg met zijn partner de spiegels in huis tijdelijk weggehaald of bedekt met een kleed, zodat hij niet continu de neiging kreeg schijngevechten voor de spiegel te houden. Ook werd afgesproken voorlopig niet meer naar gewelddadige televisieprogramma’s te kijken, zodat hij minder in de verleiding kwam de gevechten uit televisieprogramma’s te imiteren. Door de registratieopdracht werd Bep zich bewust van het tot dan toe verborgen gebleven destructieve gedrag. Hij merkte dat hij op zijn werk regelmatig met gereedschap tegen zijn kin tikte en met zijn hak tegen zijn knieschijf aanschopte. Patiënt bracht dit in de behandeling naar voren alsof het een rare gewoonte van hem was. Door deze bewegingen in de zitting uit te vergroten en in slow motion na te doen, leerde hij deze aanvankelijk verborgen vormen van zelfbeschadiging herkennen.
De registratieopdracht werd vervolgens uitgebreid met het noteren van de aanleiding en de gevoelens vooraf. Zo konden zij uitlokkende factoren gemakkelijk in kaart brengen. Bij beiden waren dat gevoelens van spanning. Ze leerden verschillende vormen van spanning onderscheiden. Bij Willibrord konden de ruzies zich voordoen bij frustratie, als hij nieuwe dingen moest doen of als hij zich verveelde. Bij Bep werd het slaan uitgelokt door de angst zichzelf niet te kunnen verdedigen. Hij nam dan de rol van het slachtoffer aan om zo te testen of hij wel sterk genoeg was in het geval hem iets zou overkomen. Het herkennen en differentiëren van gevoelens maakten beiden alert: ze leerden langzaam maar zeker te voorspellen wat de risicomomenten waren.
Het zelfcontroleprogramma ofwel het zoeken naar andere activiteiten in plaats van slaan, was het volgende therapieonderdeel. De man met denkbeeldige ruzies in zijn hoofd, Willibrord, sprak in plaats van slaan de stemmen toe. Hij leerde om een belangrijk figuur uit zijn omgeving in zijn fantasie te laten optreden (Willibrord liet zijn oom, in wie hij vertrouwen had, zeggen: ‘Laat hem met rust!’). De volgende stap was het zelf, zonder verbeelding van zijn oom, toespreken van de stemmen. De man die bokste, Bep, gebruikte het uitvoeren van een incompatibele respons, namelijk sit-ups doen en opdrukken. Bij beiden bleek bovendien weglopen uit de situatie waarin het slaan regelmatig plaatsvond, nuttig. Een andere context dan de slaapkamer of de badkamer, waarin al zo vaak geslagen was, hielp om andere activiteiten te bedenken en uit te voeren. Ook de aanwezigheid van anderen kon helpen, aangezien het slaan vaak alleen plaatsvond. Praten over de spanningsbron was voor Willibrord een geheel nieuwe ervaring. Hij raakte hierdoor niet alleen spanning kwijt, maar kreeg nog steun van anderen ook.
Na deze zelfcontrolebehandeling kregen beide patiënten vervolgzittingen aangeboden. De inhoud hiervan liep uiteen. Uit de registratie van Willibrord kwam naar voren dat hij zich regelmatig verveelde. Met hem zocht de therapeut naar uitbreiding van zijn activiteiten. Jarenlang hadden zijn fantasiefiguren hem gezelschap gehouden, waardoor hij weinig behoefte aan sociale contacten had. Toen hij de voordelen van het uiten van emoties ervoer veranderde dit. Om zijn verveling aan te pakken, ging hij op een sportclub en intensiveerde hij het contact met kennissen.
Bij de man die bokste was terugvalpreventie noodzakelijk, naar aanleiding van een lichte toename van de klachten. Aanleiding vormde de moeilijke tijd die Bep doormaakte: hij had geen zin meer in zijn werk en was zeer vermoeid. In deze periode sloeg hij zich sinds lange tijd weer op zijn kaak en zijn oogkas, die daardoor rood en opgezwollen waren. Bovendien zette hij voor het eerst een hete strijkbout op zijn buik. Dit duurde weliswaar maar een aantal seconden, maar de striemen en de verbranding waren zichtbaar. Bep was hierover teleurgesteld. Hij gaf aan minder alert te zijn op zijn neiging tot automutileren, doordat het lange tijd niet was voorgekomen. Tevens vertelde hij het zelfcontroleprogramma niet te hebben uitgevoerd. De rationale werd herhaald om hem opnieuw te motiveren. Ook werd hij herinnerd aan de reeds bereikte successen. Om zijn alertheid te vergroten werd de registratieopdracht aangescherpt. Bovendien stelde de therapeut het zelfcontroleprogramma bij voor werksituaties. Weglopen uit de situatie bleek ook daar, zij het tijdelijk, mogelijk. Aangezien Bep dit een prettige manier vond om zijn impulsen te leren beheersen, werd hiervoor gekozen. Na twee weken had hij het automutileren weer onder controle.
Voor de behandeling, als het slaan zich voordeed, sloegen beiden zich minstens tien keer achter elkaar. Tijdens de behandeling werd niet alleen het aantal keren verminderd, maar ook de duur van het slaan. In figuur 1 is te zien hoe het aantal momenten dat het slaan zich voordeed, verminderde. De duur van het slaan verminderde van minstens een uur vóór de behandeling naar een aantal seconden vlak na de start van de behandeling. Beiden bleken goed in staat zichzelf te stoppen in de gevallen dat het slaan nog voorkwam, waardoor de tijdsduur aanzienlijk werd ingeperkt.
Beschouwing
In bovenstaande gevalsbeschrijvingen hebben beide patiënten last van automutilatie. Naast de zelfverwonding waren er geen andere symptomen. Hierdoor voldeden beide patiënten niet aan de criteria van psychische stoornissen waarbij de zelfverwonding slechts een onderdeel is, zoals de bps en de nagebootste stoornis. Een aparte diagnose voor automutilatie is ons inziens dan ook noodzakelijk. Hier biedt de diagnose stoornis in de impulsbeheersing een uitweg. Op de keper beschouwd werden beide casus gekenmerkt door:
- een onvermogen zich te verzetten tegen de impulsen zichzelf te slaan;
- een toenemend gevoel van spanning vlak voor het automutileren;
- opluchting na het zichzelf slaan;
- ontbreken van de mogelijkheid de stoornis toe te schrijven aan een andere psychische stoornis;
- verstoring van het dagelijks functioneren.
Een behandeling met een zelfcontroleprocedure is bij deze patiënten effectief gebleken. Bij beiden was het slaan bijna geheel gestopt. De sporadische keren dat het nog voorkwam, duurde het slaan kort en was de hevigheid verminderd. Beiden kregen weer het gevoel controle te hebben over de klachten. In het dagelijks functioneren hadden beiden nauwelijks hinder van het automutileren. De registratie- of de bewustwordingsfase vormde het belangrijkste onderdeel van de behandeling. Direct na aanvang van de registratieopdracht bleek een sterke daling in de frequentie en ernst van de klachten te zijn ingetreden. Op de lange termijn bleek het voor beide patiënten een probleem te zijn om alert te blijven op hun neiging tot automutilatie. Een verlengde registratieopdracht zou deze terugval mogelijk voorkomen hebben. Ook kan door het registreren in kaart worden gebracht dat er nog andere probleemoplossende strategieën moeten worden toegepast. Bij het registeren verdient het aanbeveling het registratieformulier zo te ontwerpen dat de frequentie en de duur van de klachten genoteerd kunnen worden (zie bijlage 9-1 in Hoogduin et al., 1999).
Toekomstig onderzoek zal moeten uitwijzen of een beperkte zelfcontroleprocedure, bestaande uit een uitgebreide registratieopdracht en een bewustwordingstraining, voldoende klachtenvermindering oplevert.
Summary
We describe two treatments of men who hit themselves. While no other symptoms are present the authors propose to diagnosis self-mutilation as an impulse-control disorder. No consensus about the preferred treatment for self-mutilation has been yet established. The two patients were treated with self-control techniques. For both patients this was an effective procedure. The self-mutilation nearly stopped. In both treatments the registration assignments and awareness training appeared to be the effective elements.
Referenties
apa, American Psychiatric Association (1994). Diagnostic and statistical manual of mental disorders (fourth version). Washington d.c.: American Psychiatric Association.
Azrin, N.H., & Nunn, R.G. (1973). Habit reversal: a habit of eliminating nervous habits and tics. Behaviour Research and Therapy, 11, 619-628.
Azrin, N.H., & Peterson, A.L. (1990). Treatment of Tourette’s syndrome by habit reversal: A waiting-list control group comparison. Behaviour Therapy, 21, 305-318
Azrin, N.H., Nunn, R.G., & Frantz, S.E. (1980). Habit reversal versus negative practice of nail biting. Behaviour Research and Therapy, 18, 281-285.
Duker, P. (1998). Beslisboom voor behandeling. In P.C.C. Duker & R. Didden (red.), Behandelingsstrategieën bij zelfverwondend gedrag. Houten: Bohn Stafleu Van Loghum.
Favazza, A.R., & Rosenthal, R.J. (1993). Diagnostic Issues in Self-mutilation. Hospital and Community Psychiatry, 44, 134-140.
Hawton, K., Rensman, E., Tomnsend, E., Bremner, S., Feldman, E., Goldney, R., Gunnell, D., Hazell, P., Heeringen, K. van, House, A., Owens, D., Sakinofsky, I., & Träskman- Bendz, L., (1998). Deliberate self harm: a systematic review of efficacy of psychosocial and pharmacological treatments in preventing repetition. British Medical Journal, 317, 441-447.
Hoogduin, C.A.L., & Lange, A. (1990). Stoornissen in de impulscontrole. In W. Vandereijcken, C.A.L. Hoogduin & P.M.G. Emmelkamp (red.), Handboek voor Psychopathologie, deel 1. Houten: Bohn Stafleu Van Loghum.
Hoogduin, C.A.L., Hagenaars, M.A., Minnen, A. van, & Keijsers, G.P.J. (1999). Protocollaire behandeling van patiënten met ongewenste gewoonten: zelfcontroleprocedures. In G.P.J. Keijsers, A. van Minnen en C.A.L. Hoogduin (red.), Protocollaire behandelingen in de ambulante geestelijke gezondheidszorg 2. Houten: Bohn Stafleu Van Loghum.
Hoogduin, K. (1980). Behandeling met behulp van zelfcontroleprocedures. In K. van der Velden (red.), Directieve therapie 2. Deventer: Van Loghum Slaterus.
Hoogduin, K. (1981). Zelfcontrole en dwang. Directieve Therapie, 1. Houten: Bohn Stafleu Van Loghum
Lange, A., Vries, M. de, & Gest, A. (1994). Behandeling van bulimia nervosa door middel van een zelfcontrole programma: verantwoording en casuïstiek. Directieve Therapie, 14, 5-25.
Verheul, R. (1998). Classificatie en differentiële diagnostiek. In W. van Tilburg, W. van den Brink & A. Arntz (red.), Behandelingsstrategieën bij de borderline persoonlijkheidsstoornis. Houten/Diegem: Bohn Stafleu Van Loghum.
Wijk, K. van (1996). De behandeling van automutilatie met behulp van een zelfcontroleprocedure. Directieve Therapie, 16, 25-32.
Wijk, K. van, Keijsers, L., Heiden, C. van der, & Jacobs, C. (1998). Automutilatie en zelfcontrole: een oriënterend onderzoek bij zeven patiënten. Directieve Therapie, 18, 245-258.
